Asma y adolescencia
Asma y adolescencia
C. Ortega Casanueva(1), J. Pellegrini Belinchón(2), S. de Arriba Méndez(3)..
(1) Doctora en Medicina. Especialista en Pediatría y Alergología. Unidad de Alergia y Neumología Infantil. Hospital Quironsalud San José. Madrid. Grupo de Trabajo de Asma y Alergia de la SEPEAP. (2) Doctor en Medicina. Pediatra de Atención Primaria. Centro Salud Pizarrales. Salamanca. Profesor Asociado de Ciencias de la Salud. Facultad de Medicina. Universidad de Salamanca. Coordinador del Grupo de Trabajo de Asma y Alergia de la SEPEAP. (3) Doctora en Medicina. Especialista en Pediatría, área Alergia Infantil. Hospital Clínico Universitario de Salamanca. Profesora Asociada de Ciencias de la Salud. Facultad de Medicina. Universidad de Salamanca. Grupo de Trabajo de Asma y Alergia de la SEPEAP
Fecha de recepción: 2 de septiembre 2018
Fecha de publicación: 15 de octubre 2018
Adolescere 2018; VI (3): 14-26
Resumen
|
La adolescencia es una etapa complicada y puede serlo más cuando el adolescente tiene asma. Dado que ésta es una enfermedad frecuente durante esa etapa y presenta unas connotaciones distintas al asma en otras edades, reconocer las peculiaridades propias de esta etapa de la vida permitirá al pediatra detectar las necesidades del adolescente, que lo último que desea es sentirse diferente por tener esta enfermedad. En estas edades cambia el individuo y con ello, el modo de afrontar la enfermedad, siendo frecuente la negación. La falta de cumplimento terapéutico y la aparición de nuevos factores desencadenantes, como puede ser el inicio del tabaquismo activo, complica el abordaje del problema. Si el adolescente no va asumiendo su propia responsabilidad puede ocasionar un defecto en la administración de la medicación de control, asociando, por tanto, un incremento de los síntomas y de las crisis. El pediatra debe enseñar los conceptos y técnicas precisas para que el adolescente asmático y su familia comprendan la enfermedad y participen activamente en su tratamiento. El objetivo será lograr una vida totalmente normal para su edad, lejos del absentismo escolar por enfermedad y con la práctica de ejercicio y deporte como rutina. Palabras clave: Asma; Adolescencia; Tratamiento; Educación. |
Abstract
|
Adolescence is a difficult stage, and it can be even more difficult when the adolescent has asthma. Since asthma is a frequent disease and has specific characteristics linked to adolescence, recognizing them will allow the pediatrician to detect the needs of the adolescent patients, so that they do not feel different for having this disease. As the individual changes during this stage, so does the way of dealing with the disease, with denial being very frequent. The lack of therapeutic compliance and the appearance of new triggers such as the beginning of active smoking make the problem more difficult to approach for both the pediatrician and the patient. What in childhood was parents’ responsibility becomes now the patient’s own. Not assuming certain commitments with the disease can result in the absence of sustained medication, relying exclusively on rescue medication and increasing the symptoms and the frequency of asthma attacks. The pediatrician must teach the concepts, skills and administration techniques so that the asthmatic adolescent and his family understand the disease and participate actively in its treatment. The aim is to achieve a totally normal life during this age, preventing school absenteeism due to illness and with the practice of routine exercise and sports Key words: Asthma; Adolescence; Treatment; Education. |
El asma es una enfermedad frecuente durante la adolescencia y presenta unas connotaciones distintas a otras edades. Reconocer las peculiaridades propias de esta etapa de la vida permitirá al pediatra realizar un adecuado seguimiento integral del adolescente asmático
Introducción
Los pediatras somos conscientes que estamos ante una etapa difícil de la vida en la que se cambia el modo de afrontar los problemas en general, cuanto más, en el caso de una enfermedad crónica como el asma, que junto a la obesidad, es la enfermedad crónica más prevalente en la adolescencia.
Hay que tener en cuenta que los adolescentes a veces tienen problemas para reconocer los síntomas, así como la gravedad de los mismos. El asma en el adolescente es una enfermedad probablemente infradiagnosticada; Siersted y colaboradores(1) encontraron que hasta un tercio de los adolescentes estaba sin diagnosticar y dos tercios de los no diagnosticados nunca había referido sus síntomas a un médico.
La Guía Española para el Manejo del Asma (GEMA 4.3) de 2018(2) define el asma como una enfermedad inflamatoria crónica de las vías respiratorias, en cuya patogenia intervienen diversas células y mediadores de la inflamación, condicionada en parte por factores genéticos y que cursa con hiperrespuesta bronquial (HRB) y una obstrucción variable del flujo aéreo, total o parcialmente reversible, ya sea por la acción medicamentosa o espontáneamente.
Según datos del estudio “International Study of Asthma and Allergies in Childhood” (ISAAC), el asma afectaría a un 10% de los adolescentes entre 13 y 14 años. Si hablamos de deporte, el broncoespasmo inducido por ejercicio (BIE) llega hasta el 20% en este grupo(3).
La adolescencia es una etapa de transición donde el crecimiento acelerado y los cambios se combinan. Es habitual en estas edades que, a la vez que cambia el individuo, cambie el modo de afrontar la enfermedad, apareciendo con frecuencia la negación. La falta de cumplimento terapéutico y la aparición de nuevos factores desencadenantes como puede ser el inicio del tabaquismo activo complica el abordaje del problema por parte del pediatra y del adolescente.
Enseñar a vivir de forma saludable, fomentar el autocuidado, el manejo correcto de los sistemas de inhalación y conocer cómo tratar con la máxima autonomía una crisis de asma será la labor prioritaria del pediatra que trate a jóvenes asmáticos.
Asma y adolescencia: singularidades
No es lo mismo el asma en el niño que en el adolescente. El asma del adolescente presenta algunas singularidades(4):
Las infecciones respiratorias, tan presentes en la época de lactante y preescolar, tienen menos importancia en esta etapa de la vida como desencadenantes del asma y, por el contrario, la alergia a neumoalérgenos (pólenes, ácaros, hongos o epitelios de animales) cobra un papel muy importante a esta edad, aunque en muchos casos ya empezaran antes o se desarrollaran en la etapa escolar.
Las infecciones respiratorias tienen menos importancia en esta etapa de la vida y, por el contrario, la alergia a neumoalérgenos (pólenes, ácaros, hongos o epitelios de animales) cobran un papel muy importante a esta edad
Deporte y cambios de humor son propios de la adolescencia y, por tanto, se verán reflejados en el asma. El broncoespasmo inducido por ejercicio (BIE) es más prevalente en esta edad y además puede llegar a influir de forma importante y negativa en su relación con el “grupo de iguales”.
Si para un adolescente sano el proceso de cambio a la etapa adulta puede ser frustrante y difícil, para el adolescente enfermo, que es más vulnerable, puede constituir una dificultad añadida y tener efectos indeseables sobre su capacidad de independencia, desarrollo de su imagen corporal, maduración de la personalidad, búsqueda de su propia identidad e incluso en la relación con el grupo de amigos. Por tanto, los factores emocionales serán con más frecuencia la causa desencadenante en esta edad.
Los adolescentes empiezan a desarrollar tipos de asma propias de los adultos como es la relacionada con los antiinflamatorios no esteroideos (AINE) y el asma intrínseca.
Existe cambio físico pero el cambio de actitud frente a la enfermedad crónica es el principal problema que se plantea y el que nos encontraremos con más frecuencia los pediatras que tratamos adolescentes con asma(5). Estas actitudes de rechazo ante su enfermedad e incluso de negación del problema podrían explicarse por la necesidad del espacio propio, de distanciarse y diferenciarse de los padres (hasta ahora su apoyo fundamental), la rebeldía hacía las normas y, por último, la importancia que en esta edad tiene el “grupo de iguales”.
La necesidad de autoafirmación con rechazo de las reglas establecidas y de la autoridad de los adultos puede conducirlos a determinados hábitos (fumar tabaco, drogas) o a la adopción de conductas de riesgo(6) que pongan en peligro el control del asma.
A continuación, detallamos algunas de las actuaciones no apropiadas que podrían incrementar las crisis de asma:
- Evitación de la medicación de base. Obvian la utilización de antiinflamatorios o corticoides inhalados ya que no observan efectos inmediatos.
- Abuso de la medicación de rescate. Si no realizan el tratamiento de base adecuado, es normal que precisen con más frecuencia broncodilatadores de corta acción (de rescate). Procuran administrárselo en privado, para evitar que se les recuerde que no están haciendo bien el tratamiento.
- Uso inadecuado de la medicación, tomando fármacos antiinflamatorios para la tos o para control de rinitis como tratamiento de rescate.
- Olvido de las normas de evitación de desencadenantes. El adolescente procura evitar ser distinto de su grupo de amigos. Si todos fuman…¿por qué no voy a hacerlo yo también?.
- Incapacidad para valorar los signos de alarma. El reconocimiento de su “nuevo cuerpo”, puede provocar que en ocasiones no sean capaces de valorar los signos de alarma, tanto de empeoramiento paulatino como la percepción de la crisis de asma.
La atención al adolescente asmático precisa de una serie de recursos en tiempo y formación de los profesionales de los que no siempre se dispone. No es fácil hacer que los adolescentes comprendan su patología sin que se sientan enfermos o menospreciados por sus amigos. Es necesario que acepten la dependencia de un tratamiento o la necesidad de acudir a nosotros, sus médicos. No es fácil y por tanto, este será nuestro reto.
Asma, adolescencia y factores de riesgo:
Existen unos factores de riesgo que más frecuentemente pueden actuar sobre el control del asma en la adolescencia: tabaquismo, obesidad y ansiedad / estrés.
La exposición del adolescente asmático a factores de riesgo (tabaco, obesidad, cambios de humor) complicará el manejo de su asma
Tabaquismo
Durante la infancia y hasta el inicio de la adolescencia, fumar tabaco es un problema que está más presente en los progenitores de los pacientes y la preocupación del pediatra se centra en evitar el tabaquismo pasivo. Pero, ahora, en la adolescencia, puede cambiar y empezar a ser activo.
Si los padres son fumadores, la tendencia del joven a imitar las conductas de los adultos puede inducirle a iniciarse en el tabaquismo. Lo mismo pasa con los amigos: si todos fuman, nuestro adolescente asmático no va a ser menos y querrá fumar también. Por eso, el pediatra deberá dejarle claro que las personas que fuman tienen más síntomas respiratorios y peor control de los mismos(7). Es mucho más fácil evitar que un adolescente se inicie en el hábito tabáquico que intentar deshabituar a un adulto.
Hay que destacar que algunos estudios encuentran que los jóvenes asmáticos tienen más riesgo de hacerse fumadores habituales, así como de fumar más número de cigarrillos que los adolescentes no asmáticos(8).
En general se considera que el tabaquismo puede influir como inicio o puerta de entrada de otras drogas como el cannabis, consumo de alcohol o conductas de riesgo.
Obesidad
La obesidad y el asma son las patologías crónicas más frecuentes en la adolescencia y, cuando coinciden en un mismo individuo hacen que el manejo y la evolución sean más complejos. Según Noal y colaboradores(9) en una población de Brasil observaron un 50% más de sibilancias en los adolescentes obesos.
La presencia de obesidad en la adolescencia también se ha relacionado con la persistencia de asma en la edad adulta, especialmente en la población femenina(10). Se ha estimado que la obesidad podría ser la responsable de un 15 a 38% de los casos de asma(11).
Factores emocionales: ansiedad
Para el adolescente con asma los problemas psicológicos son especialmente importantes e influirán decisivamente en su calidad de vida.
Existe una asociación entre el asma y la salud mental de los jóvenes, siendo claramente significativa en el caso de los problemas de ansiedad y depresión(12) y, algo menos, en el caso de los problemas de comportamiento.
Se ha visto que la ansiedad se asocia a un aumento de la gravedad del asma, del uso de recursos asistenciales y con el peor control de los síntomas(12).
Comorbilidades
Cualquier otra enfermedad crónica, como la rinitis alérgica, diabetes, reflujo gastroesofágico (RGE), depresión, que vaya asociada al asma, podría hacer más difícil el manejo de ambas enfermedades(13).
Rinitis alérgica: Dentro de la problemática asociada al asma, la rinitis alérgica es la más frecuente. Hay un reciente estudio donde se destaca el empeoramiento de la calidad de vida del adolescente con asma(14), viéndose curiosamente más afectada que en el niño o adulto con rinitis.
Broncoespasmo inducido por el ejercicio físico (BIE)
El broncoespasmo inducido por el ejercicio (BIE) se define como un estrechamiento brusco y transitorio de las vías aéreas, producido 5-15 minutos después de un ejercicio intenso y continuo. El adolescente tiene sensación de cansancio prematuro y es habitual que presente tos, disnea, sibilancias y opresión torácica(2).
Se ha publicado que en algunas zonas de España la frecuencia de BIE en adolescentes llega hasta casi el 20%(3). Por tanto, es fundamental la educación y la prevención, tanto con medidas generales como con tratamiento farmacológico, para conseguir que el adolescente pueda realizar una vida normal para su edad.
A pesar de ello, se les debe fomentar la realización de ejercicio físico. Es muy importante no evitar la práctica de ningún deporte y explicar al adolescente que un tratamiento adecuado evitará la aparición de los síntomas.
Es necesario también mejorar la forma física y capacidad aeróbica. La práctica de deportes será beneficiosa para la evolución de su asma si se realiza de forma adecuada. La natación, por ejemplo, mejora la función pulmonar en adolescentes y niños(15).
Es fundamental el calentamiento previo, la progresión del ejercicio y el uso de bufandas si el ambiente es frío y seco, así como la respiración nasal.
Si el BIE se produce de forma habitual será necesario tratar correctamente el asma de base.
El tratamiento profiláctico utilizado habitualmente son los broncodilatadores de acción corta previos al ejercicio. En ocasiones también se utilizan los antileucotrienos, los corticoides inhalados, y cuando es preciso, la combinación de ambos(16). Se les debe explicar de forma sencilla y simplificar en lo posible el tratamiento, por ejemplo, recomendándoles en una única dosis los corticoides inhalados, y mejor si es nocturna, lo cual parece favorecer la adherencia. Toda la información se dará por escrito y se debe recomendar un calendario de síntomas.
El tratamiento profiláctico utilizado en el BIE son los broncodilatadores de acción corta previos al ejercicio
Diagnóstico
El diagnóstico de asma en el adolescente no es distinto que en el niño mayor o en el adulto. Para ello, lo fundamental será realizar una historia clínica adecuada, es decir, metódica y minuciosa. Podemos encontrarnos la dificultad de que los adolescentes a veces no son nada colaboradores y en ocasiones optan por el mutismo o el “no sé” constante.
La historia clínica debe ir enfocada a valorar las características y gravedad de las crisis, los periodos intercrisis, identificar factores agravantes o precipitantes, estimar el impacto de la enfermedad en el paciente y evaluar el desarrollo de la enfermedad.
Durante la adolescencia, los signos y síntomas clínicos no son criterio suficiente para diagnosticar la enfermedad, además de una exploración física completa y correcta, son necesarias unas pruebas funcionales y, a ser posible, añadiremos la realización de un estudio alergológico.
Pruebas de función respiratoria
Para realizar un diagnóstico correcto será imprescindible llevar a cabo una espirometría forzada y un test de broncodilatación.
- Espirometría forzada: En la espirometría se constata, en el caso de asma, un patrón obstructivo con disminución de la capacidad vital (CV), capacidad vital forzada (CVF), también disminución del FEV1, y el cociente FEV1/ CVF.
- Test de broncodilatación: La prueba de broncodilatación se realiza tras una espirometría basal, se aportan broncodilatadores de acción corta (habitualmente 4 dosis de salbutamol con cámara espaciadora, cada una de las pulsaciones separadas 30 segundos), aunque se pueden utilizar otros broncodilatadores. A los 15-20 minutos se realiza otra espirometría, si el FEV1 aumentó más del 9% del valor teórico o más del 12% del valor basal previo, se considera una prueba de broncodilatación positiva y es muy sugestiva de asma.
En esta edad cobra un papel fundamental la realización de pruebas alergológicas, ya que si durante la infancia muchas crisis están desencadenadas por procesos infecciosos, en el adolescente los desencadenantes por excelencia son los aeroalérgenos(17).
No se podrá iniciar una pauta de tratamiento de mantenimiento sin un buen diagnóstico (anamnesis minuciosa, exploración física correcta, pruebas de función respiratoria y estudio alergológico) y una clasificación del asma correcta
Clasificar el asma
No podremos iniciar una pauta de tratamiento de mantenimiento sin un buen diagnóstico y una clasificación correcta.
Proponemos clasificar el asma en la adolescencia de la misma forma que en la edad infantil, tal y como se propone en la GEMA 4.3 (Tabla I)(2). La justificación para utilizar la clasificación empleada en niños se fundamenta en un criterio conservador que evite subestimar la gravedad.
En efecto, debido a la edad y el tipo de actividad física que realizan los adolescentes (parecida a la que han estado realizando durante la edad infantil, no reglada y en muchos casos impredecible), y que los jóvenes tienden a no reconocer bien su sintomatología, si clasificásemos la gravedad de su asma según indican la “Global Iniciative for Astma” (GINA)(18) y algunos otros consensos referidos a población adulta, estaríamos posiblemente subestimando su gravedad.
Esta clasificación se utiliza para orientar el tratamiento en un primer momento; posteriormente, los cambios de medicación dependerán de la evolución clínica y del control de la enfermedad.
Diagnóstico diferencial
El diagnóstico diferencial en estas edades se debe realizar fundamentalmente con la disfunción de cuerdas vocales y la tos psicógena.
- Disfunción de cuerdas vocales: se trata de la disfunción paradójica de las cuerdas vocales en algún momento del ciclo respiratorio y que producen una obstrucción de la vía aérea. Cuando el estridor que se puede confundir con sibilancias y asma es inspiratorio es más fácil de sospechar la disfunción de cuerdas vocales que cuando es espiratorio. Es más frecuente en mujeres jóvenes y adolescentes. El diagnóstico, que no es fácil, en ocasiones lo puede sugerir una meseta típica en la espirometría, y se debería intentar realizar en pleno episodio una fibrolaringoscopia con visualización directa de las cuerdas vocales(19).
- Tos psicógena: ausencia de clínica por la noche o cuando el sujeto está distraído o entretenido.
Tratamiento
Es importante que antes de iniciar la pauta de tratamiento se explique al paciente adolescente en qué va a consistir exactamente. Es preciso aportar medidas concretas, directas y por escrito, además de demostrar la técnica y comprobar que realiza correctamente la técnica inhalatoria.
Hemos de tener en cuenta la habilidad y preferencias del paciente. Esto último es fundamental en adolescentes ya que si no están de acuerdo o cómodos con el tratamiento, terminarán por no hacerlo.
Tratamiento farmacológico de mantenimiento
El tratamiento farmacológico es una parte más del tratamiento integral del asma, que debe incluir la educación y el control de factores que influyen en su evolución. La forma de iniciar el tratamiento de fondo del asma en el adolescente se expone en la Tabla II(2).
Una vez iniciado el tratamiento según la clasificación de gravedad del asma, el objetivo del tratamiento será conseguir un adecuado control de la enfermedad. Se considerará que el adolescente está controlado cuando puede hacer actividad física sin limitaciones, presenta nula o mínima sintomatología, no presenta reagudizaciones ni precisa medicación de rescate. La función pulmonar deberá ser normal con una variabilidad del FEM < 20%.
Herramientas para la valoración clínica del asma en adolescentes
Con el fin de facilitar y estandarizar la evaluación del control de asma se han desarrollado diversos cuestionarios sencillos y fáciles de cumplimentar por el paciente(2,18).
- Cuestionario Control del Asma (CAN versión adolescente): consta de 9 preguntas, con 5 posibles respuestas, que se puntúan cada una de 0 a 4 puntos. La puntuación máxima es de 36 puntos y la mínima de 0 puntos. A mayor puntuación peor control. Se considera un deficiente control a partir de 8 puntos.
- Asma Control Test (ACT): tiene una validación más detallada para su uso en la clínica diaria con puntos de corte definidos. Una puntuación igual o superior a 20 equivale al asma bien controlada, mientras que con puntuaciones iguales o inferiores a 15 el asma estaría mal controlada.
- Asthma Control Questionnaire (ACQ): Los puntos de corte inicialmente establecidos con el ACQ son ≤ 0,75 para asma bien controlada y ≥ 1,5 para asma no bien controlada. No obstante, recientemente se han validado en la versión española del ACQ unos nuevos límites: asma bien controlada < 0,5, asma parcialmente controlada entre 0,5 a 0,99 y asma no controlada > 1.
Sin embargo, la fiabilidad de estos dos últimos cuestionarios para detectar el asma mal controlada es escasa, por lo que no se deben utilizar nunca como única herramienta de valoración del control. Las pruebas objetivas son fundamentales en estos casos.
Tratamiento según el grado de control
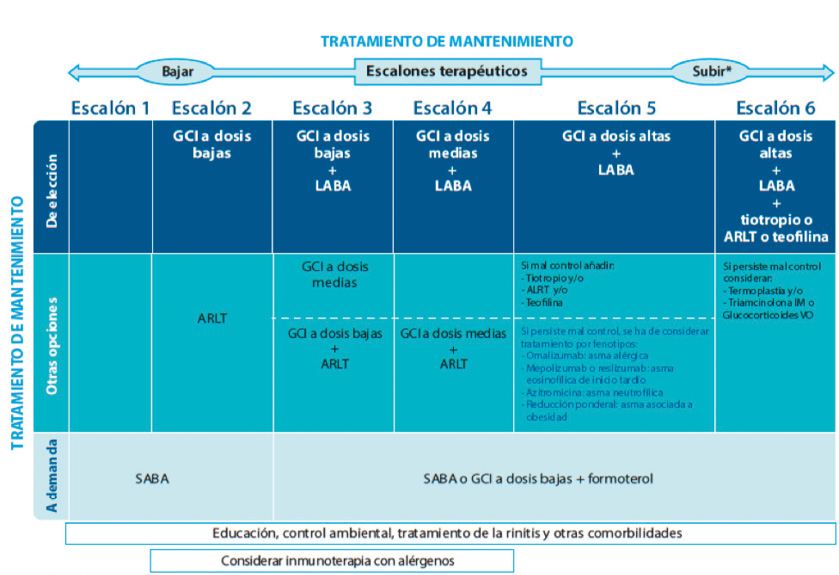
En la Figura 1, se expone el tratamiento escalonado según el grado de control(2).
Antes de aumentar la dosis o número de fármacos en el tratamiento de mantenimiento comprobaremos que la adherencia al tratamiento, la técnica inhalatoria y las medidas de evitación de desencadenantes sean correctas.
Es preciso hacer alguna puntualización sobre el tratamiento de mantenimiento en esta edad:
- Los β2 adrenérgicos de acción larga no deben utilizarse nunca en monoterapia, siempre asociados a glucocorticoides inhalados (GCI). Cuando ambos fármacos se asocian mejoran el control y permiten reducir las dosis de GCI.
- La efectividad de los GCI está bien contrastada a esta edad.
- Aunque los antileucotrienos son eficaces a estas edades, tienen menor capacidad antinflamatoria que los GCI. Cuando ambos fármacos se asocian mejoran el control(18).
- A cualquier edad, el control del asma moderada o grave debe hacerse siempre coordinado con otros especialistas, alergólogos infantiles o neumólogos pediátricos del hospital de referencia.
- El descenso de medicación se realizará de forma progresiva, pasando de un nivel al inmediatamente inferior.
Inmunoterapia como tratamiento
Se indicará la inmunoterapia como tratamiento cuando no es posible evitar la exposición al alérgeno, cuando no se consigue un adecuado control de los síntomas de asma con la medicación adecuada o cuando éste provoca efectos adversos o es rechazado por el paciente o su familia.
Se utiliza generalmente en asma episódica frecuente o moderada, cuando existe sensibilización a un único alérgeno o a un alérgeno predominante del que se disponga de extractos de alta calidad estandarizados biológicamente. Se utiliza también en asma leve con rinitis importante que afecta especialmente a la calidad de vida del paciente.
La inmunoterapia no debe prescribirse a pacientes con asma grave o no controlada, por el elevado riesgo de reacciones adversas graves, incluso mortales(2,18).La administración se puede realizar de forma subcutánea o sublingual.
Anticuerpos monoclonales como terapia del asma grave
Los fármacos biológicos con anticuerpos monoclonales dirigidos a dianas específicas del asma han supuesto un avance muy importante para el tratamiento de esta patología. El enfoque del tratamiento del asma por fenoendotipos nos hace estar cada vez más cerca de un tratamiento del asma a la carta(20).
Los fármacos biológicos con anticuerpos monoclonales han supuesto un avance muy importante para el tratamiento del asma grave en el adolescente
Actualmente existen diversos estudios en marcha con anticuerpos monoclonales que bloquean citocinas proinflamatorias que se liberan en el asma(21).
Anti Ig-E: Omalizumab
Primer tratamiento biológico desarrollado para el tratamiento del asma alérgica grave. Ha demostrado una reducción de las exacerbaciones graves en el adolescente.
Es un anticuerpo monoclonal IgG de origen murino y humanizado (más del 95% de la molécula es de origen humano) frente a la inmunoglobulina E (anti-IgE).
En España está autorizado como terapia complementaria para mejorar el control del asma en niños de 6 a 11 años, preadolescentes (mayores de 12 años) y adolescentes con asma alérgica persistente grave.
Para su uso deben cumplirse algunos requisitos como: prueba cutánea positiva o reactividad in vitro a un aeroalérgeno perenne, disminución de la función pulmonar (FEV 1 < 80%) o múltiples exacerbaciones graves documentadas a pesar de dosis altas diarias de corticoides inhalados más beta adrenérgicos de acción larga (LABA) Cada vez se están realizando más estudios sobre el tratamiento a largo plazo con omalizumab(22).
Anticuerpos monoclonales anti IL-5: Mepolizumab, Reslizumab, Benralizumab
La interleucina-5 (IL-5), principal citoquina involucrada en la activación de los eosinófilos, causa la inflamación de las vías respiratorias. Se han desarrollado anticuerpos monoclonales dirigidos contra IL-5 o su receptor (IL-5R). Estudios recientes sugieren que reducen las exacerbaciones del asma, mejoran la calidad de vida y la función pulmonar(23).
Actualmente, los datos disponibles en adolescentes de 12 a 18 años de edad son muy limitados. No se ha establecido todavía la seguridad y eficacia, por lo que no se puede hacer una recomendación.
Otros: Azitromicina
Según algunos estudios, la azitromicina podría ser útil como terapia añadida en el tratamiento del asma persistente(24).
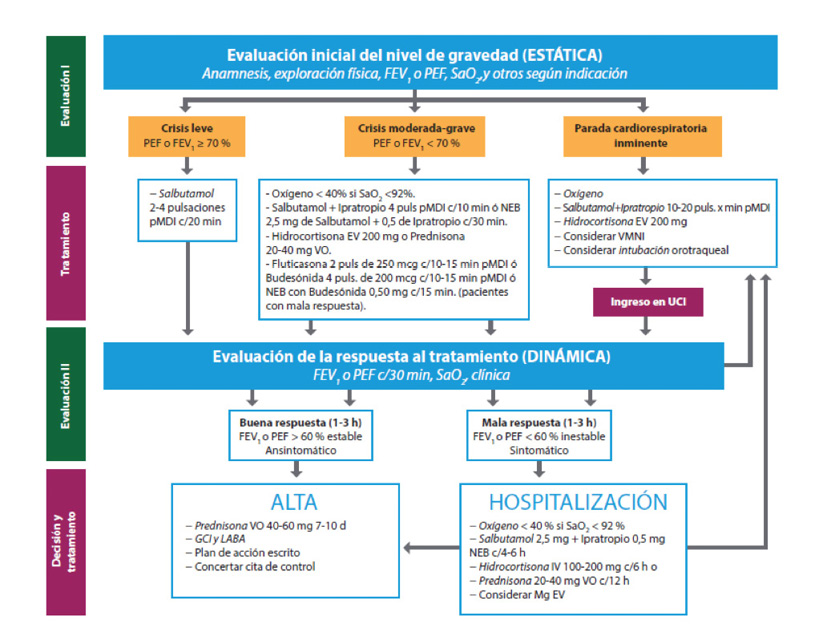
Tratamiento de la crisis de asma aguda
Durante la adolescencia, la valoración de la crisis de asma y su tratamiento es la misma que en el niño mayor o adulto y se expone en la Figura 2(2).
Educación
Educando en asma al adolescente
La educación sobre asma en la adolescencia puede ser un tema complicado. El manejo del asma, implica un adecuado autocontrol. Y es aquí es donde se enfoca gran parte de este artículo: la educación del adolescente.
La educación no solo se basará en enseñar unos conceptos y habilidades. Será necesario aplicar técnicas de motivación precisas para que el adolescente comprenda su enfermedad y participe activamente en su control y tratamiento.
Para ello serán necesarias la motivación y habilitación para vivir de forma saludable y enseñarles a manejar su enfermedad correctamente y con la máxima autonomía. Si no se consigue este objetivo probablemente no se consiga un adecuado control de la enfermedad.
La educación no solo se basará en enseñar unos conceptos y habilidades; será necesario aplicar técnicas de motivación precisas para que el adolescente comprenda su enfermedad y participe activamente en su control
El proceso educativo del adolescente debe ser individualizado, adaptado a cada una de las situaciones y vivencias, debe ser flexible, continuo y dinámico.
Objetivos
El objetivo general es conseguir que sea capaz de controlar su enfermedad y que realice una vida normal para su edad, incluyendo la actividad física, el deporte, los estudios o trabajo y la relación con su entorno.
Para mejorar la calidad de vida, se deben formular objetivos específicos como aumentar el conocimiento sobre la enfermedad, detectar con prontitud signos de empeoramiento o alarma, reducir el número de exacerbaciones, de visitas a urgencias, evitar el absentismo escolar o laboral o mejorar la adherencia al tratamiento.
Secuencia
La educación se debe iniciar con el diagnóstico educativo, identificando y valorando las necesidades del adolescente y su familia. Hay que conocer ¿Quién es el paciente? ¿A qué se dedica, estudia, trabaja, cuáles son sus aficiones? ¿Qué sabe sobre su enfermedad? ¿Qué tipo de asma tiene? ¿Cuál es su motivación?
A partir de estas necesidades, en función de estas y dependiendo de los recursos disponibles, se determinan los objetivos, como hemos mencionado en el punto anterior en coordinación con nuestro paciente, y una vez establecidos se establece una pauta secuencial que debe ser planificada u organizada.
Es importante hacer un plan de acción (Tabla III)(2) y utilizar una metodología estructurada para aplicar y desarrollar los contenidos.
En esta etapa de la vida es preciso citarles con más asiduidad que a otros pacientes, repasar con ellos sus problemas e inquietudes e intentar llegar a acuerdos asumibles.
Contenidos
Conocer y valorar el conocimiento así como la actitud del adolescente con respecto al asma antes de planificar las intervenciones educativas será primordial. La educación no puede limitarse a trasmitir información sin más. La información y habilidades básicas que debe aprender un adolescente con asma se expresan en la Tabla IV(2).
- Anatomía, fisiopatología
Antes de explicar la diferencia entre medicación de mantenimiento y de rescate es necesario que el adolescente tenga unos conocimientos básicos sobre la enfermedad, la anatomía y fisiopatología del aparato respiratorio. Para explicar de forma sencilla y clara la diferencia entre inflamación y broncoconstrición se pueden utilizar diversos métodos como el de los anillos concéntricos(27).
Factores desencadenantes, medidas de control y evitación
Para evitar que el adolescente tenga una crisis de asma es muy importante que él mismo comprenda cuales son los factores desencadenantes, las medidas de control y evitación.
Con el adolescente nunca se debe emplear un abordaje del tipo prohibicionista, ya que se puede provocar un efecto rebote. Si no pueden realizar alguna actividad, como salir al campo en primavera, deben comprender bien la causa e interiorizarla. Probablemente a veces será inevitable que se equivoquen y que sufran las consecuencias para aprovecharlas de forma positiva e integrante en la siguiente sesión y sacar conclusiones comunes después de la experiencia.
Se han de tratar con normalidad temas como el tabaco, la obesidad, alérgenos, ejercicio, deporte, infecciones respiratorias, alimentos, fármacos e irritantes.
Si en algún momento es necesario restringir algún tipo de actividad, aunque sea temporalmente, debemos hablarlo con él y valorar una alternativas o posponer la actividad para otro momento.
- Educación en la percepción de síntomas y signos de alarma
El adolescente debe reconocer sus síntomas y signos de empeoramiento o de comienzo de una crisis, así, el cansancio, la tos, los pitidos, los despertares nocturnos, la opresión en el pecho o la dificultad para respirar deben valorarse con prontitud y actuar en consecuencia antes de que aumente la gravedad del proceso.
Monitorización de la enfermedad. Medidas objetivas
La percepción de la sintomatología clínica es algo subjetivo ya que puede estar modificada por otros factores como el estado de ánimo. Para ayudar al adolescente a su reconocimiento y valoración se puede realizar un “diario de síntomas”, es decir, un cuaderno donde se apunten diariamente los signos y síntomas.
Si queremos utilizar un método objetivo, se puede recurrir a la medida del Flujo Espiratorio Máxima (FEM), utilizando un aparato para medirlo de forma ambulatoria, el medidor de pico de flujo o Peak Flow Meter (PFM).
Con la medida del FEM se obtienen unos valores límites individualizados para cada paciente y que conducen al mantenimiento o cambio del tratamiento según criterios pactados entre el paciente y el médico. Es un buen sistema para adolescentes que no son capaces de reconocer los síntomas de empeoramiento, presentan asma grave o inestable, otras veces se puede utilizar en monitorizaciones cortas de 2-3 semanas, en descompensaciones o ante cambios terapéuticos, aunque hay que advertir que si no se realiza la técnica de forma adecuada el valor del FEM puede inducir a errores.
- Automanejo del asma y plan de acción por escrito
El automanejo del asma pretende conseguir y mantener la mejor función pulmonar posible y por lo tanto la mejor calidad de vida para el adolescente, a través del control de medidas ambientales, evitación de desencadenantes, determinación de la gravedad del asma tanto clínica como basada en medidas objetivas y utilización de pautas de tratamiento farmacológico adecuado.
Para conseguirlo es preciso establecer un “plan de acción” por escrito (Tabla III)(2), que debe ser pactado con el adolescente, donde deben establecerse de forma clara, concisa e individualizada las medidas a tomar con respecto al tratamiento de mantenimiento y sus posibles ajustes, actitud ante una posible crisis y cuándo acudir a un servicio de urgencia.
El pediatra debe realizar un “plan de acción” por escrito donde se establezca de forma clara, concisa e individualizada las medidas a tomar con respecto al tratamiento de mantenimiento así como la actitud ante una posible crisis de asma
Con las habilidades de autocuidado el adolescente será capaz de:
- Conocer y evitar los desencadenantes.
- Reconocer y monitorizar los síntomas.
- Utilizar la medicación, especialmente la inhalada, de forma correcta.
- Actuar de forma temprana ante cualquier variación de su asma.
El autocontrol es conseguir la capacidad para reconocer cualquier situación clínica y tomar las decisiones adecuadas y esto no siempre es fácil con los adolescentes.
- Técnicas y sistemas de inhalación
Si el adolescente no domina las técnicas de inhalación será imposible que consiga un adecuado control de la enfermedad.
Ningún paciente debe salir de la consulta del médico en la que se le ha propuesto una medicación inhalada sin que el profesional haya enseñado y comprobado que maneja la técnica correctamente.
Esto no será posible si en la consulta del médico/enfermera no se dispone de placebos de sistemas de inhalación y de polvo seco, cámaras, medidores de pico de flujo, etc.
El paciente debe saber cómo mantener limpios los dispositivos y cámaras, comprobar el adecuado funcionamiento y si quedan pocas dosis del fármaco cuando no tiene contador y las medidas de higiene bucal tras su administración.
- Cumplimiento terapéutico. Adherencia y concordancia
Cuando un paciente no tiene síntomas durante largos periodos de tiempo, se “olvida” del tratamiento. Con el asma pasa igual, existe una elevada tasa de incumplimientos terapéuticos. Esta realidad se ve sobre todo en adolescentes.
Hablamos de cumplimiento terapéutico cuando la conducta y tratamiento farmacológico del paciente se acomoda a lo indicado por su médico. Esto implicaría obediencia por parte del paciente.
La adherencia al tratamiento se refiere al hecho de que el paciente acepta voluntariamente las recomendaciones del médico, después de un razonable acuerdo o negociación del plan terapéutico. La concordancia llega cuando existe noción de autonomía por parte del adolescente en relación de igualdad con su médico y se utilizan decisiones corresponsables respecto al tratamiento y manejo de la enfermedad. El paciente se implica en el manejo de su enfermedad en una alianza terapéutica médico/paciente.
Aunque en estas edades lo ideal sería la concordancia, si se consigue la adherencia al tratamiento, hablamos de éxito.
Para mejorar la adherencia en consulta, es preciso que sepamos escuchar, dar pruebas de confianza y apoyo asegurando en todo momento la confidencialidad, observando las actitudes de nuestro paciente y su lenguaje corporal y sobre todo, cumplir nuestras promesas para no defraudar su confianza.
Quién debe realizar la educación del adolescente
Todos los profesionales (médicos, pediatras, alergólogos, neumólogos, enfermeras) que tengan relación con el adolescente y su asma deben haber recibido una formación adecuada y de calidad.
Esta formación consistirá en la realización de talleres prácticos para mejorar las habilidades en educación. Es también importante formar a la familia e incluso a profesores y educadores(25).
El pediatra de atención primaria, responsable del seguimiento integral y de la promoción de autocuidados, debe ser cercano y familiar con el adolescente, buscando la adherencia al tratamiento para un buen manejo de su enfermedad, siempre coordinado con atención especializada en aquellos casos que lo requieran.
El pediatra de atención primaria debe ser el responsable del seguimiento integral y de la promoción de autocuidados del adolescente asmático, siempre coordinado con atención especializada en aquellos casos que lo requieran
Tablas y figuras
Tabla I. Clasificación de la gravedad del asma en la adolescencia
|
Episódica ocasional |
Episódica frecuente |
Persistente moderada |
Persistente grave |
|
|
Episodios |
|
|
> de uno cada |
Frecuentes |
|
Sistemas intercrisis |
Asintomático, con buena tolerancia al ejercicio |
Asintomático |
Leves |
Frecuentes |
|
Sibilancias |
– |
Con esfuerzos intensos |
Con esfuerzos moderados |
Con esfuerzos mínimos |
|
Síntomas nocturnos |
– |
– |
≤ 2 noches por semana |
> 2 noches por semana |
|
Medicación de alivio (SABA) |
– |
– |
≤ 3 días por semana |
3 días por semana |
|
Función pulmonar
|
> 80% < 20% |
> 80% < 20% |
> 70% – < 80% > 20% – < 30% |
<70% >30% |
FEV1: volumen espiratorio forzado en el primer segundo; PEF: flujo espiratorio máximo; SABA: agonista
β2 adrenérgico de acción corta.
Tabla II. Tratamiento inicial de mantenimiento en el adolescente
|
Gravedad del asma |
Elección |
Alternativa |
Crisis |
|
Episódica ocasional |
No precisa |
No precisa |
β2 adrenérgicos de acción corta a demanda |
|
Episódica frecuente |
GCI a dosis bajas |
ARLT |
|
|
Persistente moderada |
GCI a dosis medias |
GCI a dosis bajas + β2 adrenérgicos de acción larga o GCI a dosis bajas + ARLT |
|
|
Persistente grave |
GCI a dosis altas + β2 adrenérgicos de acción larga Se puede considerar una o varias:
|
||
GCI: Glucocorticoides inhalados; GC: Glucocorticoides; ARLT: antileucotrienos.
Tabla III. Plan de acción en el asma
|
I. TRATAMIENTO HABITUAL |
|
|
|
|
II. CUÁNDO DEBE INCREMENTAR SU TRATAMIENTO |
|
|
No Sí No Sí No Sí No Sí No Sí |
|
Aumente su tratamiento de la manera siguiente y valore su mejora diariamente: ___________________________(escriba el aumento del nuevo tratamiento) Mantenga este tratamiento durante _________ días (especifique el número) |
|
|
Llame a su médico/Hospital ________________________ (dar los números de teléfono) Si su asma no mejora en ____________ días (especificar el número) ________________________________________________ (líneas de instrucciones complementarias) |
|
Si tiene intensos ataques de ahogo y sólo puede hablar con frases cortas. Si tiene intensos y graves ataques de asma. Si tiene que utilizar su broncodilatador de rescate o alivio cada 4 horas y no mejora. |
Tabla IV. Información y habilidades básicas que debe aprender un adolescente con asma
|
|
|
|
|
|
|
|
|
Figura 1. Escalones terapéuticos del tratamiento de mantenimiento del asma del adolescente
Figura 2. Manejo diagnóstico y terapéutico de la exacerbación asmática del adolescente
Bibliografía
1. Siersted HC, Boldsen J, Hansen HS, Mostgaard G, Hyldebrandt N: Population based study of risk factors for underdiagnosis of asthma in adolescence: Odense schoolchild study. BMJ. 1998; 28;316(7132):651-5.
2. GEMA 4.3 2018. https://www.gemasma.com/gema4-3-actualizacion-permanente-para-un-mejor-control-del-asma/. (accedido el 29/07/2018).
3. Carvajal-Urueña I, García-Marcos L, Busquets-Monge R, Morales Suárez-Varela M, García de Andoin N, Batlles-Garrido J et al. Variaciones geográficas en la prevalencia de síntomas de asma en los niños y adolescentes españoles. International Study of Asthma and Allergies in Childhood (ISAAC) fase III España. Arch Bronconeumol. 2005; 41(12):659-66.
4. Escribano Montaner A, García Hernández G. Asma en situaciones especiales. En Cobos N, Perez-Yarza E.G. Neumología infantil. Madrid. Ergon S.A. 2009. p.731.746.
5. MorellBernabéJ.J.HidalgoVicarioMI,RedondoRomeroA.M.,CastellanoBarcaG. Asma. Medicina de la Adolescencia. Atención Integral 2a edición. Madrid. Ergon S.A. 2012. p.933-942.
6. Molina Prado R. Consumo de tabaco, alcohol y drogas en la adolescencia. Pediatr integral 2013; XVII(3): 205-216.
7. Chaudhuri R, McSharry C, McCoard A, Livingston E, Hothersall E, Spears M et al. Role of symptoms and lung function in determining asthma control in smokers with asthma. Allergy 2008; 63 (1): 132-135.
8. Precht DH, Keiding L, Madsen M. Smoking patterns among adolescents with asthma attending upper secondary schools: a community-based study. Pediatrics 2003; 111(5 Pt 1):e562-8.
9. Noal RB, Menezes AM, Macedo SE, Dumith SC, Perez-Padilla R, Araújo CL et al. Is obesity a risk factor for wheezing among adolescents? A prospective study in southern Brazil. Journal of Adolescent Health.2012; 51:S38-45.
10. Castro-Rodriguez JA, Holberg CJ, Morgan WJ, Wrigth AL, Martínez FD. Increased incidence of asthmalike symptoms in girls who become overweight or obese during the school years. Am J Respir Crit Care Med. 2001; 163(6):1344-9
11. Ford ES. The epidemiology of obesity and asthma. J Allergy Clin Immunol 2005;115:897-909.
12. Goodwin RD, Bandiera FC, Steinberg D, Ortega AN, Feldman JM. Asthma and mental health among youth: etiology, current knowledge and future directions. Expert Rev. Respir. Med. 2012; 6(4): 397–406.
13. Heck S, Al-Shobash S, Rapp D et al. High probability of comorbidities in bronchial asthma in Germany. Primary Care Respiratory Medicine. 2017. p 27-28.
14. Blaiss MS, Hammerby E, Robinson S, Kennedy-Martin T, Buchs S. The burden of allergic rhinitis and allergic rhinoconjunctivitis on adolescents: A literature review. Ann Allergy Asthma Immunol. 2018 Jul;121(1):43-52.
15. Beggs S, Foong YC, Le HC, Noor D, Wood-Baker R, Walters JA. Swimming training for asthma in children and adolescents aged 18 years and under. Paediatric Respiratory Reviews 2013, 14: 96–97.
16. Duong M, Amin R, Baatjes AJ, Kritzinger F, Qi Y, Meghji Z et al. The effect of montelukast, budesonide alone, and in combination on exercise-induced bronchoconstriction. J Allergy Clin Immunol. 2012;130(2):535-9.
17. Valero A, Quirce S, Dávila I, Delgado J, Dominguez-Ortega J. Allergic respiratory disease: Different allergens, different symptoms. Allergy. 2017. 72 (9) 1306-16.
18. Global Initiative for Asthma (GINA). Global Strategy for Asthma Management and Prevention. Disponible en: http:// www.ginasthma.org/ (accedido el 29/07/2018).
19. Fretzayas, Moustaki, Loikou, Douros. Differentiating vocal cord dysfunction from asthma. J Asthma Allergy. 2017; 10: 277–283.
20. Álvarez Gutiérrez FJ. Anticuerpos monoclonales en el asma. Posibilidad de tratamiento “a la carta”. Monogr Arch Bronconeumol. 2015;2(4):74-82.
21. Bousquet, Brusselle, Buhl et al. Care pathways for the selection of a biologic in severe asthma. European Respiratory Journal 2017 50: 1701782.
22. Vennera, Sabadell, Picado on behalf of The Spanish Omalizumab Registry Duration of the efficacy of omalizumab after treatment discontinuation in ‘real life’ severe asthma. Thorax 2018;73:782-784.
23. Farne, Wilson , Powell. Anti-IL5 therapies for asthma. Cochrane Database Syst Rev. 2017. Septiembre 21; 9:CD010834.
24. Gibson, Yang, Upham et al. Effect of azithromycin on asthma exacerbations and quality of life in adults with persistent uncontrolled asthma (AMAZES): a randomised, double-blind, placebo-controlled trial. Lancet. 2017 Aug 12;390(10095):659-668.
25. Kew, Carr, Crossingham. Lay-led and peer support interventions for adolescents with asthma. Cochrane Database of Systematic Reviews 2017, Issue 4. Art. CD012331.