Problemas ortopédicos
Problemas ortopédicos
J.A. Conejero Casares, M.D. Romero Torres.
Médicos rehabilitadores. Unidad de Rehabilitación Infantil. Servicio de Medicina Física y Rehabilitación del Hospital Universitario Virgen Macarena de Sevilla.
Adolescere 2018; VI (2): 66-77
Resumen
|
La ortopedia infantil, ya sea en su vertiente conservadora-rehabilitadora o quirúrgica, ha experimentado un enorme desarrollo en los últimos tiempos gracias al perfeccionamiento de las técnicas de cribaje, al mejor conocimiento de la historia natural de la mayoría de las alteraciones más prevalentes, a la eficacia de los métodos no quirúrgicos (ortesis, corsés …) y, sin duda, al continuo avance en la cirugía de los problemas más severos (osteosíntesis vertebral, cirugía tumoral, técnicas de fijación externa, …) La patología del aparato locomotor supone el 20-30% de las consultas en atención primaria. En la adolescencia más de la mitad se refieren a la presencia de dolor músculo esquelético y en segundo lugar a las deformidades vertebrales. Palabras clave: Problemas ortopédicos; Adolescencia; Dolor musculoesquelético, Deformidades vertebrales. |
Abstract
|
Children’s orthopedics, whether in its conservative-rehabilitating or surgical approach, has undergone enormous development in recent times thanks to the improvement of screening techniques, the better knowledge of the natural course of the most prevalent alterations, the effectiveness of non-surgical methods (orthoses, corsets …) and, undoubtedly, to the continuous progress in surgery of the most severe problems (vertebral osteosynthesis, tumor surgery, external fixation techniques, …). The pathology of the locomotor system means 20-30% of consultations in the primary health care setting. In adolescence more than half complain of musculoskeletal pain and in second place, of vertebral deformities. Key words: Orthopedic problems; Adolescence; Musculoskeletal pain; Vertebral deformities. |
Introducción
La adolescencia es el período de la vida humana que sigue a la niñez y precede a la juventud (DRAE). Tanto la palabra adolescente como adulto derivan del latín adolescere (crecer) y no de la segunda acepción también del latín estar carente de algo. En la adolescencia se produce el segundo pico de crecimiento del aparato locomotor y es debido a este motivo y al aumento de la actividad física y deportiva por el que se produce la mayor parte de la patología en esta edad.
La patología del aparato locomotor supone el 20-30% de las consultas en atención primaria. En la adolescencia más de la mitad se refieren a la presencia de dolor músculo esquelético y en segundo lugar a las deformidades vertebrales
De forma global la patología del aparato locomotor supone el 20-30% de las consultas en atención primaria. En la adolescencia más de la mitad se refieren a la presencia de dolor músculo esquelético y en segundo lugar a las deformidades vertebrales.
Presentamos una orientación sencilla para que el pediatra de atención primaria mejore el diagnóstico y el tratamiento en los casos más comunes y realice derivaciones bien razonadas tanto a Rehabilitación como a Cirugía Ortopédica Infantil.
Deformidades vertebrales
Escoliosis
La escoliosis está definida radiológicamente como una curvatura de la columna vertebral con un ángulo de Cobb de 10 o más, con rotación
Es una deformidad tridimensional del raquis, en la que se asocia una curvatura o flexión lateral en el plano frontal con una rotación vertebral en el plano transversal, y a veces con desviaciones en el plano sagital (cifosis y lordosis). La escoliosis está definida radiológicamente como una curvatura de la columna vertebral con un ángulo de Cobb de 10 o más, con rotación.
La escoliosis se puede clasificar según su etiología, edad de la persona, tipo de curva, localización y valor angular
La escoliosis se puede clasificar en base a la etiología (idiopática, congénita, neuromuscular, sindrómica, toracógena y otras), la edad (infantil en menores de 3 años, juvenil de 3 a 10 años, del adolescente, en mayores de 10 años y del adulto), el tipo de curva (simple y doble), la localización de la curva (cervical, cérvico-dorsal, dorsal, dorso-lumbar, lumbar y lumbo-sacra) y según el valor angular (leve: menores de 20º, moderada: entre 20 y 40º y grave: mayores de 40º).
La escoliosis idiopática representa el 80-85% del total. Se considera como una enfermedad hereditaria, con base genética, ligada al sexo, con penetrancia incompleta y expresividad variable, con una forma de herencia multifactorial
La escoliosis idiopática representa el 80-85% del total, Se considera como una enfermedad hereditaria, con base genética, ligada al sexo, con penetrancia incompleta y expresividad variable, con una forma de herencia multifactorial, en la que podría haber varias posibles causas o factores que actuarían alterando el frágil equilibrio que mantiene un raquis normal durante el crecimiento. La escoliosis idiopática del adolescente es asintomática, aparece a los 10-11 años en las niñas y 12-13 en los niños, con una prevalencia del 2% para curvas mayores de 20º. Después de alguna polémica sobre su utilidad, se recomienda el despistaje escolar de la escoliosis idiopática del adolescente ya que la detección en la consulta médica es poco probable.
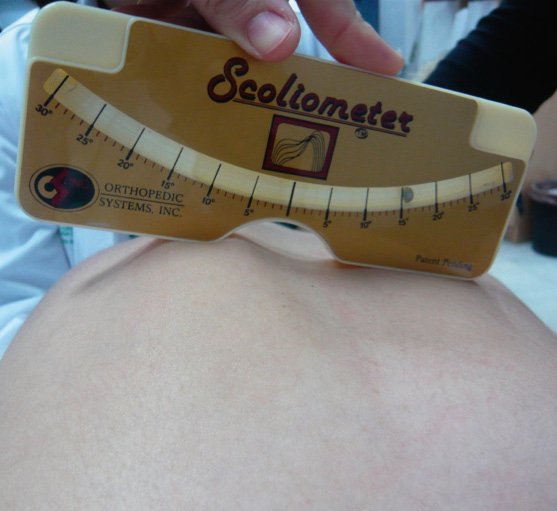
El diagnóstico incluye la anamnesis (circunstancia que determinó su descubrimiento), el examen físico (test de Adams con escoliómetro de Bunnell en bipe, sedestación y prono) (Figura 1) y una exploración neurológica y ortopédica básica. Se solicitará telerradiografía póstero-anterior y lateral de columna vertebral completa en bipe, cuando la giba sea mayor de 5º en prono. En la radiografía se valorará: tipo y localización de la curva, vértebras límite y vértice, valor angular según el método de Cobb, rotación vertebral con el método de Perdriolle/Maguelone, test de Risser y factor de progresión de Lonstein. La RM será necesaria en escoliosis juvenil, curvas torácicas izquierdas, presencia de dolor y progresión importante.
El tratamiento depende del valor angular y riesgo de progresión. En curvas menores de 20º se recomienda controles clínicos cada 3 meses; entre 20 y 40º la reducción ortopédica enyesada y el uso de corsés. La cirugía se recomienda en aquellos casos que superen los 40º al final de la madurez esquelética
El tratamiento depende del valor angular y del riesgo de progresión. En curvas menores de 20º se recomienda controles clínicos cada 3 meses; en curvas entre 20 y 40º la reducción ortopédica enyesada y el uso de corsés han demostrado ser eficaces en el control de la evolución (corsé de Milwaukee, si la vértebra vértice es superior a T6; corsé lyonés, de Málaga o de Cheneau en curvas dorsales o dorso-lumbares y corsé de Boston o Michel en las lumbares). En relación al riesgo de empeoramiento se decidirá el uso nocturno (8h/día), tardes y noches (16h/día) o a tiempo completo (23h/día). La cirugía se recomienda en aquellos casos que superen los 40º al final de la madurez esquelética.
Cifosis
El aumento de la cifosis dorsal (superior a 45º medida clínicamente con inclinómetro de burbuja o radiológicamente) denominada como cifosis simplemente y no hipercifosis puede ser angular (cifosis congénita, espondilo-discitis y postraumática) o regular/armónica (cifosis postural, cifosis idiopática, enfermedad de Scheuermann, osteogénesis imperfecta, mucopolisacaridosis,…). La actitud cifótica es común en adolescentes y se relaciona, habitualmente con vicios posturales. No produce dolor y se corrige de forma activa. La cifosis idiopática es una deformidad que no se corrige pasivamente y debe tratarse mediante fisioterapia y ortesis.
La enfermedad de Scheuermann es una cifosis rígida que afecta al 1-8% de la población y que se caracteriza por un valor angular superior a 45º, acuñamiento > 5º al menos en 3 vértebras, irregularidades en los platillos vertebrales y disminución del espacio discal (Sörensen, 1964). Puede cursar con dolor mecánico e hiperlordosis flexible cervical y lumbar. El diagnóstico es claro cuando se aprecian los signos radiológicos y no suelen ser necesarios otros estudios de imagen. El tratamiento depende de la magnitud de la deformidad: cinesiterapia aislada en menores de 50º, cinesiterapia, reducción ortopédica y corsés (Swan o kyphologic brace) entre 50 y 70º y cirugía en mayores de 70º.
Espondilolisis / Espondilolistesis
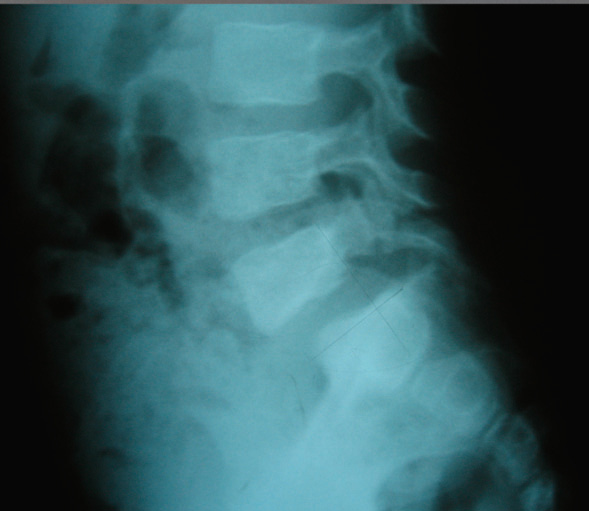
La espondilolistesis es el deslizamiento de una vértebra sobre otra (la más frecuente L5 sobre S1) (Figura 2). Es la causa más frecuente de dolor lumbar en el adolescente cuando se consigue establecer la causa. Se clasifica en 5 tipos:
- I Displásica: deficiencia congénita de la faceta superior se S1 o del arco de L5,
- II Ístmica: fractura de estrés en la pars interarticularis o espondilólisis,
- III Traumática: fractura aguda del pedículo o la lámina,
- IV Degenerativa: pseudoespondilolistesis, afecta a adultos y es más frecuente entre L4 y L5 y
- V Patológica: con afectación de la estructura ósea en osteogénesis imperfecta, neurofibromatosis o neoplasias.
En los adolescentes, la espondilolisis o espondilolistesis son más frecuentes las de tipo II o ístmica y se relaciona con movimientos repetidos de extensión de la columna lumbar como ocurre en la gimnasia rítmica o el piragüismo
En los adolescentes son más frecuente las de tipo II o ístmica y se relaciona con movimientos repetidos de extensión de la columna lumbar como ocurre en la gimnasia rítmica o el piragüismo.
Cursa con dolor lumbar aislado o con irradiación aunque hay casos asintomáticos que se descubren por un aumento de la lordosis lumbar o una escoliosis leve asociada. El examen físico de la estática y movilidad vertebral, la presencia de rigidez de isquiotibiales (signo de Bado) y una exploración neurológica convencional asociada a la medición del deslizamiento (grados de Meyerding) con una radiología simple son suficientes para establecer el diagnóstico con certeza.
El tratamiento depende de la presencia de espondilólisis, el porcentaje de deslizamiento, la estabilidad de la deformidad y la sintomatología. En casos asintomáticos y con escaso deslizamiento se recomienda fortalecimiento de la musculatura paravertebral, abdominal y glútea, higiene postural y recomendaciones sobre actividad física y deporte (evitar la hiperextensión). Si hay espondilolisis y dolor se recomienda un corsé lumbar con lordosis corregida. Si el deslizamiento es grave y hay dolor o clínica neurológica está indicada la fijación quirúrgica in situ.
Dolor vertebral
El dolor vertebral es frecuente en niños y sobre todo en adolescentes (27-71%)
Desde la afirmación clásica de King en 1984: “El dolor vertebral en el niño no es frecuente. Debe emprenderse un método diagnóstico agresivo para evitar que graves problemas pasen desapercibidos” han cambiado mucho las cosas. El dolor vertebral es frecuente en niños y sobre todo en adolescentes (27-71%). Se ha relacionado con diferentes factores, algunos claros (adolescencia, sobrepeso, deporte competitivo, sedentarismo, rigidez de isquiotibiales y cuádriceps, tabaquismo y factores psicosociales) y otros no tanto (edad, acarreo de peso).
Se manifiesta, habitualmente, por dolor difuso en la región dorsal y lumbar de evolución variable, de escasa intensidad, que aparece con posturas mantenidas y que no produce limitación funcional. El examen físico no muestra datos de interés; no hay actitud antiálgica, la movilidad está conservada (ritmo lumbo-pélvico normal) y no hay puntos dolorosos localizados. Si no se cumplen estas características hay que pensar en una causa específica (en ocasiones grave). (Tabla I).
Para establecer el diagnóstico hay que realizar una minuciosa anamnesis del dolor: localización, forma de comienzo, tiempo de evolución, ritmo del dolor, presencia de dolor nocturno, rigidez matutina y factores desencadenantes y paliativos. El examen físico incluye la valoración de la actitud espontánea, la marcha, la movilidad espontánea, la evaluación de la estática vertebral, la movilidad pasiva segmentaria, la realización de signos clínicos (Schöber, Lasègue, Bado, Thomas,…) y una exploración neurológica básica.
Se solicitará analítica básica y un estudio radiológico cuando el dolor sea persistente (mayor de 2 meses), localizado, nocturno o con síntomas constitucionales, gammagrafía ósea cuando la radiología sea normal y sospechemos tumor, infección o fractura de estrés, resonancia magnética cuando el examen neurológico sea anormal y TAC para precisar lesiones óseas.
El tratamiento del dolor “mecánico” incluye control del sobrepeso, la realización de actividad física aeróbica regular, control postural adecuado y evitar hábitos tóxicos. En pocos casos hay que recurrir a la fisioterapia o al uso de corsés de forma temporal.
Deformidades de miembros inferiores
Las deformidades de los miembros inferiores presentes en la adolescencia son aquellas que aparecieron en la infancia y en la pre-adolescencia.y que no se han corregido con tratamiento conservador, no han sido relevantes clínicamente o, por el contrario necesitan un tratamiento quirúrgico. Afectan sobre todo a la rodilla.
Deformidades rotacionales de miembros inferiores
La anteversión femoral se controla evitando la postura de sedestación en W, fortaleciendo la musculatura abductora y rotadora externa de la cadera y, excepcionalmente, con cirugía
La marcha convergente o divergente es un motivo de consulta muy frecuente. Staheli ha estudiado con profundidad este problema, ha diseñado un protocolo riguroso de exploración (perfil rotacional) y ha establecido las pautas del tratamiento a seguir. Lo cierto es que se ven muchos niños con estos problemas y se tratan pocos; la anteversión femoral se controla evitando la postura de sedestación en W, fortaleciendo la musculatura abductora y rotadora externa de la cadera y, excepcionalmente, con cirugía (osteotomía derrotadora subtrocantérea) y la torsión tibial patológica responde bien a la ortesis tipo INMOYBA.
La desalineación fémoro-tibial (subluxación tibial externa) que puede presentarse aislada o secundaria al síndrome de mala alineación torsional (anteversión femoral más torsión tibial externa) puede relacionarse con dolor por incongruencia articular. Se trata con KAFO de termoplástico nocturna con presiones en tres puntos siempre que se verifique una corrección manual pasiva. En el adolescente la corrección es poco probable y hay que recomendar control del peso, fortalecimiento isométrico de cuádriceps y consejos de ergonomía articular.
En los casos de deformidad torsional hay que valorar además, si origina discapacidad, si se trata de deformidades aditivas o compensadoras y si existe empeoramiento progresivo (hay que descartar una enfermedad neurológica subyacente).
Deformidades angulares de la rodilla
Genu varo
No es frecuente en el adolescente. Las causas más comunes son la enfermedad de Blount y las lesiones fisarias, también se aprecia en diferentes osteocondrodisplasias y el raquitismo hipofosfatémico. Puede cursar con dolor en la cara interna de la rodilla y sensación de inestabilidad. A largo plazo produce gonartrosis fémoro-tibial interna. La exploración clínica incluye la medición del ángulo fémoro-tibial (AFT) con goniómetro con y sin carga, la medida de la distancia intercondílea y de la línea de carga. En la radiografía se mide el ángulo fémoro-tibial y el ángulo metafiso-diafisario (mayor de 11º en la enfermedad de Blount). El tratamiento conservador es muy limitado (control del peso, FO con cuña externa, fortalecimiento del cuádriceps): La cirugía es la opción de elección tanto en la enfermedad de Blount como en las osteocondrodisplasias.
Genu valgo
El genu valgo se presenta a partir de los 2 años, alcanza un pico de 8.10º a los 3-4 años y luego desciende paulatinamente hasta los 5º de un adulto normal. En el adolescente se suele asociar a hiperlaxitud articular y a sobrepeso
El genu valgo se presenta a partir de los 2 años, alcanza un pico de 8.10º a los 3-4 años y luego desciende paulatinamente hasta los 5º de un adulto normal. En el adolescente se suele asociar a hiperlaxitud articular y a sobrepeso. Las medidas son las mismas que en el genu varo y raras veces necesita tratamiento: casos severos – distancia intermaleolar superior a 10 cms, angulación mayor de 15º o casos unilaterales secundarios a lesión fisaria de diversa etiología.
Genu flexo
El genu flexo nunca es fisiológico por encima de los 6 meses y su presencia es común en la parálisis cerebral, el mielomeningocele, las artritis o la artrogriposis múltiple congénita. Determina una marcha agazapada poco funcional. El tratamiento incluye medidas posturales (sentarse con la rodilla estirada con o sin peso encima de la rodilla), fortalecimiento de cuádriceps, fisioterapia y ortesis (KAFO); si el flexo sobrepasa los 20º en el niño deambulante, está indicada la cirugía.
Genu recurvatum
El genu recurvatum es anodino en niños sin otra patología articular, pero supone un grave problema para un niño con enfermedad neurológica u ortopédica. En el genu recurvatum se producen presiones excesivas sobre los cartílagos y las epífisis de crecimiento con posible destrucción articular. El control ortopédico del genu recurvatum no es fácil: se recurre a ejercicios de fortalecimiento de isquiotibiales y bíceps femoral y al uso de ortesis nocturna (KO: ortesis sueca); en los casos graves también se adaptan rodilleras durante el día.
Dolor en miembros inferiores
El dolor en los miembros inferiores es un motivo frecuente de consulta en el adolescente
El dolor en los miembros inferiores es un motivo frecuente de consulta en el adolescente. Los elementos clave a valorar son: número de articulaciones involucradas y su localización (oligo o poliarticular), características del dolor (intensidad, frecuencia, duración, ritmo, presencia de edema o eritema, interferencia con las actividades cotidianas, incapacidad para la carga, progresión a lo largo del tiempo), posibles factores desencadenantes (traumatismos, enfermedades previas, periodos de inactividad, incremento de la actividad física), presencia de otros síntomas o signos (fiebre, erupción cutánea, pérdida de peso, dolor abdominal, diarrea, síntomas oculares, entre otros), y el patrón de presentación (agudo o crónico, con o sin rigidez matutina, dolor errático o episodios recurrentes de artralgia y edema).
Cadera
Epifisiolisis femoral proximal
La epifisiolisis femoral proximal es uno de los trastornos de la cadera más comunes en la adolescencia. La presentación clásica es la de un adolescente obeso con dolor sordo en la cadera, ingle, muslo o rodilla, que ocasiona cojera, y sin antecedentes de traumas previos
Se caracteriza por un desplazamiento de la epífisis capital femoral desde el cuello femoral a través de la placa fisaria. Es uno de los trastornos de la cadera más comunes en la adolescencia. La presentación clásica es la de un adolescente obeso con dolor sordo en la cadera, ingle, muslo o rodilla, que ocasiona cojera (Tabla II), y sin antecedentes de traumas previos. El dolor aumenta con la actividad física y puede ser crónico o intermitente.
La edad promedio de presentación es de 12 años en niñas y de 13.5 años en niños, con una relación hombre-mujer de aproximadamente 1.5: 1. La obesidad es un factor de riesgo significativo.
Para el diagnostico se precisan radiografías simples, que revelan un desplazamiento posterior aparente de la epífisis femoral con alteración de la línea de Klein. Los primeros cambios radiográficos son ensanchamiento e irregularidad de la fisis, con adelgazamiento de la epífisis proximal, más visibles en la proyección lateral. Si la radiografía es normal, pero la sospecha de epifisiolisis precoz es alta, se solicitará una resonancia magnética. La presencia de ensanchamiento de la fisis con edema circundante, es diagnóstico de la enfermedad.
El tratamiento es quirúrgico. Se evitará la carga de peso hasta entonces y se mantendrá hasta 6-8 semanas tras la cirugía. El pronóstico está relacionado con la severidad del deslizamiento.
Rodilla
La localización del dolor es útil para reducir las posibles causas y determinar qué maniobras diagnósticas provocadoras se deben realizar. Básicamente debemos precisar la localización del dolor ya que supone una guía extraordinariamente útil para establecer la etiología con precisión (Tabla III).
Síndrome del dolor femoropatelar
En el dolor femoro-patelar los pacientes se quejan de dolor al subir y bajar escaleras, al correr o ponerse en cuclillas, así como al levantarse de la posición de sentado (signo del “teatro” o “aficionado al cine”)
El dolor fémoro-patelar (DFP) se considera una de las formas más comunes de dolor crónico de rodilla, que afecta tanto a adultos como adolescentes físicamente activos. Algunos prefieren el término dolor anterior de rodilla porque no siempre es reconocido el origen anatómico en la articulación fémoro-patelar. En una revisión de Smith BE et se estimó que la prevalencia anual del dolor fémoro-patelar en la población general fue del 22.7% y la del adolescente del 28.9%. En cuanto a la incidencia encontraron en un estudio sobre mujeres atletas adolescentes una tasa de incidencia (para una temporada) de 0.97-1.09 por 1.000 atletas, en otro estudio con adolescentes que participaron en educación física durante dos temporadas (sexo desconocido) una tasa de incidencia de 42.6 casos por 1.000 años-persona y otro estudio sobre corredores de la escuela secundaria (sexo mixto) informó que la tasa de incidencia en una temporada fue del 5.1%.
Los pacientes con DFP se quejan de dolor al subir y bajar escaleras, al correr o ponerse en cuclillas, así como al levantarse de la posición de sentado (signo del “teatro” o “aficionado al cine”). En los pacientes deportistas el inicio de los síntomas puede estar relacionado con un cambio en la rutina de entrenamiento. El dolor puede ocurrir en una o ambas rodillas, y a menudo está mal localizado “debajo” o “alrededor” de la rótula. El diagnóstico es clínico, obligando a descartar otras causas de dolor anterior de rodilla.
En este momento, no hay consenso ni suficiente evidencia científica para guiar el manejo de los pacientes con DFP. El tratamiento con antiinflamatorios no esteroideos (AINE) pueden aliviar el dolor a corto plazo. Existen pruebas contradictorias acerca del efecto del glucosaminoglicano polisulfato. El esteroide anabolizante nandrolona, podría resultar eficaz, pero los riesgos asociados exigen sumo cuidado si se utiliza para el dolor fémoro-patelar, especialmente en los deportistas.
Existe evidencia de muy baja calidad, pero consistente de que la terapia mediante ejercicios puede resultar en una reducción clínicamente importante del dolor y una mejora en la capacidad funcional, así como también en la mejora de la recuperación a largo plazo, aunque no hay pruebas suficientes para determinar cuál es la mejor forma de terapia. Existen pruebas de muy baja calidad, de que los ejercicios de cadera y rodilla, pueden ser más efectivos para reducir el dolor que el ejercicio solo de rodilla.
No existe evidencia para recomendar el uso de las ortesis de rodilla para el tratamiento de DFP, ni sobre el modo o la duración del uso de la ortesis de rodilla.
Un plan terapéutico debería empezar con la modificación de la actividad que desencadena el dolor, medidas antinflamatorias con frío, medicación vía oral con antiinflamatorios no esteroideos, y en alguna ocasión inyección intra-articular con corticoides. La terapia física debe realizarse siempre sin dolor, por el contrario, podría ser contraproducente.
Enfermedad de Osgood-Schlatter
El diagnóstico de la enfermedad de Osgood-Schlatter es clínico y sólo será necesario un estudio de imagen mediante radiografía, si se sospecha avulsión del tubérculo o si las características del dolor son atípicas
Es una lesión por sobreuso causada por la tensión repetitiva y tracción crónica en el centro de osificación secundario (apófisis) del tubérculo tibial que ocurre en adolescentes activos. El dolor en la cara anterior de la rodilla aumenta gradualmente con el tiempo y puede verse agravado por un traumatismo directo, correr, saltar o arrodillarse. El hallazgo físico característico es el dolor a la palpación, tumefacción y aumento de la temperatura sobre el tubérculo tibial con un examen de rodilla por lo demás completamente normal. Usualmente se trata de un proceso benigno y autolimitado, cuyos síntomas se resolverán cuando finalice la osificación de la tuberosidad anterior de la tibia. El curso habitual es de 6 a 18 meses, durante el cual los síntomas pueden aumentar y disminuir. El diagnóstico de la enfermedad de Osgood-Schlatter es clínico y sólo será necesario un estudio de imagen mediante radiografía, si se sospecha avulsión del tubérculo o si las características del dolor son atípicas.
El tratamiento suele ser conservador incluyendo medidas para el control del dolor (frío, analgésicos y/o antiinflamatorios no esteroideos) así como el mantenimiento de la actividad deportiva siempre que el dolor sea tolerado y se resuelva en 24 horas (la inactividad puede conducir a un desacondicionamiento y aumenta el riesgo de recurrencia u otra lesión después de regresar a la participación deportiva). Están contraindicadas las inmovilizaciones de rodilla. Se aconseja terapia física para el fortalecimiento y estiramiento de cuádriceps e isquiotibiales.
El tratamiento quirúrgico se plantea en aquellos casos en los que han fallado las medidas conservadoras y una vez cerrada la fisis proximal de la tibia. Parece que la escisión de la tuberosidad puede reducir los síntomas.
Osteocondritis disecante
La osteocondritis disecante es una necrosis del hueso subcondral en el que se produce la separación de un segmento de hueso subcondral y cartílago articular del hueso subyacente, dejando un fragmento más o menos libre
La osteocondritis disecante (OCD) es una necrosis del hueso subcondral en el que se produce la separación de un segmento de hueso subcondral y cartílago articular del hueso subyacente, dejando un fragmento más o menos libre. Su etiología es desconocida, relacionándose en determinados casos con factores de tipo constitucional, hereditario, vascular o traumático.
El dolor de rodilla suele ser anterior o medial, y puede presentarse relacionado con una lesión específica o desarrollarse durante varios meses en paciente muy activos. En fases precoces o lesiones pequeñas el dolor es inespecífico, mal definido y relacionado con la actividad. A medida que avanza el proceso o cuando las lesiones son mayores, el paciente puede experimentar síntomas de bloqueo o inestabilidad, especialmente si hay un desprendimiento del fragmento.
A menudo existe dolor en el cóndilo femoral medial y la presencia del signo de Wilson puede ser útil, aunque en ocasiones no está presente en pacientes con OCD. La prueba de Wilson implica la reproducción del dolor a la exploración, rotando internamente la tibia durante una extensión de rodilla entre 90° y 30°, desapareciendo al realizar la rotación externa.
En la radiografía simple, se puede observar la lesión como un fragmento óseo subcondral rodeado por una zona radiotransparente en forma de media luna. La resonancia magnética será necesaria en pacientes con radiografía normal y síntomas sugestivos y persistentes.
Se definen 4 estadios:
- I – pequeño fragmento comprimido, no desplazado;
- II – fragmento parcialmente separado;
- III – fragmento completamente desprendido y no desplazado y
- IV – fragmento completamente desprendido y desplazado.
El tratamiento quirúrgico está justificado en aquellos pacientes en estadio IV o que no han respondido al tratamiento conservador al menos durante 4-6 meses. Las medidas conservadoras comprenden la limitación de la actividad deportiva de 6 a 8 semanas, con o sin inmovilización con yesos u ortesis (preferiblemente yesos en aquellos pacientes potencialmente no cumplidores del tratamiento), junto con un programa de fortalecimiento y estiramiento muscular con el fin de evitar la atrofia y las contracturas derivadas de la inmovilidad. El paciente podrá incorporarse paulatinamente a la práctica deportiva cuando esté asintomático y no tenga dolor al correr o saltar.
Tobillo y pie
El dolor en tobillo o pie en niños y adolescentes esqueléticamente inmaduros puede deberse a lesiones agudas o por sobreuso, o ser secundario a enfermedades sistémicas, infecciosas o neurológicas o estar relacionado con deformidades óseas. La anamnesis y el examen físico detallados, a menudo son suficientes para identificar la causa de dolor, no siendo necesarias las pruebas de imagen para establecer el diagnóstico (Tabla IV).
Enfermedad de Sever
El tratamiento de la Enfermedad de Sever es conservador: reposo deportivo, medidas antiinflamatorias, estiramiento y fortalecimiento del complejo gemelo-soleo, elevación del talón para relajar el tendón de Aquiles y una talonera blanda y elástica (5 mm) para amortiguar la marcha
La apofisitis posterior del calcáneo es una de las causas más frecuentes de dolor en el talón en niños y adolescentes físicamente activos. Es más frecuente en pacientes que practican deportes que implican carrera o salto o choque anormal en el talón que pueda dar lugar a microtraumatismos repetitivos y tracción excesiva en el área por el tendón de Aquiles.
La apofisitis posterior del calcáneo (Enfermedad de Sever) es una de las causas más frecuentes de dolor en el talón en niños y adolescentes físicamente activos. Es bilateral en los dos tercios de los casos. Provoca cojera, molestias en el talón y, en ocasiones, tumefacción
De inicio insidioso, afecta más a niños entre los 10-15 años. Es bilateral en los dos tercios de los casos. Provoca cojera, molestias en el talón y, en ocasiones, tumefacción.
La radiografía no es necesaria salvo para descartar otras causas de dolor en el talón. Podrá apreciarse un aumento de la densidad y fragmentación de la epífisis posterior del calcáneo, pero esta imagen también es compatible con la normalidad, por lo que el diagnóstico de esta enfermedad es siempre clínico. La enfermedad de Sever ocurre en un rango muy estrecho de madurez esquelética en las etapas 1,2 y 3 (1: la apófisis cubre <50% de la metáfisis, 2: la apófisis cubre ≥50% de la metáfisis, pero no se ha extendido al borde plantar y 3: extensión completa sobre la superficie plantar, la apófisis se extiende a 2 mm del borde plantar). Si un paciente está en la etapa 0 (sin osificación visible), 4 (se observa fusión de la apófisis, pero todavía hay intervalos visibles entre la apófisis y la metáfisis) o 5 (la fusión de la apófisis está completa) y, por lo tanto, no tiene hueso apofisario o tiene fusión parcial o completa de la apófisis, deben considerarse otros diagnósticos.
La resonancia magnética es útil cuando el dolor es severo y persistente, se acompaña de una radiografía normal y no mejora tras 4-8 semanas con las medidas habituales.
El tratamiento es conservador: reposo deportivo y de aquellas actividades que desencadenen dolor, medidas antiinflamatorias (frío local y antinflamatorios no esteroideos vía oral si se precisan), estiramiento y fortalecimiento del complejo gemelo-soleo, elevación del talón para relajar el tendón de Aquiles y una talonera blanda y elástica (5 mm) para amortiguar el choque del talón con el suelo durante la marcha.
Coalición tarsal
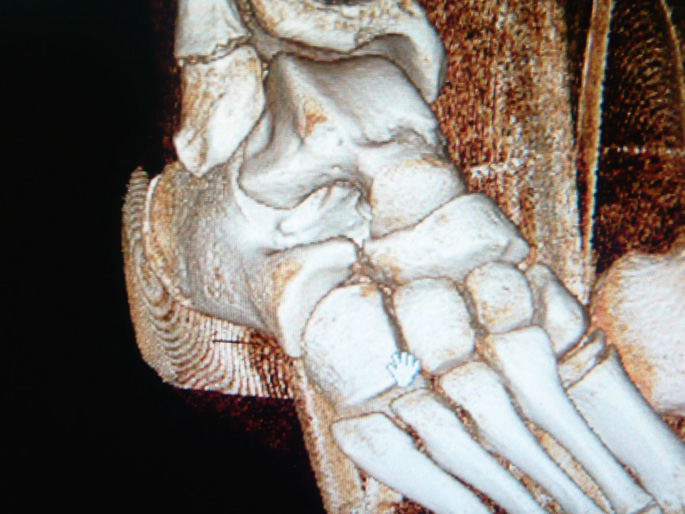
Es la fusión congénita de uno o más huesos del tarso. La unión puede ser ósea (sinóstosis), cartilaginosa (sincondrosis) o fibrosa (sindesmosis). La incidencia es del 2% de la población aunque algunos casos pueden pasar desapercibidos. Las más frecuentes son la calcáneo-escafoidea (Figura 4), la talo-calcánea y la talo-escafoidea.
Se manifiesta en la adolescencia como pie plano rígido y con dolor progresivo, con contractura dolorosa de peroneos y limitación de la eversión e inversión. El diagnóstico se realiza por la radiología simple, el TAC y la RM. El tratamiento es quirúrgico.
Tablas y figuras
Tabla I. Características del dolor vertebral mecánico y de causa específica en el adolescente
|
Dolor vertebral mecánico |
Dolor vertebral de causa específica |
|
|
|
2. Factores de riesgo: Varón Historia familiar positiva Edad < 4 años Antecedente traumático Sobrecarga mecánica evidente |
|
3. Exploración física: Rigidez Síndrome constitucional |
|
|
Tabla II. Causas comunes de cojera en el adolescente
|
Cojera no dolorosa |
Cojera dolorosa |
|
|
Tabla III. Causas de dolor crónico (> 6 semanas) en la rodilla en pacientes activos y esqueléticamente inmaduros
|
Dolor anterior |
Dolor medial |
Dolor lateral |
Dolor posterior |
|
Difuso
Localizado
|
|
|
|
Tomado de Hergenroeder AC
Tabla IV. Patología del tobillo y pie en la adolescencia
|
Lesiones agudas |
Lesiones por sobreuso |
Sistémicas / infecciosas/ |
|
|
Localización posterior |
|
|
|
|
Localización dorsal |
|
|
|
|
Localización plantar |
|
|
|
Figura 1. Valoración clínica de la escoliosis mediante el test de Adams con escoliómetro de Bunnell
Figura 2. Espondilolistesis L5-S1 con deslizamiento grado II de Meyerding
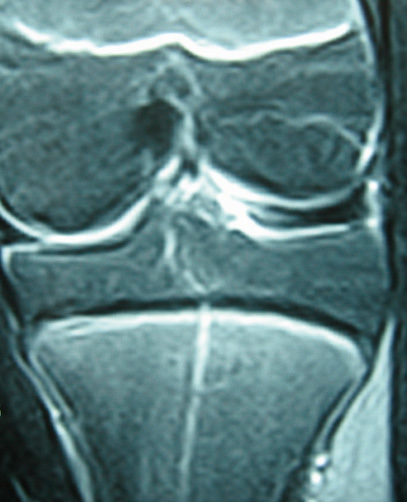
Figura 3. Imagen de RM de menisco discoideo
Figura 4. Imagen en 3D de coalición tarsal
calcáneo-escafoidea
Bibliografía
1. Redondo García MA, Conejero Casares JA. Rehabilitación Infantil. Madrid: Editorial Médica Panamericana; 2012
2. Conejero Casares JA. Patología Ortopédica. En De la Flor i Bru J, Bras i Marquillas J. Pediatría en atención primaria, 4 ed. Madrid: Editorial Ergon; 2018, pp 863-881.
3. Negrini S et al. Braces in idiopathic scoliosis in adolescents. Spine 2016; 41: 1813-1825.
4. Moraleda L, Castellote M. Motivos de derivación a una consulta ambulatoria de Traumatología Infantil. An Pediatr (Barc) 2015; 83: 89-93.
5. Smith BE, Selfe J, Thacker D, Hendrick P, Bateman M, Moffatt F, et al. Incidence and prevalence of patellofemoral pain: A systematic review and meta-analysis. PLoS ONE 2018; 13: e0190892. https://doi.org/10.1371/journal. pone.0190892.
6. Van der Heijden RA, Lankhorst NE, van Linschoten R, Bierma-Zeinstra SMA, van Middelkoop M. Exercise for treating patellofemoral pain syndrome: an abridged version of Cochrane Systematic Review. Eur J Phys Rehabil Med 2016; 52: 110-62.
7. Toby O Smith, Benjamin T Drew, Toby H Meek, Allan B Clark, Knee orthoses for treating patellofemoral pain syndrome, Cochrane Database of Systematic Reviews, 2015. DOI: 10.1002/14651858.CD010513.pub2.
8. Fong DY, Cheung KM, Wong YW et al.A population-based cohort study of 394,401 children followed for 10 years exhibits sustained effectiveness of scoliosis screening. Spine J. 2015;15:825-33.
9. William R. Post, MD, Scott F. Dye, MD. Patellofemoral Pain: An Enigma Explained by Homeostasis and Common Sense. Am J Orthop. 2017;46:92-100.
10. Kienstra AJ, Macias Ch G,. Evaluation and management of slipped capital femoral epiphysis (SCFE). Post TW, ed. UpToDate. Waltham, MA: UpToDate Inc.
11. Chiwaridzo M, Naidoo N. Prevalence and associated characteristics of recurrent non-specific low back pain in Zimbabwean adolescents: a cross-sectional study. BMC Musculoskelet Disord. 2014;15:381.
12. Hergenroeder AC. Approach to chronic knee pain or injury in children or skeletally.
13. Immature adolescents. Post TW, ed. UpToDate. Waltham, MA: UpToDate Inc.