Infecciones de transmisión sexual en adolescentes. ¿Cuándo está indicado hacer un cribado?
Infecciones de transmisión sexual en adolescentes. ¿Cuándo está indicado hacer un cribado?
P. Clavo Escribano.
Dermatóloga adjunta del Centro Sanitario Sandoval. Hospital Clínico San Carlos. Madrid.
Fecha de recepción: 22-02-2022
Fecha de publicación: 28-02-2022
Adolescere 2022; X (1): 28-36
Resumen
|
En los últimos años el aumento de las Infecciones de Transmisión Sexual (ITS) es un hecho constatado en todo el mundo, este aumento afecta a un grupo poblacional especialmente vulnerable como es el de los adolescentes. En este artículo se comentarán los factores principales causantes de dicho problema, las causas más frecuentes de ITS, su contagio y diagnóstico. Pero fundamentalmente daremos unas recomendaciones para hacer un cribado de posibles ITS en aquellos adolescentes que mantienen relaciones sexuales y se encuentran asintomáticos. Se comentarán también las diferentes posibilidades para hacer una correcta prevención socio sanitaria con el fin de evitar el continuo aumento de estas infecciones y el riesgo de complicaciones severas en adolescentes cada vez más jóvenes.. Palabras clave: Adolescentes; Infecciones de Transmisión Sexual; Cribado. |
Abstract
|
The increase in recent years of Sexually Transmitted Infections (STIs) is a proven fact throughout the world, which particularly affects a vulnerable population group, adolescents. In this article we are going to comment on the main factors that lead to this problem, the most frequent causes of STIs, their contagion and diagnosis. Moreover, we will mainly provide some recommendations to screen for possible STIs in adolescents who have sexual relations and are asymptomatic. The different possibilities to carry out a correct socio-sanitary prevention in order to avoid the continuous increase of these infections and the risk of severe complications in increasingly younger adolescents will also be discussed. Key words: Teenagers; Sexually Transmitted Infection; Screening. |
Introducción
Las infecciones de transmisión sexual (ITS) son un grupo de enfermedades infecciosas, provocadas por diferentes microorganismos que comparten un mecanismo de contagio vinculado con las relaciones sexuales.
En algunas ITS el contagio es casi exclusivamente sexual, pero en otros casos las infecciones pueden transmitirse también por otras vías
En algunas ITS el contagio es casi exclusivamente sexual, pero en otros casos las infecciones pueden transmitirse también por otras vías, especialmente la sanguínea como ocurre por ejemplo, con la
Hepatitis B o con la infección por el virus de la Inmunodeficiencia Humana (VIH). Además en varias ITS es importante la transmisión materno filial, de forma que las mujeres gestantes afectadas por alguna ITS pueden transmitir la infección al recién nacido durante el embarazo, el parto o el periodo puerperal, como ocurre con la sífilis congénita o la infección por el VIH.
La morbilidad relacionada con las ITS es variable ya que incluyen desde enfermedades leves con manifestaciones localizadas como el molusco contagioso hasta enfermedades sistémicas como la sífilis.
Estas infecciones cuando no son diagnosticadas y tratadas a tiempo pueden dar lugar a complicaciones importantes, especialmente en el colectivo que nos ocupa, el de los adolescentes.
Los adolescentes están en mayor riesgo que los adultos para adquirir estas ITS por una serie de factores que analizaremos más adelante, por ello se trata de un grupo poblacional muy vulnerable que debemos controlar de cerca.
Incidencia de las ITS en los adolescentes
En los últimos años se está produciendo un incremento muy importante en la incidencia de las ITS en todo el mundo. Esto es especialmente importante en el grupo de los adolescentes (10-19 años para la OMS, 11-21 años para la Academia de Pediatría Americana).
En los últimos años se está produciendo un aumento importante de las ITS en adolescentes
De los 340 millones de ITS que se diagnostican al año en el mundo un 60% tienen lugar en menores de 24 años y el 25% de los jóvenes sexualmente activos presenta alguna ITS. Esto se debe en parte por el inicio de relaciones a edades cada vez más tempranas(1).
Según el INJUVE, la media de edad de la primera relación sexual ha disminuido y lo va haciendo progresivamente situándose en el 2020 en 16,2 años de edad
Según el Informe de la Juventud en España (INJUVE) de 2020 la media de edad de la primera relación sexual ha disminuido y lo va haciendo progresivamente situándose en el 2020 en 16,2 años de edad, tanto en varones como mujeres. Además de este dato el informe también nos alerta del recurso a la pornografía como escuela de sexualidad y del uso de la prostitución, ya que el 11% de los varones asegura haber pagado alguna vez para mantener relaciones sexuales frente al 1% de las mujeres(2).
Los datos poblacionales sobre la incidencia de ITS se obtienen a través del Sistema de Declaración Obligatoria (EDO) y el Sistema de Información Microbiológica (SIM), incluidos en la Red Nacional de Vigilancia Epidemiológica(3). Las ITS de declaración obligatoria son la sífilis, la infección gonocócica, la clamidiasis y dentro de esta, el linfogranuloma venéreo y la infección por VIH.
Factores implicados en el aumento de ITS en los adolescentes
Los factores implicados en este aumento de ITS son de diversa índole y deben ser tenidos en cuenta ya que provocan comportamientos arriesgados
Los factores implicados en el aumento de las ITS en adolescentes son de varios tipos, los resumiré en un pequeño esquema.
Factores socio-culturales
- Avances tecnológicos.
- Intercambio cultural.
Factores de conducta
- Falta de control de los impulsos.
- Ambivalencia emocional.
- No uso de protección.
- Frecuente cambio de pareja.
- Asociación alcohol, tabaco, drogas.
- Abuso sexual.
Factores biológicos
- Sistema inmune inmaduro.
- Ectopia cervical en mujeres adolescentes y baja producción de moco.
- Infecciones previas que alteran la mucosa y permiten nuevos contagios.
- Uso de anticoncepción oral que ha desplazado los métodos barrera.
Estos factores unidos al comienzo de relaciones a edades tempranas conducen a comportamientos arriesgados por falta de conocimientos y con ello mayor exposición a las ITS(4).
Las ITS son más fácilmente transmitidas de varón a mujer que viceversa, probablemente por el tipo de mucosa y por una mayor superficie de contacto. Además esta inmadurez del tracto genital en mujeres conlleva más riesgo para infecciones como Chlamydia trachomatis (CT), Neisseria gonorrhoeae (NG) y exposición precoz al Virus del papiloma humano (VPH). A esto se suma que las ITS bacterianas aumentan el riesgo de contagio de la infección por VIH, generalmente por traumatismos producidos en la mucosa del aparato genital.
Importancia de un diagnóstico precoz
Es muy importante un diagnóstico precoz para evitar complicaciones
Es fundamental el diagnóstico precoz de las ITS, entre otros motivos porque cerca del 50-60% de ellas son asintomáticas y si no son tratadas a su debido tiempo pueden dar lugar a complicaciones importantes. Entre ellas las principales son(5):
Complicaciones en mujeres
- Enfermedad Pélvica Inflamatoria.
- Infertilidad.
- Aborto espontáneo.
- Posibilidad de transmisión materno-fetal.
- Embarazo ectópico.
- Cáncer de cérvix.
- Sepsis y muerte.
Complicaciones en hombres
- Infertilidad.
- Epididimitis, estrechez uretral.
- Compromiso prostático.
- Cáncer ano-recto.
Además de un diagnóstico precoz es muy importante administrar un tratamiento adecuado a la mayor brevedad posible. Este es otro tema que afecta a los adolescentes puesto que al acudir tarde a consultar por su problema o bien para hacer un cribado diagnóstico, se produce un retraso en el tratamiento. Por otro lado, en muchas ocasiones los adolescentes se auto administran tratamientos sin conocimiento de su infección, recomendados por amigos o comprados en internet, sin control médico alguno y sin estudio de la posible pareja sexual afectada(5).
Esto en gran parte se debe a la falta de centros especializados en la materia, en la dificultad en el acceso a la consulta de pediatría o atención primaria por parte de los pacientes, ya que tienen miedo a contar sus problemas y a realizarse pruebas de transmisión sexual.
Infecciones de transmisión sexual
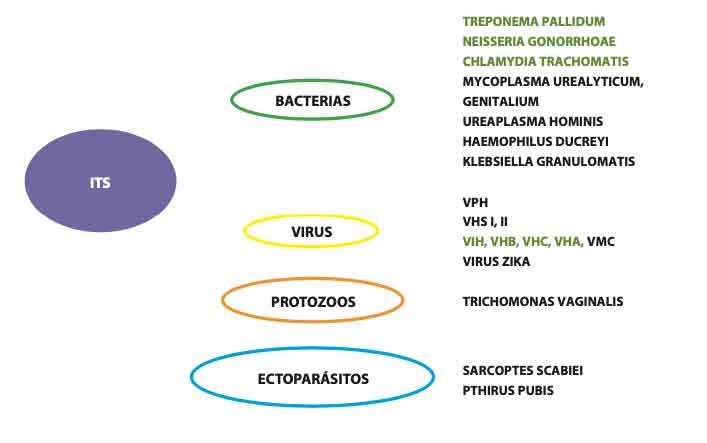
En la Figura 1 se resumen los principales agentes causantes de ITS.
Las distintas ITS deben ser estudiadas de forma sindrómica, para un mejor diagnóstico y tratamiento
Los agentes infecciosos van a provocar unos cuadros sindrómicos que debemos conocer porque a la hora de solicitar pruebas de laboratorio para tener un diagnóstico de certeza será mucho más práctico y sencillo. Repasaremos estos cuadros sindrómicos con los principales agentes que debemos buscar en cada uno e ellos(6).
Al adolescente que consulta con síntomas a encuadrar en alguno de estos síndromes, se le deben realizar tomas para llegar a un diagnóstico de certeza, y añadir serologías de sífilis, VIH, virus de la hepatitis B, hepatitis A, hepatitis C, según contactos de riesgo
Alteraciones del flujo vaginal y cervicitis
Tomas para:
- Chlamydia trachomatis
- Neisseria gonorrhoeae
- Trichomonas vaginalis
- Mycoplasma genitalium
- Gram vaginal y cervical
- Medida de Ph
- Placa de Sabureaud
Uretritis (secreción uretral y/o disuria)
Tomas para:
- Chlamydia trachomatis
- Neisseria gonorrhoeae
- Mycoplasma genitalium
- Trichomonas vaginalis
- Ureaplama urealiticum
Úlcera genital
Tomas para:
- Campo oscuro para Treponema pallidum
- Chlamydia trachomatis
- CT/ LGV
- Virus del Herpes simple genital (I y II)
- Chancro blando (Haemophilus ducreyi)
Proctitis, proctocolitis
Tomas para:
- Chlamydia trachomatis
- Neisseria gonorrhoeae
Infección por el Virus del Papiloma humano (VPH)
Es importante realizar una completa historia clínica detallada y una correcta exploración. Realizar tomas por un profesional experimentado
Cuando el adolescente llega a consulta con síntomas que se pueden encuadrar en alguno de estos síndromes debemos pedir las tomas antes reseñadas para tener un diagnóstico de certeza. A estas pruebas debemos añadir serologías de sífilis, VIH, virus de la hepatitis B, hepatitis A, hepatitis C, según contactos de riesgo.
Pero ¿qué ocurre cuando un adolescente que ha mantenido relaciones sexuales desprotegidas se encuentra asintomático y es posible que esté infectado, supuesto muy frecuente en mujeres? Este es el motivo principal de este artículo, el saber qué pruebas debemos pedir y con qué periodicidad en cualquier adolescente sexualmente activo.
Tanto en el paciente sintomático como en el que llega a una revisión hay unos puntos fundamentales a completar.
Por un lado, es muy importante la realización de una buena historia clínica, para ello es fundamental establecer una buena relación médico-adolescente, crear un ambiente de confianza, sin penalizar acciones ni juzgar los hechos.
Preguntaremos por sus antecedentes médicos, tratamientos, alergias, vacunas, consumo de alcohol, tabaco, drogas…
La historia sexual también nos aporta muchos datos: edad de la primera relación sexual, preferencia sexual, tipos de prácticas sexuales, número de parejas sexuales y utilización de preservativos.
Posteriormente pasaremos a una exploración completa, siempre acompañados de otro sanitario, y realizaremos la toma de muestras.
Recomendaciones para hacer cribado de ITS a adolescentes
El cribado de rutina debe hacerse a todo adolescente que mantenga relaciones sexuales
El cribado de rutina debe realizarse en cualquier adolescente sexualmente activo para las infecciones más frecuentes, siempre según su comportamiento sexual, conductas de riesgo y exposición individual de cada paciente. También teniendo en cuenta gravedad, severidad de las secuelas, coste, consideraciones médico legales y prevalencia de cada infección(5).
Chlamydia (Tabla I)
- De rutina en mujeres sexualmente activas, menores de 25 años y de forma anual.
- En varones heterosexuales el coste-efectividad es insuficiente por lo que no se realiza, salvo en lugares con alta tasa de infecciones y a parejas de mujeres infectadas.
- En varones que tienen relaciones sexuales con hombres debe realizarse de forma anual, toma rectal y/o faríngea, según prácticas de riesgo y exposición.
Gonococo (Tabla II)
- De rutina en mujeres sexualmente activas menores de 25 años anualmente.
- En varones heterosexuales ocurre igual que en el caso anterior, la evidencia es insuficiente en varones asintomáticos, aunque debe hacerse en el caso de parejas infectadas.
- En hombres que tienen relaciones con hombres debe hacerse de forma anual, incluyendo tomas rectales y faríngeas según sus prácticas.
Sífilis (Tabla III)
El test de sífilis y VIH debe ofrecerse siempre en cada visita, valorando riesgos y periodos ventana
- Deben realizarse pruebas de sífilis a todos los adolescentes que acudan a consulta por cribado de ITS. Es importante valorar riesgo y periodos ventana por si fuese necesario repetirlas en unos meses, muy en especial a los hombres que tienen sexo con hombres.
- Todas las mujeres embarazadas requieren cribado rutinario en 1º y 3er trimestre.
Los tratamientos comentados en las Tablas I, II y III se basan en las guías de los CDC del 2021 y en las guías europeas de la IUSTI, siempre teniendo en cuenta las sensibilidades y resistencias de cada agente infeccioso en nuestro medio(5,7).
VIH
- La prueba de detección del VIH debe ser explicado y ofertado a todos los adolescentes al inicio de sus relaciones sexuales o incluso previo a las mismas.
- Se realizarán sucesivas pruebas según sus prácticas sexuales, conductas de riesgo y prevalencia del VIH en el medio.
- Todos aquellos pacientes seropositivos deben ser remitidos a la mayor brevedad posible a un centro especializado para control y tratamiento antes de abandonar el centro y darles consejos en cuanto a prevención a terceros.
Sobre la prevención del VIH, la profilaxis pre-exposición PrEP ha resultado muy útil(5,8,13). Los CDC recomiendan su uso a los adolescentes en riesgo, que pesen más de 35 Kg y VIH negativos. Desde diciembre 2021 en España se puede proporcionar a todos los mayores de 16 años que cumplan los criterios necesarios y siempre bajo estricto control médico.
Prevención
Es importante la prevención primaria, con programas dirigidos a esta población por personal preparado en la materia
Tal vez este sea el apartado más importante y difícil del artículo.
Es importante la prevención primaria, con programas dirigidos a esta población para proporcionar estrategias que les ayuden a identificar los riesgos, los signos y síntomas y conocer los lugares a los que acudir para recibir ayuda cuando sea necesario. Para ello se debe educar e incentivar a los profesionales sanitarios para formarse en estos temas de salud sexual y de esta manera poder abordar las diferentes situaciones que surjan en cada visita.
Aprovechar además de realizar el cribado de ITS, a comprobar el calendario vacunal del adolescente, recomendando las vacunas pendientes
También se aprovechará este momento para realizar el cribado de ITS y las vacunaciones pendientes. (Vacuna VPH hasta los 26 años tanto hombres como mujeres, hepatitis B a los no vacunados, hepatitis A fundamentalmente a HSH). En dichas consultas se debe hacer un estudio de contactos si existe alguna ITS.
Los trabajadores sanitarios deben conseguir que el adolescente se sienta cómodo en la consulta y apoyado en sus dudas, comunicarse de forma clara, animarles a que se expresen abiertamente, sin juzgarles y dejando clara la confidencialidad. Además se debe fomentar que los jóvenes tomen decisiones sobre su salud y sobre la atención que se les presta.
Es importante intentar aprovechar cada encuentro con el adolescente al máximo, abordando no solo los aspectos médico/legales y clínicos, sino también los emocionales. Por supuesto debe ser informado de las diferentes ITS, síntomas, formas de contagio, controles periódicos y también del consumo de drogas recreativas, con el riesgo de adicción que conllevan y la no utilización de preservativo durante las relaciones sexuales bajo sus efectos(9).
Conclusiones
Debido al creciente aumento de las ITS en los adolescentes repasamos los factores más importantes implicados en este aumento, la clínica, diagnóstico y tratamiento de las más frecuentes y fundamentalmente cuál es el cribado recomendado para aquellos adolescentes que mantienen relaciones sexuales. Este sería:
Mujeres
- Exudado cérvico-vaginal anual, Chlamydia Trachomatis (CT), Neisseria gonorrhoeae (NG), sífilis y VIH.
- Resto de pruebas: Trichomonas vaginalis (TV), Mycoplasma genitalium (MG), Candida albicans (CA), gram vaginal, VHS, solo en mujeres sintomáticas.
Varones
En heterosexuales
- En sintomáticos, pareja de mujer infectada y según nº de parejas diferentes y medidas de prevención, exudado uretral o PCR de orina. Serologías de sífilis y VIH.
En hombres que tienen sexo con hombres
- Sífilis y VIH anual, exudado orofaríngeo, uretral (ó PCR), rectal (según riesgo).
- VHC, VHA y VHB sino están vacunados.
Debemos por lo tanto:
- Realizar cribado anualmente en menores de 25 años.
- Implementar la educación sexual en colegios, institutos, desde edades tempranas.
- Adecuar la formación de ITS (en la adolescencia) en personal sanitario, médicos, psicólogos, enfermeros.
- Fomentar la creación de centros o consultas de fácil acceso para este colectivo.
- Utilización de los medios disponibles en la red para obtener información cualificada.
Conflicto de intereses:
La autora declara no tener ningún conflicto de interés.
Tablas y figuras
Tabla I. Tratamiento de las infecciones por Chlamydia Trachomatis
|
DE ELECCIÓN |
ALTERNATIVA |
ALERGIAS |
|
Doxiciclina 100mgVO/12h/7d |
Azitromicina 1gVO MD Eritromicina 500mgVO/12h/7d |
– |
|
Embarazo: Azitromicina 1gVO MD Si LGV + (L1 L2 L3), Doxiciclina 21 días |
Realizar test de cura a los 30-40d.
VO: vía oral, MD: monodosis, d: día. Los tratamientos comentados se basan en las guías de los CDC del 2021 y en las guías europeas de la IUSTI, siempre teniendo en cuenta las sensibilidades y resistencias de cada agente infeccioso en nuestro medio(5,7).
Tabla II. Tratamiento de las infecciones por gonococo
|
DE ELECCIÓN |
ALTERNATIVA |
ALERGIAS A PENICILINAS |
|
Ceftriaxona 250-500mg IM DU |
Cefixima 400/800mg/VO Si fallo de tratamiento o resistencias |
Azitromicina 2gVO o |
|
Embarazo: Ceftriaxona 250-500mg IM DU |
Realizar test de cura a los 30-40d.
IM: intramuscular, DU: dosis única, VO: vía oral. Los tratamientos comentados se basan en las guías de los CDC del 2021 y en las guías europeas de la IUSTI, siempre teniendo en cuenta las sensibilidades y resistencias de cada agente infeccioso en nuestro medio(5,7).
Tabla III. Tratamiento de la sífilis
|
DE ELECCIÓN |
ALTERNATIVO |
|
|
SÍFILIS PRECOZ Primaria Secundaria Latente precoz (< 1 año) |
Penicilina G benzatina, 2,4 MU/DU |
Doxiciclina 100mg VO/12h/14d |
|
SÍFILIS TARDÍA Duración desconocida (o > 1año) |
Penicilina G benzatina, 2,4 MU/semana/3 semanas |
Doxiciclina 100mg VO/12h/28d Si alergia a la penicilina considerar desensibilización |
|
Embarazo: mismo tratamiento |
MU: millones de unidades, DU: dosis única, VO: vía oral. Los tratamientos comentados se basan en las guías de los CDC del 2021 y en las guías europeas de la IUSTI, siempre teniendo en cuenta las sensibilidades y resistencias de cada agente infeccioso en nuestro medio(5,7).
Figura 1.
Bibliografía
1. World Health Organization (WHO). Salud de la madre, el recién nacido y del adolescente. Desarrollo en la adolescencia. https:/www.who.int/maternal_child_adolescent/topics/adolescence/dev/es/.
2. Informe del Instituto de la juventud en España, 2020. www.injuve.es.
3. Enfermedades de declaración obligatoria (EDO). Red nacional de vigilancia epidemiológica. Dirección general de salud pública.
4. Ayerdi Aguirrebengoa O, Vera García M, Rueda Sánchez M, Délia G, Chavero Méndez B, Alvargonzalez Arrancudiaga M, et al. Risk factors associated with sexually transmitted infections and HIV among adolescents in a reference clinic in Madrid. PLOS ONE. https:/doi.org/10.1371/journal.pone.0228998. March, 2020.
5. Centers for Disease Control and Prevention (CDC). Sexually Transmitted Infections Treatment. Guidelines 2021. Morbidity and Mortality Weekly Report. July 23, 2021.
6. Clavo Escribano P. Infecciones de Transmisión Sexual. Ed. Marbán. 2022. ISBN: 978-84-18068-65-2.
7. STI, Treatment Pocket European Guidelines 2019. https:/iusti.org/regions/Europe/Euroguidelines.htm.
8. HIV Pre-Exposure Prophylaxix Medication for Adolescents and Young Adults: A Position Paper of the Society for Adolescent Health and Medicine. J Adolesc Health. 2018 Oct;63(4):513-516. DOI: 10.1016/j.jadohealth.2018.07.021.
9. OMS. Estrategia mundial del sector de la salud contra las infecciones de transmisión sexual, 2016-2021. Hacia el fin de las ITS.
10. Documento de consenso sobre diagnóstico y tratamiento de las Infecciones de Transmisión Sexual en adultos, niños y adolescentes (Marzo 2017). GESIDA, GEITS, SEIMC (GEITS). SEIP.
11. K.K. Holmes, P.F. Sparling, W.E, Piot, Waserheit, J.N., et al (2008) Sexually transmitted diseases (4ª Ed). New York: McGraw Hill.
12. Jean L. Bolognia, Julie V. Schafer, Lorenzo Cerroni. Infestaciones en Dermatología 4ª ed. Vol2, pag 1505-1511, 2019. Ed Elsevier.
13. Grupo de trabajo sobre Prep. Plan Nacional Sobre el SIDA. Ministerio de Sanidad, Servicios Sociales e Igualdad. Manual de implementación de un Programa de Profilaxis Preexposición al VIH en España. Febrero 2020.