Estrategias para mejorar la vacunación del adolescente. Parte 1
Estrategias para mejorar la vacunación del adolescente. Parte 1
M.I. Hidalgo Vicario.
Pediatra. Doctora en Medicina. Acreditada en Medicina de la Adolescencia. Experta Universitaria en Vacunas en Atención Primaria. Centro de Salud Barrio del Pilar. DAN. Madrid.
Fecha de recepción: 26 de enero 2018
Fecha de publicación: 28 de febrero 2018
Adolescere 2018; VI (1): 57-72
Resumen
|
En este artículo se exponen las características de la adolescencia, cuáles son sus problemas, formas de enfermar y sus necesidades de salud integral, entre ellas la vacunación. Es preciso continuar la vacunación durante esta edad para que no reaparezcan enfermedades ya desaparecidas. Se expone la baja cobertura vacunal del adolescente comparada con la de la población infantil y se comentan cuáles son los retos/desafíos y barreras para la vacunación en la adolescencia. Para los profesionales sanitarios, debe ser prioritario completar la vacunación en todas las visitas del joven tanto en los controles periódicos de salud, como de forma oportunista ya que así se reducirá la carga de enfermedad. Palabras clave: vacunas, adolescencia, cobertura vacunal, barreras para vacunar. |
Abstract
|
This article presents the characteristics of adolescence, what problems adolescents face, how they become ill and their needs for integrated health care, including vaccination. It is necessary to continue vaccinating during this age to avoid the reappearance of diseases that had disappeared. The low vaccination coverage of adolescence age compared with that of childhood is discussed and the challenges / barriers for vaccination in adolescence are presented. Completing immunization schedules in periodic health checks and opportunistically should be a priority for health professionals, as this will reduce the burden of the disease. Key words: vaccines, adolescence, vaccination coverage, barriers to vaccination. |
Introducción
La adolescencia abarca aproximadamente la segunda década de la vida del individuo. Es un período de grandes cambios físicos, psicológicos y sociales, que comienza con la aparición de los caracteres sexuales secundarios -pubertad-, y termina alrededor de los veinte años, cuando cesa el crecimiento somático y la maduración psicosocial. Su duración es imprecisa y ha ido aumentando en los últimos tiempos debido al comienzo más precoz de la pubertad y a la prolongación del periodo escolar y profesional. El proceso puede ser muy corto en áreas donde el joven comienza a trabajar pronto (rural, marginales…) y va prolongándose en áreas desarrolladas debido al mayor tiempo que usa el joven para preparar su inserción socio laboral.
La adolescencia abarca aproxima-damente la segunda década de la vida del individuo. Se suele esquematizar en tres etapas o fases que pueden solaparse entre sí (adolescencia inicial, media y tardía)
La OMS considera adolescencia entre los 10 y 19 años y juventud al periodo entre los 19 y 25 años de edad. La American Academy of Pediatrics (AAP) en 1972 y en 1988 recomendaba seguir a los pacientes hasta el final de su maduración, los 21 años y la Sociedad Americana de Salud y Medicina de la Adolescencia (SAHM) la sitúa entre los 10-21 años. Se suele esquematizar la adolescencia en tres etapas o fases que pueden solaparse entre sí(1).
Adolescencia temprana: abarca aproximadamente desde los 10 a los 13 años y se caracteriza fundamentalmente por los cambios puberales. Adolescencia media: entre los 14 a los 17 años, caracterizada sobre todo por los conflictos familiares debido a la importancia que adquiere el grupo, y es en esta época donde pueden iniciarse con más probabilidad las conductas de riesgo. Adolescencia tardía: desde los 18 a 21 años, caracterizada por la reaceptación de los valores paternos y por asumir las tareas y responsabilidades propias de la madurez.
La vacunación es el método más eficaz para disminuir la morbimortalidad, las enfermedades infecciosas y mejorar la salud y esperanza de vida de la población.
La vacunación es el método más eficaz para disminuir la morbimortalidad, las enfermedades infecciosas y mejorar la salud y esperanza de vida de la población
En general, los programas de vacunación se han enfocado siempre hacia lactantes y niños, sin tener en cuenta que los adolescentes continúan enfermando de patologías infecciosas, frente a las que se dispone de vacunas eficaces(2). Un ejemplo de ello son los brotes de sarampión o el aumento de la incidencia de tosferina en los últimos años, sobre todo en adolescentes y adultos jóvenes, en países con coberturas vacunales elevadas. La vacunación debe continuar desde la infancia a la adolescencia y edad adulta, para que su acción preventiva sea eficaz y no reaparezcan enfermedades ya desaparecidas en el niño (Ej., el tétanos).
La vacunación debe continuar desde la infancia a la adolescencia y edad adulta, para que su acción preventiva sea eficaz y no reaparezcan enfermedades ya desaparecidas en el niño
La virtual desaparición de muchas enfermedades gracias a la vacunación sistemática lleva, paradójicamente, a una infravaloración de la importancia de las vacunas. Los adolescentes y adultos jóvenes “no han visto” esas enfermedades y de esta forma las vacunas son víctimas de su propio éxito.
En los últimos años han aparecido en el mercado nuevas vacunas específicas para los adolescentes como: la vacuna del virus del papiloma humano (VPH) tanto bivalente, tetravalente y nonavalente; la vacuna del tétanos, difteria pertusis acelular tipo adulto o de baja carga (Tdpa), la vacuna antimeningocócica conjugada C y B, o la antimeningocócica tetravalente: A, C W, Y.
Para los profesionales sanitarios, debe ser prioritario completar la vacunación en todas las visitas del joven tanto en los controles periódicos de salud, como de forma oportunista ya que así se reducirá la carga de enfermedad.
Este artículo, está dividido en dos partes, en esta primera parte se van a exponer las características propias de la adolescencia, sus problemas y patologías más frecuentes así como sus necesidades de salud, entre ellas la vacunación y cuáles son los desafíos y las barreras que existen para vacunar a esta edad; posteriormente, en la segunda parte, conociendo estos aspectos de los jóvenes, se presentarán las estrategias para aumentar la vacunación en la adolescencia.
Los objetivos a conseguir durante la adolescencia
Los objetivos a conseguir durante este periodo son: lograr un importante crecimiento y desarrollo físico y alcanzan los objetivos psicosociales necesarios para la evolución del adolescente a la edad adulta(1).
Crecimiento y desarrollo físico
Se pensaba que para la adolescencia temprana, el cerebro y la médula espinal habían logrado ya casi su tamaño de adulto(3). Sabemos hoy, desde los trabajos con Resonancia Magnética de Giedd (2004)(4), que el desarrollo varía de acuerdo a los genes y el entorno y que el desarrollo cerebral continúa aún pasados los 20 años y éste depende de tres procesos:
El desarrollo cerebral varía de acuerdo a los genes y el entorno y continúa aún pasados los 20 años
- La proliferación que comprende el rápido crecimiento neuronal-glial y la formación de nuevas conexiones sinápticas.
- La eliminación selectiva o poda de las sinapsis menos eficientes; lo que no se usa se poda.
- La mielinización que envuelve los axones para facilitar y hacer más rápida y estable la transmisión neuronal entre diferentes partes del sistema nervioso.
El desarrollo cerebral no es lineal. Mientras la sustancia gris –cuerpos neuronales, dendritas y células gliales– se desarrolla rápidamente en la niñez, alcanza su pico de crecimiento a los 11 años en las mujeres y a los 13 en los varones y, luego, comienza a declinar. La sustancia blanca –axones y mielina– aumenta en forma paulatina en las distintas partes del cerebro hasta aproximadamente los 30 años.
En esta época el cerebro madura de forma intermitente de la parte posterior a la anterior y parece que la maduración total (mielinización de la corteza prefrontal) no se completa hasta los 25-30 años.
También se ha observado, según los últimos estudios del cerebro de los jóvenes, que las zonas del cerebro que buscan la recompensa se desarrollan antes que las zonas relacionadas con la planificación y el control emocional (corteza prefrontal). Eso significa que la experimentación, exploración y asunción de riesgos durante la adolescencia son más de carácter normativo que patológico. Igualmente, que el cerebro adolescente tiene una gran capacidad de cambiar y adaptarse y que existen posibilidades reales de mejorar situaciones negativas que se produjeron en los primeros años de la vida.
Las zonas del cerebro que buscan la recompensa se desarrollan antes que las zonas relacionadas con la planificación y el control emocional (corteza prefrontal). Eso significa que la experimentación, exploración y asunción de riesgos durante la adolescencia son más de carácter normativo que patológico
Durante esta época se logra el 25% de la talla adulta final y se alcanza del 25-50% del peso ideal del adulto. Aumenta el tamaño de diversos órganos, en los chicos aumenta el volumen sanguíneo (la testosterona estimula la eritropoyetina), mientras que se mantiene en chicas. Se producen importantes cambios en la composición corporal. En las chicas aumenta la masa muscular, ósea y grasa, mientras que en los chicos aumenta en mayor proporción la masa muscular y ósea disminuyendo la grasa, de tal forma que a los 20 años las chicas tienen doble de grasa y 2/3 de la masa muscular de los varones. Hay un aumento de la cintura pélvica en las chicas y de la escapular en los varones. En cuanto a la maduración ósea, en los varones la pubertad se suele iniciar cuando la edad ósea es de unos 13 años, mientras que en las mujeres es de unos 11 y la menarquia sucede entre los 12,5-13 años. Los cambios más llamativos, tienen lugar en la esfera sexual(1). Los estadios de Tanner establecidos en 1962 ayudan al médico a saber el estado de maduración sexual y a diferenciar la pubertad normal y patológica.
Desarrollo psicosocial
Aparte del importante crecimiento y desarrollo, los objetivos psicosociales a conseguir y que caracterizan todo el desarrollo del adolescente son(1):
- Adquirir una independencia respecto a los padres -ganarse la vida, toma de decisiones.
- Tomar conciencia de la imagen corporal y aceptación del cuerpo.
- Relación con los amigos (intimidad) y adopción de estilos de vida.
- Establecer una identidad sexual, vocacional, moral y del yo. Encontrar sentido coherente a la vida, integridad de lo que está bien o no.
Existe un amplio rango de normalidad en el crecimiento y desarrollo psicosocial del adolescente. Lo que es normal en un estadio puede no serlo en el otro, así un adolescente en la fase tardía no debe tener dificultad para ser independiente de los padres y amigos. La evaluación se hará valorando el funcionamiento del joven en casa, escuela y con los amigos y cómo ha ido adquiriendo las diferentes tareas con el apoyo del entorno. Si esto no ha sido así, pueden desarrollarse muchos problemas: alteraciones de la personalidad, del comportamiento, depresión, ideas suicidas…etc. Siempre tendremos en cuenta que la adolescencia no es una época de “psicopatología normal”, los problemas psicológicos y del comportamiento deben ser tratados con la misma gravedad que los de niños y adultos y la expresión “ya se le pasará, es propio de la edad” no es una respuesta adecuada por parte del profesional.
Morbilidad y mortalidad de los adolescentes. Necesidad de atención a esta edad
Es sabido que la adolescencia es el periodo más sano de la vida desde el punto de vista orgánico y diversos estudios han mostrado que la mayoría de los jóvenes se sienten con buena salud, lo que probablemente ha condicionado que no se haya tenido en cuenta la atención a su salud tanto por parte de los profesionales sanitarios, la familia, la sociedad y el propio adolescente. Pero es un período muy problemático y de alto riesgo; la mayoría de sus problemas de salud son consecuencia de sus comportamientos y hábitos que se inician en esta edad y con consecuencias potencialmente graves para su vida actual y futura: lesiones, accidentes, violencia, delincuencia, consumo de drogas, no vacunarse, conductas sexuales de riesgo que conducen a infecciones y embarazos no deseados, problemas de salud mental, de la conducta, del aprendizaje y familiares, entre otras. La OMS estima que el 70% de las muertes prematuras en el adulto se debe a conductas iniciadas en la adolescencia. Es preciso tener en cuenta que la mayoría de estas conductas son prevenibles, por ello es importante la actuación responsable de los profesionales sanitarios.
La mayoría de los problemas de salud durante la adolescencia son consecuencia de sus comportamientos y hábitos que se inician en esta edad y con consecuencias potencialmente graves para su vida actual y futura, un ejemplo de ello es no vacunarse
A esas conductas de riesgo contribuyen características propias de la adolescencia(1) y que habrán de tenerse en cuenta como:
- Sensación de invulnerabilidad y omnipotencia -a ellos no les va a pasar nada.
- Necesidad de un alto grado de experimentación.
- Susceptibilidad a la influencia y presión de los pares -necesidad de una conformidad con el grupo.
- El idealismo y la identificación con ideas opuestas a las de los padres.
- Necesidad de trasgredir la norma para así reafirmar su autonomía e identidad.
- Déficit para postergar, planificar y considerar las consecuencias futuras ya que, como hemos visto maduran antes los circuitos de recompensa que los de la corteza prefrontal, y por ello a pesar de conocer los riesgos se involucran en ellos.
- Otros: asincrónica del desarrollo (las chicas con desarrollo precoz así como los chicos con desarrollo tardío, tienen su autoestima más baja y presentan más riesgos); la influencia de la testosterona en los varones…etc.
También presentan patologías propias de su desarrollo biológico (escoliosis, acné, dismenorrea…), enfermedades infecciosas como en otras épocas de la vida, patologías del adulto que pueden ser detectadas de forma asintomática durante esta etapa (hipertensión, hiperlipemia, obesidad) y patologías crónicas por las cuales hace años se fallecía antes de llegar a la adolescencia: enfermedades crónicas, cánceres, leucosis, cardiopatías congénitas… de aquí la importancia de continuar la vacunación durante esta etapa.
Las causas de mortalidad según la OMS en 2012 entre los 10-19 años eran lesiones por accidentes, VIH/sida, lesiones auto infligidas, infecciones de las vías respiratorias inferiores, violencia interpersonal, diarreas, ahogamientos, meningitis… En nuestro país, en 2011, el índice de mortalidad de los adolescentes era del 0,3 por mil y las causas eran en primer lugar también los accidentes y violencia seguidos por los tumores, enfermedades del aparato circulatorio, respiratorio y sistema nervioso.
Las causas de mortalidad según la OMS en 2012 entre los 10-19 años eran lesiones por accidentes, VIH/sida, lesiones auto infligidas, infecciones de las vías respiratorias inferiores, violencia interpersonal, diarreas, ahogamientos, meningitis…
A pesar de todos los problemas y patologías que presentan, los adolescentes apenas acuden a la consulta médica. En la Encuesta Nacional de Salud de España 2011-2012, se observaba que la asistencia sanitaria al pediatra o médico de familia de varones y mujeres entre 15-25 años, en el último mes, era del 17,10% y 23% respectivamente. En la asistencia al pediatra, se producía una importante disminución desde los 0-2 años que acudía el 95% de los pacientes, al 50% entre 2-4 años y era del 17,10% entre los 15-25 años. Igualmente en esta edad se observaba una disminución muy importante de la asistencia al médico de familia 23%.
Las razones para no acudir a la consulta médica son varias. En diferentes estudios realizados(5,6), se observa que entre el 25- 30% de los jóvenes no sabe quién es su médico. Esto indica que hay una falta de servicios y respuesta adecuada y el adolescente no tiene o no sabe dónde acudir. Hasta un 50-60% de los jóvenes, según los estudios, no tiene confianza con el médico para contarle sus problemas. Los motivos son diferentes si se tiene un pediatra o un médico general. Los que tienen un pediatra refieren: porque siempre les acompaña un adulto o porque creen que se lo diría a los padres; mientras que los que tienen un médico de familia: porque nunca me habla de nada, o solo me habla de medicina. Es necesario que los médicos sean receptivos y vayan más allá de la queja médica e intenten identificar los problemas reales de los pacientes.
En la atención al adolescente siempre se tendrá en cuenta “la agenda oculta” -el paciente viene por un problema y realmente le preocupa otro-; puede venir por un dolor abdominal y lo que realmente le preocupa es un posible embarazo o una infección de trasmisión sexual.
EL ESTUDIO UNITY –Unidos por la vacunación del adolescente–(7), es un estudio nacional realizado en 2016 en EE.UU. on line, a padres de adolescentes, adolescentes de 13-18 años y profesionales sanitarios (médicos generales, internistas y pediatras). Se observó:
Según UNITY, los padres daban más prioridad a otras aspectos de la salud (evitar las drogas, dormir suficiente, evitar la infecciones de trasmisión sexual, o mantener una buena salud dental) que a la vacunación
- Que uno de cada cuatro padres y adolescentes (23%/33% respectivamente), creen que las vacunas son más importantes para los lactantes que para los adolescentes.
- Más de un tercio de los adolescentes (34%) no saben de qué forma las vacunas actúan para mejorar su salud.
- Cuatro de cada diez padres (41%) creen que sus hijos adolescentes deben ir al médico solo cuando están enfermos.
- El 92% de los adolescentes confían en su médico cuando buscan información para su salud, pero casi la mitad (47%) les cuesta mucho hablar con el médico.
Este consorcio UNITY, recomienda realizar revisiones anuales al adolescente, sobre todo coincidiendo con el calendario vacunal y hacen hincapié en las tres C (confident, concise and consistent recommendation) -informar con seguridad, de forma concisa y consistente-.
También se observó que los padres daban más prioridad a otras aspectos de la salud (evitar las drogas, dormir suficiente, evitar la infecciones de trasmisión sexual, o mantener una buena salud dental) que a la vacunación. Igualmente los adolescentes de 16-18 años daban más importancia a su aspecto (salud dental y comer sano) que a las vacunas ya que esto último lo consideraban responsabilidad de los padres. En este estudio se constató una brecha importante entre las palabras y la acción de los jóvenes. Nueve de cada diez adolescentes manifestaban que estaban interesados en llevar un estilo de vida saludable y tener más responsabilidad sobre su salud, pero solo uno de cada diez deseaba tener más responsabilidad para vacunarse.
Los adolescentes de 16-18 años daban más importancia a su aspecto (salud dental y comer sano) que a las vacunas ya que esto último lo consideraban responsabilidad de los padres (estudio UNITY)
En España, la atención al adolescente, no está adecuadamente organizada, faltan servicios y profesionales preparados y por ello la atención a esta edad es inferior a la que reciben otras edades. Es preciso la consolidación de la especialidad en Medicina de la Adolescencia teniendo como meta un trabajo interdisciplinario en asistencia, investigación y docencia. Será preciso reorganizar los recursos disponibles, estar a la altura de los desafíos futuros y la colaboración entre los diferentes estamentos: familias, sanitarios, docentes, y autoridades sanitarias(8).
Promoción de la resiliencia. Factores de protección
En la adolescencia, se debe resaltar el concepto de salud integral, cuyo objetivo es que los jóvenes puedan desarrollar todas sus necesidades y capacidades: Biológicas: ritmos de vida (sueño, trabajo, ocio), alimentación, vacunación, ejercicio físico y deporte; psicológicas afectivas, espirituales, intelectuales y sociales así como reducir los factores y conductas de riesgo a las que se exponen.
Prevenir comportamientos es más fácil que modificarlos una vez establecidos, por ello es necesario promocionar la resiliencia.
La resiliencia (Resilience) fue definida por Michael Rutter en 1985(9). Es un término inglés procedente de la física y es el número que caracteriza la fragilidad de un cuerpo. Cuanto mayor es la resiliencia menor es la fragilidad del cuerpo a los choques. Y esto, referido a las ciencias de la salud, es la capacidad humana en cuanto a características personales y del entorno, de enfrentarse a la adversidad, superarla y salir fortalecido y puede explicarnos porque niños y jóvenes, en situaciones muy conflictivas (drogadicción, maltrato, problemas familiares…) son capaces de salir de ellas y tener una vida normal incluso tener éxito. La Resiliencia, está en función de la interacción entre los factores de riesgo y protectores y construir resiliencia, es dotar al individuo de habilidades para la vida. Los factores de protección son los contrarios a los de riesgo y pueden verse en la Tabla I.
Inmunización y cobertura vacunal de los adolescentes en España
La serovigilancia aporta información sobre las infecciones prevenibles por vacunación ya que se pueden identificar la presencia de anticuerpos específicos en el suero. Esto se interpreta como una señal de contacto previo con el patógeno. Estos anticuerpos han podido ser inducidos por la infección natural con el patógeno o por vacunación con vacuna atenuada o inactivada.
En España, según el Centro Nacional de Epidemiología del Instituto Salud Carlos III del año 2.000 la seroprevalencia de las vacunas en la población adolescente, variaba según las vacunas:
- Difteria: La prevalencia de anticuerpos frente a difteria en los menores de 15 años era del 96%, luego disminuía, entre 15-19 años era del 67% y hacia los 30-39 años era del 32,3%.
- Tétanos: La prevalencia de anticuerpos frente al tétanos se estimaba del 98% en menor de 10 años, aumentando a 99,3% en el grupo de 10 a 14 años. A partir de esa edad la inmunidad descendía de forma progresiva siendo más evidente a partir de los 30 años (54,6%).
- Tos ferina: La duración de la inmunidad era variable: a los 2 años de la primovacunación comenzaba a descender la tasa de anticuerpos y entre los 7 y los 12 años después de la cuarta dosis de vacuna, la protección desaparecía en un 50% de los vacunados.
(La inmunidad de la enfermedad dura 4-20 años y de la vacuna 4-7 años).
- Respecto a la Polio, entre los 10-19 años estaba por encima del 98%. Entre los 30-39 años era del 94,5% para los tres poliovirus. Desde 2004 en nuestro país se administra la vacuna VPI inactivada.
- En cuanto al sarampión, rubeola y parotiditis la población de 15-19 años era la que presentaba el porcentaje más bajo de anticuerpos 95%, 93% y 84,4% respectivamente.
- La varicela entre los 10-19 años era del 95,1%.
- Meningococo C. Tras la campaña de vacunación en 1996-97 con la vacuna polisacárida en varias comunidades, se observó una eficacia para el serotipo C del 80% entre los 18 meses y 19 años disminuyendo la protección de la población a partir del 2º año.
Respecto a las Coberturas vacunales en nuestro país, según los datos del Ministerio de Sanidad, Servicios Sociales e Igualdad, tanto la primovacunación (Tabla II) como la revacunación son muy elevadas en la población infantil, por encima del 95-97%. Sin embargo en la población adolescente a pesar de que va aumentando es bastante más baja. Ver Tabla III.
La cobertura vacunal en la población infantil tanto en primo vacunación como en revacunación está por encima del 95-97%. Sin embargo en la población adolescente a pesar de que va aumentando es bastante más baja
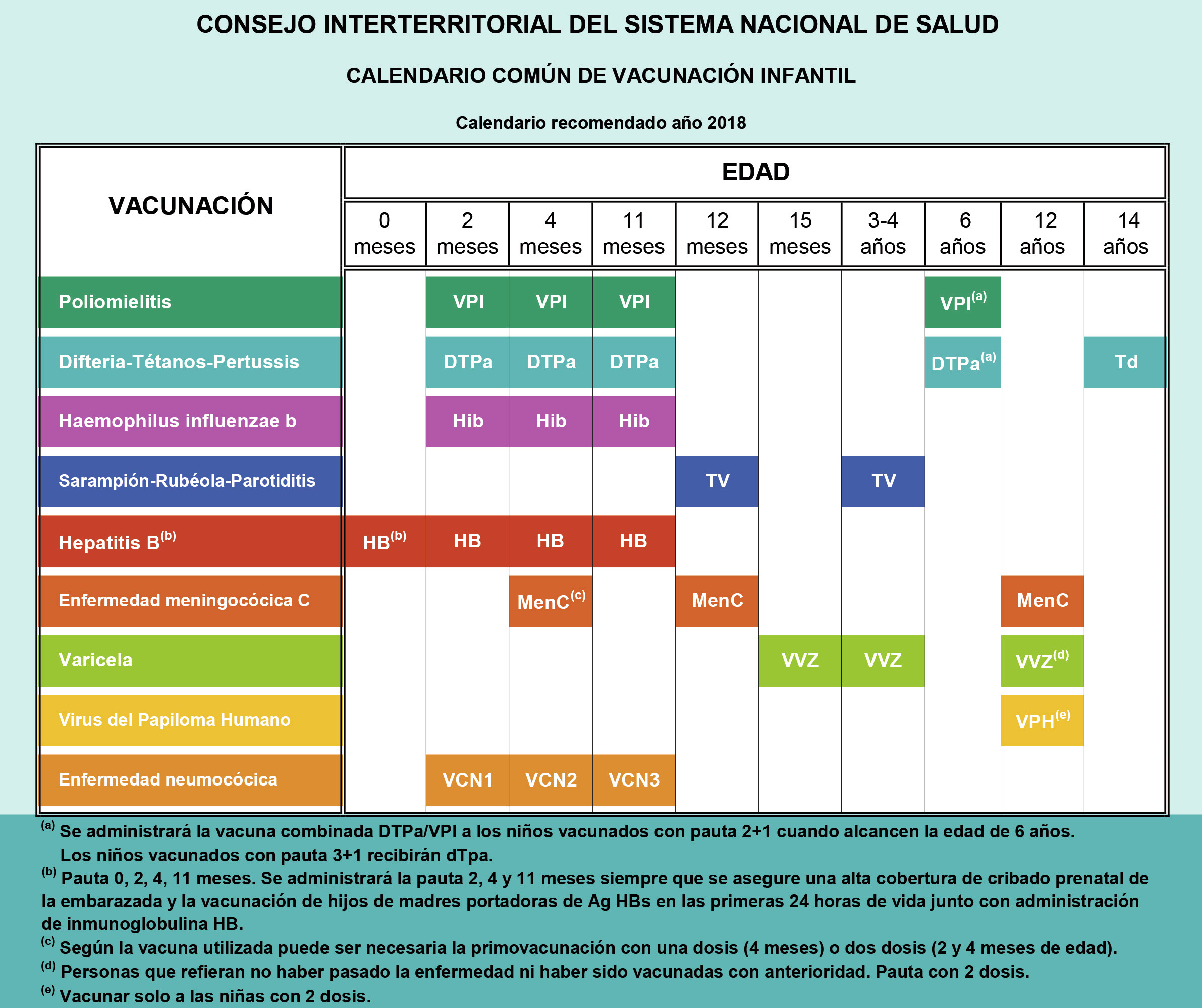
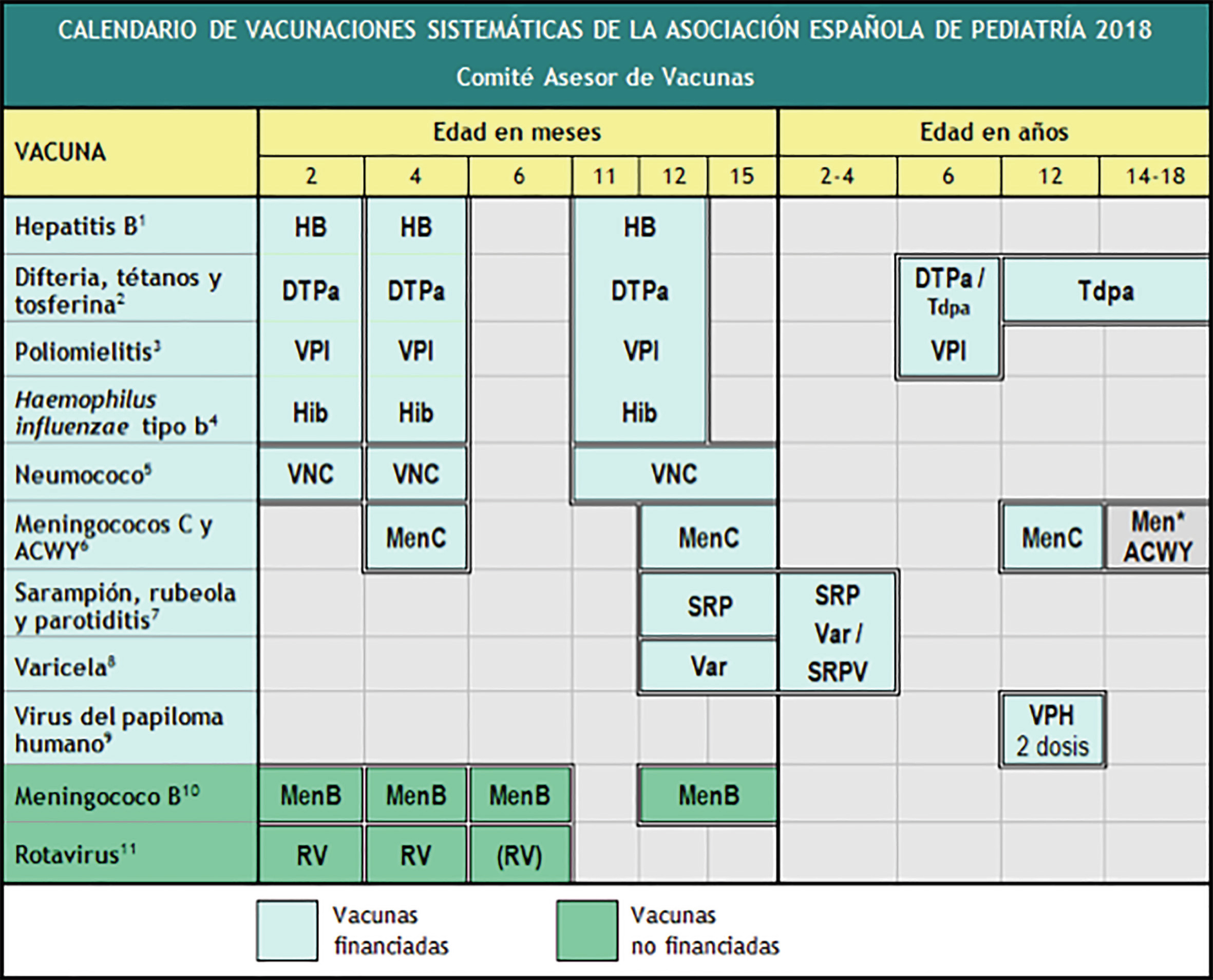
En la Tabla IV podemos ver el Calendario de vacunación infantil Interterritorial del Ministerio 2018; en la Tabla V el Calendario vacunal de la AEP en 2018(10) y en la Tabla VI el Calendario Vacunal de 7-18 años adaptado de la AEP 2018.
Retos/desafíos para la vacunación en la adolescencia
La adolescencia, presenta ciertos retos/desafíos para conseguir la vacunación que exponemos a continuación.
- Acuden, menos que los niños, a la consulta del médico por determinadas dificultades:
- Burocratización del sistema. Para acudir a la consulta hay que citarse, identificarse, a veces contar a varios el problema antes de lograr llegar al médico y esto afecta a la confidencialidad y a la relación con el médico.
- Falta de una adecuada atención por parte del profesional por falta de tiempo, de capacidad de escucha, de interés o de conocimientos.
- El adolescente no sabe dónde acudir. No sabe quién es su médico o falta de confianza.
- El adolescente niega o infravalora sus problemas. Por su pensamiento de omnipotencia e inmortalidad, piensa que “a él no le va a pasar” y retrasa la consulta.
- El joven no conoce los recursos sanitarios y falta de coordinación entre estos.
En muchas ocasiones el profesional tendrá que ir donde se encuentran los adolescentes de ahí la aparición -al igual que en EE.UU.- de consultas en escuelas, institutos, universidades, y furgonetas móviles, entre otras. A diferencia del adulto que elige a su médico, en la adolescencia es el profesional el que tiene que captar y atraer al joven.
- Los cambios que se producen en su desarrollo según estén en la adolescencia inicial, media y tardía: inmadurez, la influencia de los pares, lucha por su independencia, sus comportamientos de riesgo y estilos de vida…
- Desconocer sus necesidades de salud, y no saber dónde pedir ayuda.
- Aunque conocen los riesgos, actúan como si estos no existieran: la velocidad, las drogas, determinadas relaciones sociales, relaciones sexuales sin protección…
- En la actualidad muchos jóvenes viajan al extranjero, participan en programas de intercambio y ha aumentado la inmigración lo que supone enfrentarse a nuevos riesgos. Se importan agentes infecciosos frente a los que una sociedad puede no estar prevenida.
Barreras para la vacunación en la adolescencia
Existen barreras para la vacunación en todas las edades de la vida, tanto por parte de los profesionales, como de los pacientes y de las familias(2). A continuación se exponen las barreras generales y las especificas del adolescente.
A.-Barreras generales
- Falta conocimientos del profesional
Es preciso que el profesional esté formado y recomiende la vacunación universal. En un reciente estudio americano en 2016, solo el 60% de los pediatras y médicos de familia recomendaban la vacunación del VPH a los 11-12 años en las chicas.
Es preciso que el profesional esté formado y recomiende la vacunación universal, ya que su influencia es fundamental para la vacunación
En el estudio realizado por Perkins et al en 2014(11) se demuestra la gran importancia que tiene el profesional para que se vacune el adolescente con la vacuna del papiloma. Las causas referidas por los padres para no vacunar a sus hijos del VPH eran: que el profesional no se la ofreció, no se lo recomendó, no le habló sobre la seguridad de la vacuna, de su importancia o de la edad de vacunación. Las causas referidas por los profesionales para no vacunar al adolescente eran: prefirió no poner varias vacunas a la vez, no la recomendó con interés, no poder predecir el inicio de la actividad sexual, no tener experiencia con la enfermedad producida por el virus del papiloma, o creer que el retraso en vacunar podía producir una falta de respuesta inmune.
- Falta de tiempo del profesional para informar y educar que es un problema frecuente.
- Inadecuado almacenaje (cadena del frío).
- Falsas contraindicaciones que se convierten en pérdidas de oportunidades.
- Fiebre baja, reacción local (dolor, inflamación) tras vacuna anterior.
- Catarro leve, diarrea y otitis media aguda en sujeto sano.
- Ingreso hospitalario o recibir tratamiento antibiótico.
- Antecedentes familiares de alergia, convulsión…
- Historia personal de alergia inespecífica o administración concomitante de un tratamiento desensibilizante.
- Contacto reciente con un paciente con patología infecciosa, con embarazada, con un paciente con inmunodefiencia…
- Enfermedades crónicas como asma, diabetes, cardiopatía, malnutrición y alteraciones neurológicas, entre otras.
- Preocupaciones de los padres.
- Por la seguridad de las vacunas debido a las toxinas, aditivos, adyuvantes, no llevar la vacuna suficiente tiempo en el mercado, por el miedo a la disminución de la protección con el tiempo, etc.
- Efectos secundarios (locales, cefalea, malestar, fiebre, síncope, rash…)
- Afectación del sistema inmune por sobrecarga debido a las vacunas.
- La influencia de los movimientos de crianza natural, experiencias negativas a través de los medios de comunicación, o la influencia de amigos y familiares.
La vacilación o inseguridad para vacunar(12) es un término nuevo que intenta evitar el retórico nombre de “anti-vacunas,” y la OMS lo define como un retraso en aceptar o rehusar la vacunación, por parte de los padres, a pesar de la disponibilidad de las vacunas en los servicios. Esto contribuye a la persistencia de brotes, a más ingresos, a una mayor utilización de los servicios de urgencias y un aumento de la morbilidad y mortalidad.
La vacilación o inseguridad para vacunar, es un término nuevo: es el retraso en aceptar o rehusar la vacunación, por parte de los padres, a pesar de la disponibilidad de las vacunas en los servicios. Esto contribuye a la persistencia de brotes, a más ingresos, a una mayor utilización de los servicios de urgencias con aumento de la morbilidad y mortalidad
- Preocupaciones del adolescente que pueden ser similares a las de los padres.
- No acudir a sus controles de salud.
- Desconocimiento por parte de las familias de la necesidad de vacunar e influye en ello los cambios que se realizan en el calendario vacunal.
- Económicas: algunas vacunas no están cubiertas por el Sistema Nacional de Salud.
- Problema de suministro de las vacunas.
- Diferencias étnicas. El profesional debe usar diferentes formas de aproximación, según las características culturales de la población a la que se dirige para fomentar la vacunación.
La vacilación o inseguridad de los padres hacia las vacunas ¿como se ha llegado a ello?
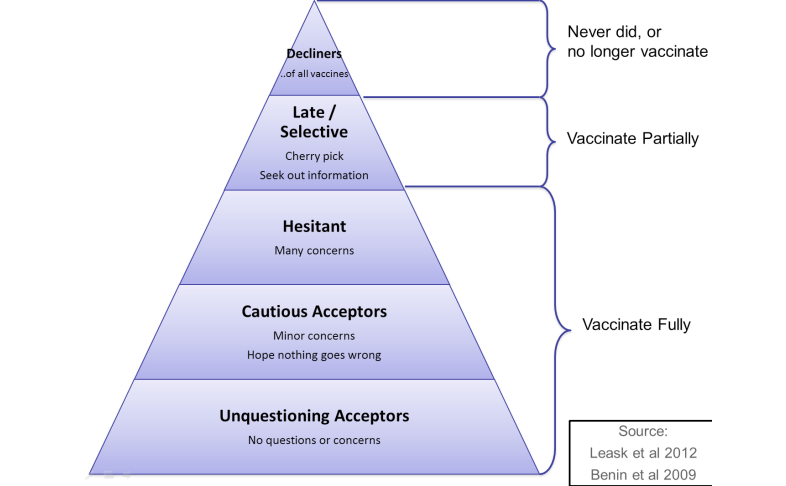
La vacilación/ inseguridad en vacunar de los padres(12), debe entenderse no como algo blanco o negro, sino como un alto espectro de creencias y preocupaciones paternas. Podemos ver en la Figura 1 los que defienden las vacunas y no las cuestionan; los cautelosos y vacilantes con miedo a los posibles efectos secundarios; los que dudan por mala información y que están abiertos a la educación y tras ello dispuestos a vacunar; los que solo ponen alguna vacuna o se retrasan en vacunar y los que francamente las rechazan por ideas filosóficas o creencias religiosas(13). El porcentaje de padres que rechazan las vacunas es muy pequeño en nuestro país, aunque en otros países como EE.UU. es bastante más elevado. Se debe tener siempre presente que los padres se mueven de un espectro a otro a lo largo del tiempo, por eso siempre estaremos abiertos a seguir informando para vacunar. Según los diferentes estudios, entre un 30-47% de los padres que inicialmente no querían vacunar a sus hijos, al final lo realizaron(14) tras perseverar el pediatra con información.
A pesar de que la vacunación es considerada junto con la potabilización de las aguas, uno de los logros más importantes para la supervivencia de la especie, y que las vacunas salvan millones de vidas cada año (Tabla VII), los padres han cuestionado su necesidad y seguridad y el rechazo de las vacunas se considera hoy una enfermedad del primer mundo.
Los padres han cuestionado la necesidad y seguridad de las vacunas desde que aparecieron y el rechazo de las vacunas hoy se considera una enfermedad del primer mundo
El miedo a las vacunas no es un fenómeno nuevo, hay varios aspectos implicados y nació a la vez que las vacunas, aumentando con la aparición de cada nueva vacuna(12):
- El sentimiento de violar la voluntad divina.
- Creer que es mejor pasar la enfermedad natural.
- Rechazo por razones religiosas. Por ejemplo, la gelatina porcina en algunas vacunas para determinados grupos religiosos (musulmanes, judíos…) que prohíben el consumo de productos del cerdo. Todos los grupos han aprobado el uso de las vacunas porque se inyectan y no se ingieren, la gelatina se purifica, se hidroliza y es muy poca cantidad, y además los beneficios de las vacunas superan los posibles riesgos.
- En el Siglo XVIII en Reino Unido, a mitad de una epidemia de viruela, la resistencia de la población a la vacuna, condicionó que se promulgara la obligación de vacunar. Igual sucedió en EE.UU. en 1905.
- Alta actividad de los antivacunas. La alta publicidad de los antivacunas ha causado una tremenda reacción contra las vacunas. Quizás el hecho más conocido lo originó Wakefield con su publicación en la revista Lancet, ya que falsificó los datos que establecían una relación entre la vacuna Triple vírica con el autismo. Aunque más tarde se retractó y fue despojado de su licencia médica, el daño ya estaba hecho.
- En EE.UU. hay un grupo importante de “celebrities”, a la cabeza de ellos Donald Trump, con una abierta oposición a las vacunas, lo que ha contribuido a la confusión sobre la seguridad y eficacia de las vacunas.
- Peligros de los medios de comunicación (internet, prensa). En ocasiones los esfuerzos de los padres por educarse y aprender sobre las vacunas, condiciona su consulta a internet y en muchas ocasiones les dejan más confusos y frustrados ya que hay mucha más información de los antivacunas. Un estudio nacional en EE.UU mostró que las características de los niños peor vacunados era con mayor probabilidad: ser blanco, tener una madre casada y educada en la universidad y tener un alto nivel económico.
- Falta de confianza con el profesional. Si no hay buena relación de confianza con el profesional, el resultado será muy negativo para la vacunación.
- Los diferentes calendarios vacunales en las distintas CC.AA. de nuestro país, han condicionado que muchos padres se planteasen, que si determinadas vacunas no estaban en sus calendarios, era porque no eran efectivas o tenían riesgos.
- Lo científico y serio se expande y difunde mucho menos que la información de los antivacunas: la ciencia ha destruido muchos mitos, como que el tiomersal o la triple vírica no producen autismo, que el aluminio y otros adyuvantes no son perjudiciales,….etc. pero esto llega menos a la población.
- Por último, las vacunas son víctimas de su propio éxito. Los riesgos de la vacuna son visibles y los beneficios no. Vacunas que han sido muy efectivas, algunos padres no las ven necesarias ya que las enfermedades que previenen son desconocidas para la población, puesto que no las ha vivido(15).
Las vacunas son víctimas de su propio éxito. Los riesgos de la vacuna son visibles y los beneficios no ya que muchas enfermedades han desaparecido por efecto de la vacunación y la población no las ha vivido
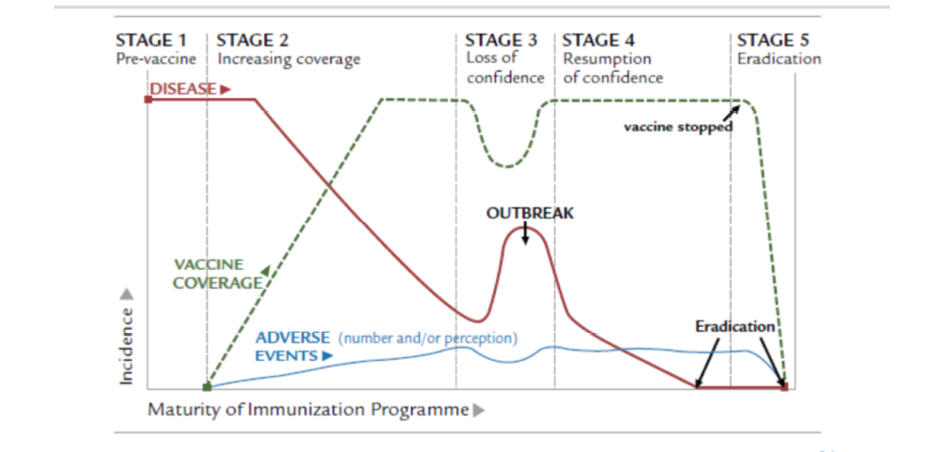
Vemos en la Figura 2 como al aumentar la preocupación por una enfermedad prevenible con vacuna (en el lugar de la epidemia) mejoran las cifras de vacunación. Igualmente al disminuir el % de enfermedad prevenible por vacuna, los cuidadores pueden aumentar su miedo a la vacuna más que hacia la enfermedad que previene, conduciendo a una disminución de la vacunación En la Fig. 2 se demuestra la completa interacción entre cobertura vacunal, incidencia de la enfermedad y efectos adversos(16).
B.-Barreras específicas del adolescente para la vacunación
Existen barreras específicas del adolescente para la vacunación, por ello es necesario que el profesional conozca en que estadio de desarrollo se encuentra el joven para saber cómo actuar y mejorar esta
Durante la adolescencia, se pasa del pensamiento concreto de la adolescencia inicial -9-13 años- al pensamiento abstracto con proyección de futuro de la adolescencia media y tardía(1,2). Es preciso que el profesional conozca en que estadio de desarrollo se encuentra el joven, para saber cómo actuar y mejorar la vacunación.
Adolescencia inicial (9-13 años): Hay inmadurez y muy poco interés por las cosas que les afectan incluyendo las vacunas; viven el presente y no comprenden las consecuencias de sus actos y los beneficios futuros de las vacunas; tienen miedo a las agujas y al dolor. Aquí son los padres los que deciden la vacunación; es importante educar a padres y jóvenes.
Adolescencia media (14-17 años): Aumenta la habilidad cognitiva, y exigen participar en decisiones que les afectan. Están preocupados por cuidar su cuerpo y hacerle más atractivo. Se implican en luchas de poder con los padres para obtener su independencia. Se enredan en más riesgos por la necesidad de experimentar y su sentimiento de omnipotencia e inmortalidad, en esta etapa es más fácil que se impliquen en conductas de riesgo. También aquí los padres suelen decidir la vacunación Sigue siendo importante educar.
Adolescencia tardía (18-21 años): En esta etapa hay ya una mayor habilidad cognitiva, con un pensamiento flexible y con proyección de futuro. Aceptan los cambios experimentados, se establecen las relaciones de pareja. Deben comprender respecto a las vacunas: la importancia de las enfermedades que previenen, el riesgo individual, y la potencialidad de ser, ellos mismos, reservorio. También deben conocer que determinadas vacunas en las mujeres (por ejemplo tétanos, tos ferina, hepatitis B o gripe) conlleva una protección para su descendencia. En esta época se les debe tratar como adultos e implicarles en las decisiones que les afectan. Sigue siendo fundamental la educación.
En conclusión, hemos visto como la adolescencia no es una época tan sana de la vida y que presenta problemas y necesidades específicas de salud. Se deben conocer los cambios que se producen en su desarrollo y los riesgos a los que se exponen, en buena parte debido a las características típicas de su edad. Es preciso una atención a su salud integral estimulando los factores de protección (resiliencia). Durante esta época se presentan ciertos retos/desafíos y barreras para conseguir la vacunación que es preciso que el profesional los conozca para saber cómo actuar.
Es necesario la educación e información de los padres ya que en muchas ocasiones son ellos los que toman la decisión de vacunar. También es esencial la educación del joven para que se responsabilice, acepte la vacunación y conseguir completar el calendario vacunal.
La aproximación al adolescente se realizará de una forma amigable -con interés, respeto, y empatía, haciendo de abogado y consejero, nunca de juez-. Es preciso aumentar el tiempo de consulta con el joven, la privacidad- hablar a solas con él- y dejar establecida desde el principio que se mantendrá la confidencialidad. En muchas ocasiones será necesaria una atención multi e interdisciplinar. Debido a la complejidad de sus problemas es necesario, en muchas ocasiones, contar con otros profesionales: psiquiatría, psicología, ginecología, endocrinología, trabajador social… entre otros. Es importante la coordinación de los diferentes niveles asistenciales facilitando la transición del cuidado de salud desde la pediatría hasta la medicina general, teniendo en cuenta los aspectos éticos y legales. Así mismo la prevención de los problemas y la promoción global de la salud donde la vacunación es fundamental.
La vacunación, en circunstancias especiales debe atenerse, a las mismas recomendaciones y normas que en otras edades de la vida (trastornos de la inmunidad, embarazadas…). Debe considerarse, en este periodo, la recomendación de la vacunación como profilaxis postexposición frente a las enfermedades de transmisión sexual, así como la inmunización del viajero. Por último se deben registrar todas las vacunas administradas en la cartilla de vacunación que el joven llevará siempre consigo.
Tablas y figuras
Tabla I. Factores de protección en la adolescencia
|
Características personales: |
|
Autoestima, autonomía, asertividad, empatía, manejo de las emociones, |
|
Orientación social positiva |
|
Características familiares: |
|
Cohesión |
|
Calidez |
|
Bajo nivel de discordia |
|
Sistemas de apoyo social: |
|
Estímulos adecuados |
|
Apropiados intentos de adaptación (escuela, instituciones…) |
Tabla II. Coberturas vacunales de primovacunación. Series básicas. España 2007- 2016
|
VACUNAS |
2007 |
2008 |
2009 |
2010 |
2011 |
2012 |
2013 |
2014 |
2015 |
2016 |
|
Poliomelitis |
96,4 |
96,7 |
95,9 |
96,6 |
97,1 |
96,3 |
95,6 |
96,6 |
96,6 |
97,2 |
|
DTPa |
96,4 |
96,7 |
95,9 |
96,6 |
97,1 |
96,3 |
95,6 |
96,6 |
96,6 |
97,2 |
|
Hib |
96,3 |
96,7 |
95,9 |
96,6 |
97,1 |
96,3 |
95,6 |
96,5 |
96,6 |
97,2 |
|
Hepatitis B |
96,3 |
96,5 |
95,5 |
96,5 |
96,6 |
95,8 |
95,2 |
96,2 |
96,6 |
97,2 |
|
Meningitis C |
96,8 |
97,2 |
97,4 |
97,8 |
98 |
96,6 |
95,8 |
96,9 |
97,0 |
98,0 |
Ministerio de Sanidad, Servicios Sociales e Igualdad 2012-16.
Tabla III. Algunas coberturas vacunales en adolescentes
|
Cobertura vacunal |
2012 |
2013 |
2014 |
2015 |
2016 |
|
Td vacuna refuerzo, |
74,6% |
77,1 |
80,6% |
83,2% |
82% |
|
VPH tres dosis, |
70,8% |
74,7% |
73,1% |
79% |
77,8% |
|
Meningitis C |
74,7% |
Ministerio de Sanidad, Servicios Sociales e Igualdad 2012-16
Tabla IV. Calendario Interterritorial. 2018
Tabla V. Calendario vacunal. CAV-AEP 2018
(*) Informar y la administración será individualizada a partir de los 14 años.
Tabla VI. Calendario vacunal de 7-18 años adaptado de la AEP-2018
|
Vacuna |
NO vacunados en la infancia |
Edad mínima 1ª dosis |
Intervalo mínimo entre |
Intervalo mínimo entre 2ª-3ª |
Intervalo mínimo entre |
Nº de |
|
Tétanos difteria, pertusis |
Td (3) + 2 refuerzo de |
7 a. |
4 sem. |
6 m. |
6 m. |
3-5 |
|
Polio VPI |
VPI |
6 sem. |
4 sem. |
4 sem. |
– |
3 |
|
(1)Meningo C y |
>10 años una dosis |
2 m. |
6 m |
1 |
||
|
(*)Meningo B |
2 m. |
4-8 sem. |
2 |
|||
|
Neumococo |
De riesgo |
6 sem. |
– |
– |
– |
1 |
|
SRP |
12 m. |
4 sem. |
– |
– |
2 |
|
|
Varicela |
12 m. |
4 sem. |
2 |
|||
|
VPH |
Vacunar mujeres |
9 a. |
Pauta |
según |
Preparado |
2-3 |
|
Hepatitis B |
0-1-6m |
RN |
4 sem. |
8 sem. |
– |
3 |
|
(*)Hepatitis A |
0-6 m |
12 m. |
6-12 m. |
2 |
||
|
(*)Gripe |
<9a 2 dosis |
6 m. |
4 sem. |
1 |
(1)Meningococo C para > de 10 años una dosis y para < de 10 años dos dosis. Esta 2ª dosis, puede ser sustituida por una dosis de Meningococo ACWY.
La AEP recomienda la vacuna Men ACWY a los individuos de riesgo, y a los que se dispongan a pasar largas temporadas en los países de alta endemia o dónde la vacuna se administre de forma sistemática a la población adolescente (en este caso a los de 14 años de edad). También se debe informar a las familias y adolescentes de las disponibilidad de estas vacunas en caso que deseen aumentar su protección individual frente a la enfermedad meningocócica.
La AEP también recomienda la vacuna del meningococo B a los niños y adolescentes.
VPH: Virus del papiloma humano. Informar y vacunar a varones según la situación.
SRP: sarampión, rubeola y parotiditis.
(*) Recomendación de la Academia Americana de Pediatría para adolescentes. Meningococo B y tetravalente, además de Hepatitis A y gripe.
Tabla VII. Distribución de muertes estimadas (mundial) entre niños menores de 5 años por enfermedades prevenibles por vacunación (OMS 2008):
|
Hib |
199.000 |
|
Pertussis |
195.000 |
|
Measles |
118.000 |
|
Neonatal tetanus |
59.000 |
|
Tetanus (non-neonatal) |
2.000 |
|
Pneumococcal disease |
476.000 |
|
Rotavirus |
453.000 |
Fuente: http://www.who.int/immunization/monitoring_surveillance/burden/estimates/en/index.html
Figura 1. Tipos de reacciones de los padres frente a la vacunación
From Leask, J.et al 2012 Improving communication about vaccination “SARAH” -Acceso, febrero 2018.
Disponible en: (https://julieleask.wordpress.com/2015/05/12/improving-communication-about-vaccination-sarah)
Figura 2. Interacción entre cobertura vacunal, incidencia de la enfermedad y efectos adversos
Diagram adapted from Chen RT et al. The Vaccine Adverse Event Reporting System (VAERS) 1994: 12(6):542–550
Bibliografía
1. Hidalgo Vicario MI, Redondo Romero AM, G Castellano Barca, eds. Medicina de la Adolescencia. Atención Integral. 2ª Ed. Majadahonda- Madrid: Ergon, 2012.
2. MI Hidalgo Vicario, JL Monton Alvarez, M Güemes Hidalgo. Vacunación durante la adolescencia. En MI Hidalgo Vicario, JL Montón Alvarez. Vacunas Algo más que el calendario vacunal. Cuestiones y respuestas 3ª edición 2017, Undergraf SL. Madrid 2017 pag. 427-456.
3. Scammon RE. The measurement of the body in childhood. In JA Harris, CM Jackson, GD Paterson, RE Scammon. The measurement of man. Minneapolis: University of Minnesota press. 1930, 173-215.
4. Giedd. J. N. Structural magnetic resonance imaging of the adolescent brain. Annals of the New York Academy of Sciences, 2004, 1021, 77-85.
5. Inés Hidalgo, Gregorio Garrido, Manuel Hernandez. Health Status and Risk Behavior of Adolescents in the North of Madrid, Spain. Journal of Adolescent Health 2000; 27:351-360.
6. Suris JC, PareraN, Puig C. Encuesta de salud de los adolescentes de la ciudad de Barcelona.: Instituto Dexeus, 1993.
7. Unity-United for adolescent vaccination-. Adolescent Immunization: Understanding challenges and framing solutions for healthcare providers. Consultado el 05/02/2018. Disponible en http://www.unity4teenvax.org/wp-content/uploads/2017/05/Unity-Whitepaper-FINAL-May-2017.pdf
8. Hidalgo Vicario MI. Perspectivas asistenciales. ADOLESCERE 2014; II (2): 130-136.
9. Rutter Michael. Resilience in the face of adversity. Protective factors and resistance to psychiatric disorder. British Journal of Psychiatry 1985, 147: 598-611.
10. Comité Asesor de Vacunas de la Asociación Española de Pediatría. Calendario de Vacunaciones de la Asociación Española de Pediatría. Razones y bases de las recomendaciones 2018. [Internet]. Madrid: AEP; 2018 [Consultado el 05/02/2018 Disponible en: http://vacunasaep.org/sites/vacunasaep.org/files/calvacaep2018-razones-y-bases.pdf
11. Perkins RB, Clark JA, Apte G, Sumner JJ, Wall-Haas CL, Rosenquist AW, Pierre-Joseph N. Missed opportunities for HPV vaccination in adolescent girls: a qualitative study. Pediatrics 2014; 134(3): e 666-74.
12. McClure CC, Cataldi JR, O´Leary ST. Vaccine Hesitancy: Where we are and where we are going. Clinical Therapeutics 2017; 39 (8): 1550-1562.
13. Leask, J., Kinnersley P, Jackson C et al. Communication with parents about vaccination: a framework for health professionals. BMC Pediatr. 2012:12.
14. Opel DJ, Heritage J, Taylor JA, el al. The architecture of provider-parent vaccine discussions al health supervision visits. Pediatrics 2013; 132(6):1037-1046.
15. Jacobson RM, St Sauver JL, Finney Rutten LJ, Vaccine hesitancy. Mayo Clin. Proc. 2015; 90:1562-1568
16. Chen RT, Rastogi SC, Mullen JR, Hayes SW, Cochi SL, Donlon JA, Wassilak SG. The Vaccine Adverse Event Reporting System (VAERS). Vaccine. 1994; 12(6):542-550.