Comunicaciones Orales y Posters 2017 nº2
Comunicaciones Orales y Posters 2017 nº2
COMUNICACIONES PRESENTADAS EN EL V curso internacional DE LA SOCIEDAD ESPAÑOLA DE MEDICINA DE LA ADOLESCENCIA (SEMA)
COMUNICACIONES PREMIADAS
1er PREMIO
USO PROBLEMÁTICO DE LAS NUEVAS TECNOLOGÍAS Y SU RELACIÓN CON EL ESTADO DE ÁNIMO EN ADOLESCENTES DE CASTILLA Y LEÓN
Liquete Arauzo L., Pérez Ruiz E., Rodríguez Molinero L., Marugán de Miguelsanz J.J., Riquelme García J., Tríguez García M.
CS Eras del Bosque de Palencia. H.Clínico Universitario de Valladolid. Coordinador Retraso Mental en Castilla y León. Unidad de Salud Adolescente Hospital Campo Grande de Valladolid. HCU Valladolid.
Introducción y Objetivos: Estudios recientes avalan la relación entre el uso problemático de las nuevas tecnologías (TICs) en adolescentes y el malestar emocional. Analizamos el grado de dependencia de las TICs en una muestra de adolescentes y su relación con el estado de ánimo. Material y métodos: Estudio descriptivo transversal de período. Muestra representativa de adolescentes (13-18 años) de Castilla y León (102.664 en curso escolar 2014-2015). Se estimó una proporción del 50% en las respuestas, margen de confianza del 95,5% y error en contraste bilateral del 1,7%. Muestra de 3.343 adolescentes que realizaron una encuesta telemática. Gestión automatizada y externa de los datos con SSPS v.15. Resultados: Referían dependencia del móvil el 21,1% y dependencia de Internet el 22,6% de adolescentes. Las chicas se iniciaban antes en la adicción al móvil y los chicos en la dependencia a Internet. El riesgo de tener dependencia del móvil y/o de Internet fue mayor si su estado de ánimo era negativo (OR=1,88 y OR=1,25 respectivamente) (p<0,001). Conclusiones: La dependencia de las TICs es una patología en alza y es importante conocer las variables psicológicas asociadas. En nuestro trabajo el estado de ánimo fue un factor de riesgo para la dependencia de las TICs especialmente en chicas y en la dependencia del móvil.
2º PREMIO
¿CUÁLES SON LOS PRINCIPALES PROBLEMAS A LOS QUE SE ENFRENTAN LOS ADOLESCENTES CON PATOLOGÍA REUMÁTICA?
Urbaneja Rodríguez E., Garrote Molpeceres R., González García H., Pino Vázquez M.A., Álvarez Guisasola F.J.
Unidad de Inmunología y Reumatología Pediátricas. Servicio de Pediatría. Hospital Clínico Universitario de Valladolid.
Introducción y objetivos: Las enfermedades reumáticas son una importante causa de morbilidad en la adolescencia, pudiendo desencadenar problemas escolares, sociales, familiares y personales, repercutiendo enormemente en su vida diaria. El objetivo de nuestro estudio fue analizar los principales problemas a los que se enfrentan estos adolescentes. Material y métodos: Estudio prospectivo realizado a través de encuestas anónimas a pacientes ≥12 años con patología reumática crónica que acudieron a consulta de revisión entre Agosto- Diciembre 2016, previo consentimiento informado. Resultados: Se obtuvieron un total de 30 encuestas. Las principales patologías recogidas fueron: Artritis Idiopática Juvenil (AIJ) 80%(24), Lupus (LES) 7%(2), Esclerodermia(ED) 7%(2), Fiebre Mediterránea Familiar (FMF) 3%(1) y Síndrome Periódico Asociado a Receptor TNF (TRAPS) 3%(1). Desglosando sus principales problemas en 4 grandes grupos se obtuvieron los siguientes resultados: respecto al ámbito escolar, un 80%(24) refirió buen rendimiento escolar y un 20%(6) regular, sin encontrar ningún paciente que repitió curso. Un 77%(23) tuvo sensación de ausentismo escolar y un 47%(14) refirió haberse sentido agredido con comentarios de compañeros de clase. Respecto al ámbito social, un 50%(15) refirió tener <5 amigos, un 40%(12) entre 5-10 amigos y solo un 10%(3) >10 amigos. A nivel familiar, un 87%(26) se sintió sobreprotegido por padres y un 50%(15) afirmó que su enfermedad repercute en las relaciones familiares. Respecto al ámbito personal, un 60%(18) se sintió diferente a otros niños de su edad y un 80%(24) afirmó que lo que peor lleva es la administración de medicación. Las tres palabras escogidas con las que se sintieron más identificados fueron: Preocupación 93%(28), superación 87%(26) y responsabilidad 80%(24). Conclusiones: La patología más numerosa en nuestra muestra fue la AIJ, principal enfermedad reumática crónica en este rango de edad. Destacó un adecuado rendimiento escolar a pesar de la sensación de ausentismo, con un sentimiento de preocupación y responsabilidad mayor, mostrando algunos problemas de relación social y refiriendo sobreprotección en muchas ocasiones. Es importante reforzar métodos de apoyo a estos adolescentes (disminuir su ansiedad, favorecer la buena adherencia terapéutica y la integración escolar), ofreciendo posibilidades tanto desde la consulta hospitalaria como en todo su entorno.
INTOXICACIONES EXÓGENAS AGUDAS EN ADOLESCENTES
Báez Cubas LI., Alonso Uría R.M.
Hospital Docente Ginecoobstétrico Guanabacoa. Cuba.
Introducción: Las intoxicaciones exógenas agudas en la adolescencia constituyen un problema de salud, dado su incremento a nivel mundial. Objetivos: Describir los aspectos clínicos y epidemiológicos de las intoxicaciones exógenas agudas en la adolescencia según variables sociodemográficas y asociación con la aparición de complicaciones. Metodología: Estudio analítico, retrospectivo y de corte transversal en adolescentes con intoxicación exógena aguda (mayo 2011 – mayo 2014).Muestra: 125 adolescentes. Se estudió la, edad, sexo, día de la semana, hora de llegada a Urgencias, mes del año, tipo de intoxicación, xenobiótico causal, vía de exposición al tóxico, grupo farmacológico, complicaciones, manejo de la intoxicación. Resultados: Predominaron adolescentes de 13 a 15 años, (53, 6%), siendo intoxicaciones voluntarias (94,4%), femeninas (79,2%), por fármacos (89,6%), Imperó la vía digestiva, Xenobiótico causal los Anticonvulsivantes (42,4). El lavado gástrico y carbón activado se practicó (95,2% y 94.45% respectivamente), complicación desequilibrio hidroelectrolítico. Asociación significativa entre uso de anticonvulsivantes, empleo de gastroenterodialisis y las manifestaciones cardiovasculares con la presencia de complicaciones. Conclusiones: Se demuestra mayor incidencia intoxicaciones voluntarias en la adolescencia, en el sexo femenino, con la finalidad de autolesionarse, por medicamentos. Se brindó una calidad asistencial satisfactoria al cumplir con indicadores básicos en la asistencia al intoxicado.
UTILIZACIÓN DE LA LÍNEA CONFIDENCIAL ANTIDROGA Y COMUNICACIÓN EDUCATIVA PARA ADOLESCENTES CUBANOS. 2015-2016
Aguilar Rodríguez LC., Rodríguez Alonso B., Alonso Uría R.M.
Hospital Docente Ginecoobstétrico Guanabacoa. Cuba.
Introducción: Las adicciones constituyen un riesgo a la salud en la adolescencia, y la línea confidencial antidroga es un instrumento educativo y conductor para personas que acceden a ella. Objetivo: identificar la utilización de la línea confidencial antidroga por la adolescencia durante el año 2015; y los principales canales y formas de comunicación de preferencia. Método: Se realizó un estudio observacional, descriptivo y transversal. Se aplicó encuesta en escenarios habituales a 422 adolescentes los fines de semana de los meses junio-septiembre. Las variables estudiadas son: edad, sexo, conocimiento de la línea, canales de comunicación, y otras. Resultados: 64.45% está en la adolescencia tardía. Sólo el 47.6% conocen la línea y 23 adolescentes acudirían a ella si lo necesitaran. Las causas para no llamar son desconfianza en el anonimato y la confidencialidad. 90.7% plantea que debe ser personalizada por adolescentes, con horario especial, diferenciado hacia ellos, con los mismos códigos, y voz que identifique esta etapa de la vida. Debe promocionarse la línea en programas televisivos dirigidos adolescentes y por adolescentes. Conclusiones: la línea debe personalizarse y responder a las necesidades educativas de la adolescencia. Los medios de comunicación pueden ayudar al rescate de la confidencialidad y promoción de sus servicios.
FACTORES SOCIODEMOGRÁFICOS ASOCIADOS AL ESTADO DE ÁNIMO PERCIBIDO EN ADOLESCENTES DE CASTILLA Y LEÓN
Liquete Arauzo, L., Pérez Ruiz, E., Rodríguez Molinero, L, Marugán de Miguelsanz, J.J., Riquelme García, J., Ugidos Gutierréz, M.D.
CS Eras del Bosque de Palencia, Hospital Clínico Universitario de Valladolid, Hospital Campo Grande de Valladolid.
Introducción y objetivos: Los adolescentes desarrollan su proyecto vital en base a la imagen que tienen de sí mismos y a la relación con sus pares. En este trabajo describimos el estado de ánimo de una muestra representativa de adolescentes y analizamos su relación con diferentes factores sociofamiliares.Material y métodos: Estudio descriptivo transversal de período. Muestra representativa de adolescentes (13-18 años) de Castilla y León (102.664 en curso escolar 2014-2015). Se estimó una proporción del 50% en las respuestas, margen de confianza del 95,5% y un error en contraste bilateral del 1,7%. Muestra de 3.343 adolescentes que realizaron una encuesta telemática. Gestión automatizada y externa de los datos con SSPS v.15. Resultados: El estado de ánimo fue referido como negativo (malo o regular) por el 22,7%. El riesgo de tener un estado de ánimo negativo fue mayor en mujeres (OR 1,31), en sujetos de mayor edad (OR=1,67) y en situaciones sociofamiliares desfavorables (paro o turnos laborales de los padres cambiantes… (p<0,001). En la adolescencia media, el riesgo de bajo estado de ánimo aumenta cuando el apoyo familiar en los estudios es escaso (OR=2,25), comen habitualmente solos (OR=2), la relación entre los padres es mala (OR=4,4) y no perciben a los padres como figura de autoridad (OR=2,87). Conclusiones: Un bajo estado de ánimo predispone al adolescente a tomar decisiones incorrectas y a no baremar de forma adecuada los riesgos. En nuestro estudio los factores sociofamiliares tienen mayor impacto sobre el estado de ánimo en la adolescencia media y tardía respecto a la adolescencia precoz. Estos resultados invitan a reflexionar sobre los límites temporales de la adolescencia.
HÁBITOS DE VIDA EN ADOLESCENTES CON PATOLOGÍA REUMÁTICA
Urbaneja Rodríguez E., Garrote Molpeceres R., González García H., Pino Vázquez M.A., Álvarez Guisasola F.J.
Unidad de Inmunología y Reumatología Pediátricas. Servicio de Pediatría. Hospital Clínico Universitario de Valladolid.
Introducción y objetivos: Unos hábitos de vida saludables son una de las bases del tratamiento de las enfermedades reumáticas en la adolescencia. El objetivo de nuestro estudio fue analizar los hábitos de vida de los pacientes adolescentes seguidos de forma periódica en una unidad especializada, con el fin de conocer cuáles son los aspectos mejorables que se podrían reforzar desde nuestra consulta. Material y métodos: Estudio prospectivo realizado a través de encuesta anónima a pacientes ≥12 años con patología reumática crónica que acudieron a revisión desde agosto-diciembre 2016, previo consentimiento informado. Resultados: Se obtuvieron un total de 30 encuestas de adolescentes con patología reumática. Respecto a la alimentación un 67%(20) siguió una dieta equilibrada y un 17%(5) refirió ingerir de forma frecuente comida rápida/comida basura. Respecto al ejercicio físico un 40%(12) realizó deporte >4 días a la semana, un 50%(15) entre 2-4 días y un 10%(3) <2 días. Un 10%(3) realizó además deporte de forma federada y de alta competición. Respecto a los hábitos tóxicos, un 20%(6) afirmó haber probado tabaco/alcohol, pero sin realizar consumo habitual. Ninguno refirió ingesta de drogas. Respecto a sus cuidados, un 37%(11) confesó haber olvidado alguna vez una o varias dosis de medicación. Respecto a la actividad social un 90%(27) refirió uso frecuente de tecnologías de la información y comunicación y solo un 27%(8) se relacionó con amigos fuera del ámbito escolar. Un 23%(7) ha conocido a pacientes con enfermedades similares a las suyas. Conclusiones: La consecución de unos hábitos de vida saludables es la base para la evolución favorable de los adolescentes con patología reumática crónica. En nuestro estudio se encontraron varios aspectos a mejorar, destacando fundamentalmente la alimentación, la adhesión a la medicación y la integración social.
CALIDAD DE VIDA EN ADOLESCENTES CON ENURESIS PRIMARIA NOCTURNA
Garrote Molpeceres R., Urbaneja Rodríguez E., Pino Vázquez M.A., González García H., Álvarez Guisasola F.J.
Unidad de Nefrología Pediátrica. Servicio de Pediatría. Hospital Clínico Universitario de Valladolid.
Introducción y objetivos: La enuresis primaria nocturna (EPN) se define como la incontinencia urinaria intermitente que se produce en horas de sueño, en un niño que nunca antes ha controlado sus escapes nocturnos, pudiendo llegar a afectar hasta a un 4-5% de adolescentes, constituyendo un importante problema personal y social. El objetivo de nuestro estudio fue analizar las principales características de los pacientes adolescentes seguidos por este motivo en una consulta especializada, así como definir sus principales consecuencias. Material y métodos: Estudio descriptivo retrospectivo a través del análisis de historias clínicas de pacientes entre 12 y 16 años diagnosticados de EPN, revisados en consulta entre Julio-Diciembre 2016. Aplicación de estadística descriptiva con mediana y rango por n < 30. Resultados: Se obtuvieron un total de 10 pacientes con EPN. Fueron varones un 70%(7). Mediana de edad al diagnóstico: 10 años (rango 8-14). Mediana de edad actual: 13 años (rango 12-16). Existieron antecedentes familiares de EPN en un 60%(6). Un 50%(5) de los pacientes presentó sobrepeso/obesidad, un 40%(4) asoció TDHA y un 30%(3) retraso psicomotor. Existieron antecedentes de infecciones de orina de repetición en un 40%(4), que fueron tratadas en su totalidad de forma ambulatoria. Un 60%(6) respondió a tratamiento único con sistema de alarma, un 20%(2) siguió terapia con desmopresina y otro 20%(2) respondió a terapia combinada con sistema de alarma + desmopresina. Al analizar parámetros relacionados con su calidad de vida se encontró que un 90%(9) afirmó en la entrevista clínica que la EPN suponía un importante problema en su vida cotidiana, condicionando fundamentalmente sus relaciones sociales y solo un 30%(3) se sintió apoyado por sus familiares. Un 40%(4) identificó el uso de pañal como un problema. Un 40%(4) asoció fracaso escolar (habían repetido un curso) y un 20%(2) confesó haber sufrido acoso por sus compañeros de colegio. Conclusiones: La EPN es un problema importante en adolescentes y requiere un abordaje precoz, ya que puede desencadenar una sensación de aislamiento social y fracaso que, en este rango de edad, puede tener importantes consecuencias. Como en otras series publicadas, la mayoría de adolescentes respondió a terapia con sistemas de alarma, sin precisar en muchas ocasiones tratamiento sistémico. El apoyo de la familia es un pilar fundamental, aspecto a mejorar en nuestro grupo de pacientes.
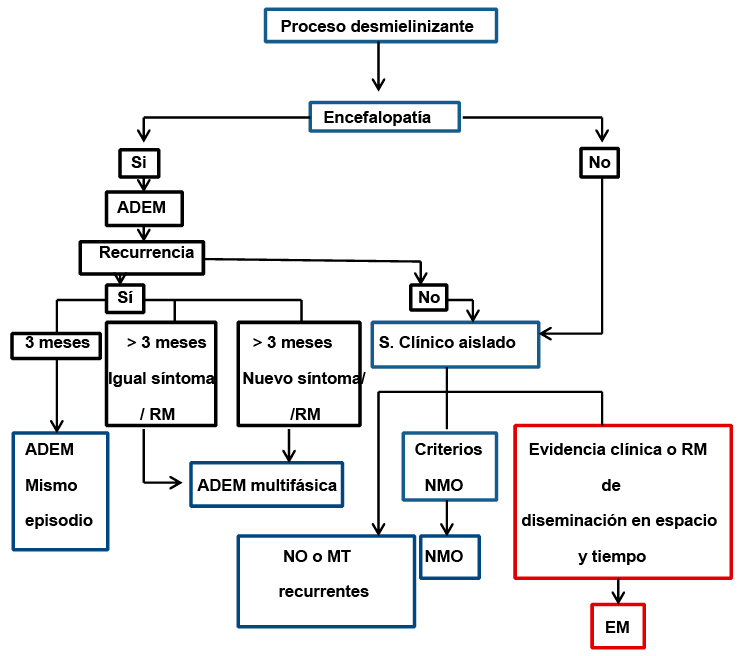
MEDULOBLASTOMA EN ADOLESCENTES
Corredor-Andrés B., Alonso-Cadenas J.A., Ramos-Vicente I., de Rojas T., Bautista F.J., Moreno L.
Hospital Infantil Universitario Niño Jesús. Madrid.
Introducción: El meduloblastoma es el tumor maligno de fosa posterior más frecuente en la infancia. La mayor incidencia ocurre en niños y adolescentes (el 70% de los pacientes < 16 años). Sujetos: Pacientes diagnosticados de meduloblastoma con edades comprendidas entre 10-16 años. Se estudian: características clínicas, la extensión de la enfermedad al diagnóstico y supervivencia global. Resultados: Presentamos 7 pacientes (6= chicos y 1 =chica) con una mediana de edad 12,7 años (rango: 10,18-16,22) .La mediana de duración de los síntomas fue de 4 semanas (rango: 3-12). Los síntomas principales fueron cefalea y vómitos. Según la clasificación de M Chang modificada presentaron enfermedad localizada M0 (6) y metastásica M2 (1) al diagnóstico. Todos los pacientes recibieron radioterapia. De los pacientes en seguimiento, todos presentaron recaída tras el diagnóstico en una mediana de tiempo de 2,38 años (rango: 0,51-4,14). La mediana de seguimiento fue de 3,71 años (rango: 0,64-6,98). La supervivencia a los 5 años fue de 28%. Conclusiones: Concluimos la importancia de un seguimiento estrecho en los primeros años del diagnóstico, por el riesgo de recaída. Observamos que la supervivencia en este grupo de edad es muy baja a pesar de recibir radioterapia.
PSICOSIS AGUDA INDUCIDA POR ABUSO DE MEFEDRONA
Hernández Pignatta, M.S.; Niell Galmes, L.; Márquez Fernández de Ullivarri, MC. Lateral Psicología. Madrid.
Introducción: Se ha observado en Europa un aumento del consumo de mefedrona. A modo ilustrativo, presentamos el siguiente caso clínico. Caso clínico: Varón de 18 años -sin antecedentes psiquiátricos ni familiares- valorado por heteroagresividad. Exploración psicopatológica: angustiado, abordable, colaborador, adecuado. No abstinencia o intoxicación a tóxicos o psicofármacos. Discurso estructurado aunque incoherente, saltígrado, plagado de asociaciones laxas, falsos reconocimientos e interpretaciones delirantes. Ideación delirante polimorfa, fantástica, que cambia y modula ante cualquier estímulo de temática de perjuicio con componente autorreferencial. No alteraciones formales del pensamiento. Fenómenos alucinatorios, ruidos y voces, con elaboración delirante secundaria. No fenómenos de difusión del yo, no alienación volitiva. Ánimo no explorable. No ideación suicida, no alteraciones psicomotrices. Ritmos cronobiológicos anárquicos en relación a elevado consumo de mefedrona (niega otros) en patrón recreativo diariamente durante las últimas semanas. Exploración física/ Pruebas complementarias: Anodinas. Diagnóstico: Psicosis Toxica. Tratamiento: Risperidona 9 mg al día. Evolución: Tras un mes ha disminuido su ansiedad y los fenómenos alucinatorios aunque mantiene la ideación delirante intacta por lo que se plantean nuevos tratamientos. Discusión: Los cuadros de Psicosis Tóxica suelen presentar un curso corto y buen pronóstico, con resolución total con tratamiento y abstinencia a tóxicos. Se han observado casos de pacientes jóvenes consumidores de mefedrona que sufren este tipo de cuadros con mala respuesta al tratamiento y sin restitución completa. Consideramos preceptiva mayor investigación en esa línea.
CONSUMO CRÓNICO DE CANNABIS: ALGO QUE NO HAY QUE OLVIDAR EN LOS VÓMITOS CÍCLICOS DEL ADOLESCENTE
Estopiñá Ferrer, G., López Liñán, M.J *. Giménez Casado, A.*, Molina Anguita, C., González Gómez de Agüero, I., Martínez Mejías, A.
Consorci Sanitari de Terrassa. Hospital de Terrassa. Servicio de Pediatría. Unidad de Gastroenterología infantil*.
Introducción: El Síndrome de vómitos cíclicos es un trastorno gastrointestinal funcional que se caracteriza por episodios recurrentes y graves de vómitos que persisten durante horas o días, separados por semanas o meses de normalidad clínica. Según los actuales criterios de Roma IV, es aconsejable descartar el consumo crónico de cannabis en los pacientes adolescentes con esta sintomatología: El Síndrome de Hiperemesis Cannabinoide (SHC). Caso clínico: Adolescente de sexo femenino de 15 años que ingresa para estudio de cuadro agudo de vómitos incoercibles de 4 horas de evolución asociados a dolor abdominal. A la exploración física destaca mucosas pastosas y abdomen doloroso a la palpación de epigastrio. Se realiza estudio con: analítica sanguínea, test de embarazo, ECO abdominal y ginecológica normales y tóxicos en orina positivos a cannabinol, (consumo admitido por ella). Precisa rehidratación e.v. y administración de ranitidia y ondansetron, desapareciendo la clínica en 48 horas. Con el diagnóstico de dispepsia funcional, es dada de alta y derivada al servicio de Gastroenterología pediátrica, observándose reaparición de clínica similar con periodicidad mensual y normalidad clínica entre crisis. Se amplía estudio con detección de H. Pylori, TGI, FEGD, TAC Abdominal y craneal también normales. Dada la clínica presente, asociada al consumo crónico de cannabis, se orienta de Síndrome de Hiperemesis Canabinoide, iniciándose tratamiento con amitriptilina e intensificando la terapia para conseguir el abandono del consumo de cannabis. Discusión: El consumo de tóxicos en la adolescencia, entre ellos el cánnabis, está aumentando en nuestro medio. Aunque es conocido el efecto antiemético de dicha substancia, es importante conocer la existencia del SHC cuando existe un consumo crónico de ella, para poder realizar un correcto diagnóstico y tratamiento.
“¿Qué tiene mi hijo? Porque yo ya no puedo más”
Malumbres Chacón, M. Solas Ruiz, S, Sesma Arrondo, M. , Pèlach Pániker, R.
Centro de Salud de Barañain. Navarra.
Introducción: Se expondrán tres casos clínicos de pacientes con psicopatología seguidos en Atención Primaria para demostrar la importancia del curso evolutivo en el diagnóstico psiquiátrico desde la niñez a la adolescencia. Caso 1: Varón, 16 años, introvertido, miedoso, con baja autoestima e inadecuada gestión de las emociones (relacionada con presión paterna y sobreprotección materna). Desde los 11 años presenta múltiples manifestaciones de una compleja “neurosis”: Ansiedad con somatización, trastorno de ansiedad, actitud hipocondriaca y rasgos depresivos que han necesitado de forma progresiva múltiples medicaciones con diferentes respuestas y efectividades de la misma. Aún está sin diagnóstico definitivo. Caso 2: Varón, 15 años, desde los 5 presenta un cuadro con sintomatología de TDAH, alteraciones comportamentales y dificultades en el contexto de una inteligencia limite. A lo largo de su evolución presenta rasgos tipo Asperger y a su clínica se une un conflicto familiar que impide un correcto afrontamiento de la situación. Caso 3: Varón, 15 años, desde los 6 es catalogado de trastorno de hiperactividad/impulsividad que mejora con tratamiento conductual, diagnóstico que cambiará varias veces hasta llegar a uno definitivo. A lo largo de los años presenta fluctuaciones, hasta que, a los 11 años, tras un empeoramiento en su estado anímico, realiza un intento autolítico con intención de muerte. En estos momentos tiene un diagnóstico oficial de trastorno bipolar tipo II y Sd. De Asperger, síndrome que ya se planteó hace unos años y se descartó por la clínica de aquel momento. Discusión: Los casos anteriores reflejan la importancia de la comorbilidad evolutiva, no pudiéndose fijar un diagnóstico ante un episodio autolimitado sino como proceso, especialmente en pacientes en desarrollo que por definición se encuentran en constante cambio. Tampoco podemos olvidar la relevancia de la anamnesis en los distintos momentos del proceso para huir de las mediciones estandarizadas que tienen el posible inconveniente de etiquetar al paciente e introducirlo en una categoría estanca que puede conllevar errores diagnósticos y terapéuticos, con sus consiguientes implicaciones pronosticas.
IMPACTO DEL RETRASO DIAGNÓSTICO -TERAPÉUTICO EN LA COMORBILIDAD ENTRE TRASTORNO POR DÉFICIT DE ATENCIÓN E HIPERACTIVIDAD Y TRASTORNO DEL ESPECTRO AUTISTA
Serrano-Fernández MP, Salmerón-Ruiz MA, Casas–Rivero J, Guerrero-Alzola F, Sánchez-Holgado M.
Unidad de Adolescentes. Unidad de Adolescentes. Hospital Universitario Infantil La Paz. Madrid.
Introducción: La elevada asociación observada entre TDAH y TEA (31-37%) ha sido reconocida en el DSM-5 recientemente. Caso clínico: Varón de 12 años sin diagnóstico previo, derivado por sospecha de trastorno de conducta. Presenta desde antes de los 3 años dificultad en la comunicación y las relaciones sociales, patrones repetitivos, intereses restringidos e hiperactividad. Desde los 7, asocia inatención e impulsividad, por lo que acude a Salud Mental, siendo tratado con Atomoxetina sin buenos resultados. A los 10 años comienza con comportamiento desafiante y trastorno depresivo reactivo. AP: riesgo de hipoxia cerebral perinatal y retraso psicomotor. Ante fenotipo peculiar y alta sospecha de TDAH y TEA se descarta patología orgánica con analítica, RM, EEG y cariotipo, que resultan normales; también se realiza: cuestionario de autismo (M-CHAT), entrevista GARS-2, Test Nichq Vanderbilt, WISC IV y Test de caras, permitiendo el diagnóstico de ambas patologías. Tratamiento: Metilfenidato y Risperidona y se trabaja psicoeducación familiar y escolar, con excelente respuesta, aunque persiste dificultad de relación. Discusión: Al igual que en este caso, el TDAH se da principalmente en varones, iniciándose los síntomas de inatención, hiperactividad e impulsividad en torno a los 7 años. Podemos asociarlo con alta frecuencia al TEA pero también a otras psicopatologías. Conclusiones: 1: La comorbilidad entre TDAH y TEA, reconocida por el DSM-5, es una patología frecuente, con elevada evidencia científica. 2: Es esencial una buena formación en TEA en personas que trabajan con niños para su detección y tratamiento tempranos. 3: El retraso diagnóstico de ambas patologías impide un tratamiento precoz, con una repercusión negativa en la calidad de vida del paciente y aparición de comorbilidades.
CASO CLÍNICO: ALERGIA AL METILFENIDATO
Caballero Caballero JM; Álvarez García, P; Guerrero Alzola F.; Gómez Traseira, C; Casas Rivero, J; Salmerón Ruiz, MA.
Unidad de Adolescentes. Hospital Universitario Infantil La Paz. Madrid.
Introducción: El Metilfenidato es un fármaco utilizado para el tratamiento del Trastorno por Déficit de Atención e Hiperactividad (TDAH). Reacciones de hipersensibilidad al mismo son extremadamente raras, encontrándose muy pocos casos publicados. Caso clínico: Niña 7 años, con dermatitis atópica leve, diagnosticada de TDAH en tratamiento con metilfenidato de liberación OROS 18 mg. Tras tomar dos dosis del fármaco, suspendió el tratamiento. Tras 15 días se reintrodujo y comenzó de forma inmediata con urticaria generalizada, prurito, ardor cutáneo, angioedema labial y afonía, sin tos ni dificultad respiratoria. El cuadro cedió rápidamente con antihistamínico oral. Ocho meses después, el Servicio de Alergología realiza una exposición controlada con metilfenidato de liberación intermedia (30 % rápida / 70 % prolongada) hasta una dosis acumulada de 12,5 mg. Bien tolerado, aunque la niña se quejaba de prurito sin signos acompañantes que desapareció espontáneamente en 3-4 horas. Al día siguiente, en casa, tomó otro comprimido de metilfenidato de liberación intermedia, presentando ardor cutáneo y, al cabo de seis horas, reacción urticarial. Esta reacción cedió con antihistamínico y prednisolona. Diagnóstico: Alergia a metilfenidato. Discusión: La reacción de hipersensibilidad a metilfenidato es muy infrecuente, encontrando 7 casos publicados, aunque aparece descrito en ficha técnica. Es una reacción de hipersensibilidad cuyo mecanismo no se conoce con exactitud.
“SEXTING” COMO FACTOR DE RIESGO DE “GROOMING” EN PACIENTE con TDAH
Escolano L., Salmerón Ruiz M.A., Guerrrero Alzola F., Casas Rivero J.
Unidad de Adolescentes. Hospital Universitario Infantil La Paz. Madrid.
Introducción: El “sexting” tiene como posibles consecuencias ser víctima de ciberacoso, de “grooming” y sufrir ansiedad y depresión. La prevalencia entre los adolescentes está aumentando y es mayor en niñas. Esta práctica se ha relacionado con la impulsividad en diversos estudios. Caso clínico: Niña de 16 años con trastorno por déficit de atención e hiperactividad (TDAH), trasplante renal y diabética, remitida para su abordaje integral por estar desmotivada respecto a su tratamiento y estudios. En el seguimiento se detectó que estaba enviando vídeos propios de alto contenido sexual a un desconocido, inicialmente de manera voluntaria, pero finalmente sintiéndose presionada y desarrollando clínica ansiosa. La paciente fue instruida en los peligros de esta actividad y acudió con sus padres a denunciar. Sin embargo, la denuncia no fue admitida porque al ser el receptor menor de edad y no existir clara coacción fue considerado “sexting”. En todos los casos de sospecha de “grooming”, ante la sospecha de abuso sexual, hay que recomendar denunciar. Discusión: La paciente pertenece al principal grupo emergente como víctima de “sexting”: mujer y adolescente. Diversos estudios vinculan la impulsividad con el “sexting”, pero no se han encontrado estudios respecto a la relación del TDAH con esta práctica. Conclusiones: Es de gran importancia la detección precoz de conductas de “sexting”. Conviene analizar el posible papel del TDAH como factor de riesgo para incurrir en “sexting”.
¿TRASTORNO DE LA CONDUCTA ALIMENTARIA O DESNUTRICIÓN POR ENFERMEDAD CRÓNICA?
Urbaneja Rodríguez E., Garrote Molpeceres R., González García H., Pino Vázquez M.A., Álvarez Guisasola F.J.
Unidad de Inmunología y Reumatología Pediátricas. Servicio de Pediatría. Hospital Clínico Universitario de Valladolid.
Introducción: Los Trastornos de la Conducta Alimentaria (TCA) y la Artritis Idiopática Juvenil (AIJ) son dos importantes problemas de salud en la adolescencia. Pese a que no suelen estar relacionados, se sabe que cualquier enfermedad inflamatoria crónica puede conducir a un estado de desnutrición secundario y que determinadas enfermedades que afectan a la imagen corporal (diabetes, fibrosis quística, AIJ) pueden suponer a su vez un mayor riesgo de TCA, por lo que la delgada línea roja que separa la desnutrición por ambas causas, en ocasiones, es difícil de abordar. Se presenta el caso de una adolescente en la que coexisten ambas patologías. Caso clínico: Anamnesis: Niña de 12 años con AIJ poliarticular con factor reumatoide negativo desde hace año y medio, en tratamiento con metotrexato subcutáneo a 15 mg/m2/semanal. Evolución favorable desde inicio de medicación, con desaparición de brotes articulares, sin presentar afectación ocular y con analíticas normales. Desde hace 6 meses, a pesar del aparente buen control de la enfermedad, ha perdido 6 kg, se encuentra apagada y triste, rechaza medicación y ha dejado de relacionarse con amigos. Los padres afirman que cada vez tiene comportamientos más extraños con la comida (desmenuza y retira la grasa de los alimentos, presenta potomanía). No menarquia. Exploración física: Ojerosa. Frialdad acra. Pérdida de grasa subcutánea. Lanugo en antebrazos. Tanner II. Tumefacción residual de interfalángicas de ambos pulgares. No artritis activa. Exploraciones complementarias: PCR y VSG negativas. Aumento de LDL y TAG. Hemograma, perfil hepático, férrico y hormonas tiroideas normales. Ecografía articular sin datos de artritis subclínica. Ante la normalidad de pruebas complementarias (que descartan enfermedad activa), se empezó a plantear la posibilidad de TCA, por lo que se realizó entrevista clínica dirigida y valoración psiquiátrica. Diagnóstico: Anorexia nerviosa en paciente con AIJ. Manejo/evolución: Se inició seguimiento multidisciplinar por la complejidad del caso, con psicoterapia, tratamiento nutricional y manteniéndose medicación de enfermedad de base. Discusión: La desnutrición puede ser la manifestación de una enfermedad crónica, pero también, un dato que indique la posibilidad de un TCA, pudiendo en ocasiones coincidir ambos hechos en un mismo paciente. Deberemos prestar especial interés en la valoración nutricional del adolescente con patología crónica, ya que se puede enmascarar un TCA.
UNA SOLUCIÓN QUIRÚRGICA A UN SÍNTOMA FRECUENTE EN LAS PÚBERES. CASO CLÍNICO
García Vázquez J.; Plácido Paias R.; Espejo Díaz C.; Olid Moreno M.I.; Moreno García A.M.; Portillo Márquez M.
Hospital de Mérida. Badajoz.
Introducción: El dolor abdominal es una consulta frecuente en Pediatría y son pocas las veces que necesitan cirugía para resolverlo. Presentamos un caso de torsión ovárica subaguda diagnosticada en quirófano. Caso clínico: Paciente mujer de 11 años que presenta dolor hipogástrico de una semana de evolución, intermitente y que ha aumentado mucho en las últimas horas, a pesar de practicar enema y analgesia intravenosa. No diarrea, algún vómito aislado. Afebril Anamnesis: Antecedentes personales: No menarquia, resto de antecedentes personales y familiares sin interés. Exploración Física: Aceptable estado general. Bien perfundida e hidratada. Eupneica. Abdomen blando, depresible, muy doloroso a la palpación suprapúbica. Resto exploración normal. Pruebas Complementarias: Hemograma, bioquímica (PCR 0 mg/l) y coagulación anodinos. Radiografía Abdomen: No signos de obstrucción. Ecografía abdominal: Lesión de predominio quístico anexial izquierda. Interconsulta a Ginecología: Laparoscopia exploradora, se realiza anexectomía izquierda por torsión en pedículo infundíbulo-pélvico; en anatomía patológica se observa necrosis y teratoma quístico maduro. Diagnóstico: Torsión ovárica izquierda. Teratoma quístico maduro Tratamiento y evolución: Postoperatorio favorable. Posteriormente asintomática. Discusión: Generalmente los dolores abdominales en la adolescencia suelen ser funcionales pero es importante seguir la evolución puesto que hay procesos subagudos con soluciones quirúrgicas.
¿ABDOMINALGIA REAL O FOBIA ESCOLAR?
Garrote Molpeceres R., Urbaneja Rodríguez E., González García H., Pino Vázquez M.A., Álvarez Guisasola F.J.
Unidad de Nefrología Pediátrica. Servicio de Pediatría. Hospital Clínico Universitario de Valladolid.
Introducción: La fobia escolar es la incapacidad total o parcial del niño para acudir al colegio debido a un miedo irracional a algún aspecto de su situación escolar, produciendo en él angustia anticipatoria. Los síntomas de angustia pueden acompañarse de un cuadro neurovegetativo (náuseas, vómitos, diarrea, abdominalgia, cefaleas), lo que hace que el niño trate por todos los medios de evitar acudir al centro escolar. Caso clínico: Anamnesis: Niña de 11 años sin antecedentes de interés con abdominalgia recurrente en hemiabdomen izquierdo que cede mal con analgésicos. Comentan los padres que recientemente ha tenido problemas en el colegio con unas compañeras, con importante afectación psicológica y absentismo escolar. El dolor aparece fundamentalmente por la noche, presentando la mañana siguiente sensación nauseosa acompañada de vómitos. Remitida para estudio por persistencia sintomática. Exploración física: Destacaban: Palidez facial y dolor en hemiabdomen izquierdo con puño-percusión renal izquierda positiva sin signos de irritación peritoneal. Exploraciones complementarias: Analítica de sangre con sistemático/sedimento de orina y reactantes de fase aguda negativos. Urocultivo negativo. Parásitos en heces negativos. Ecografía abdominal/renal: hidronefrosis izquierda de 2,5 x 2 cm, sin alteración ureteral. Diagnóstico: Hidronefrosis severa izquierda secundaria a vaso polar. Manejo/Evolución: Apoyo psicológico inicial por sospecha de fobia escolar con escasa mejoría del dolor. Tras el diagnóstico de hidronefrosis se efectuó intervención quirúrgica correctiva, con desaparición de la clínica. Conclusiones: Las abdominalgias constituyen un motivo frecuente de consulta en pediatría, siendo una frecuente excusa de absentismo escolar, pudiendo ser la manifestación inicial de patología orgánica y/o psicológica, como en nuestra paciente, en quien la existencia de antecedentes de fobia escolar enmascaró la causa real del dolor, una patología orgánica con cuya resolución desapareció la clínica.
TRASTORNO DE SOMATIZACIÓN EN ADOLESCENTES. A PROPÓSITO DE 3 CASOS CLÍNICOS
Gómez Ortigosa, M.A.; Hernández Martínez, M.; Carvallo Valencia, L.; Carpena Lucas, P.; Jiménez Candel, M.I.; Peñas Valiente, A.
Hospital Virgen del Castillo (Yecla). Murcia.
Introducción: Los trastornos por somatización son la respuesta orgánica a estímulos estresantes que la persona es incapaz de procesar. Últimamente existe un aumento con afectación más precoz. Prevalencia: 10-30% Escasamente diagnosticados. Importancia de la valoración biopsicosocial. Caso1º: Anamnesis: Varón de 11 años. Apendicectomizado. Dolor abdominal recurrente. Padres separados. Problemas de relación con el padre y su pareja. Exploración normal. Exámenes normales. Diagnóstico: Dolor abdominal funcional. Crisis de ansiedad. Tratamiento: psicológico. Evolución: favorable. Caso 2º: Anamnesis: Mujer de 11 años. Desde pequeña: “miedo a la oscuridad”, timidez excesiva, hipersensibilidad al estrés. Acoso escolar a los 7 años. Presenta Disfagia y pérdida de peso importante. Sufre acoso escolar, baja autoestima y crisis ansioso-depresiva. Exploración: IMC 17.42 (-0.55DE). Inquietud excesiva, llanto fácil. Exámenes: Fibroscopio: faringe e inicio de esófago normales. Estudio baritado: deglución normal. Diagnóstico: Disfagia funcional. Tratamiento: Psico-psiquiátrico, dietético, logopeda. Evolución tórpida. Caso 3º: Anamnesis: Varón de 12 años. Varios ingresos por Dolor abdominal intenso. Trastorno del sueño. Muy buen rendimiento escolar. Presenta Dolor abdominal crónico-recurrente incapacitante. Exploración: Obesidad. Carácter serio, excesivamente preocupado por la enfermedad. Hiperresponsable. Exámenes: normales. Diagnóstico: Crisis ansioso-depresiva. Baja autoestima. Tratamiento: psicológico. Evolución: buena. Discusión: Importancia de su diagnóstico para disminuir el sufrimiento de estos jóvenes.
DIPLOPÍA SECUNDARIA A NEURITIS ÓPTICA EN LA ADOLESCENCIA
Buitrago Gil, C; Velázquez González, A; Arenas Berenguer I.; Hidalgo Vicario, MI; Parra Martínez, MI.
Hospital Infantil Universitario La Paz. Centro de Salud barrio del Pilar. SERMAS. Madrid.
Introducción: La neuritis óptica es una entidad rara aunque a tener en cuenta en el manejo de la diplopía. Caso clínico: Mujer 15 años que consulta por diplopía y visión borrosa. Asocia eritema, edema y prurito palpebral bilateral, mareo, eritema en brazo, pérdida de sensibilidad y fuerza en hemifacies izquierda así como brazo izquierdo. Proceso catarral una semana antes recibió amoxicilina-clavulánico por adenopatías cervicales. Antecedentes personales: escoliosis, agenesia renal izda. y familiares sin interés. Exploración: AEG, eritema brazo derecho, adenopatías 1.5 cm laterocervicales, ACP y Abdomen normal, faringe hiperémica, neurológico: desviación comisura bucal izquierda, leve nistagmo vertical izquierdo. Pérdida de sensibilidad y fuerza referida. Pruebas complementarias: Leucocitos 5600/uL, (19% N, 65,4% L, 14,7% M), GOT 131UI/L, GPT 191UI/L, D-dímero 702ng/mL, PCR <2,9mg/L. TC y RMN craneal: espacios perivasculares de Virchow-Robin versus infarto antiguo (en neurología no se dio valor). Serologías: IgM VEB positivo límite. Resto de serología: citomegalovirus, sífilis, hepatitis y toxoplasma negativos. Evolución: se descartó patología oftalmológica/neurológica urgente (ingresada en Neurología para observación 4 días con alta sin diagnóstico). Posteriormente es derivada desde AP a consulta Infecciosas del hospital de referencia y a Oftalmología al persistir la diplopía donde se objetivó astigmatismo y miopía. Tras varias semanas con tratamiento sintomático y lentes correctoras se resolvió. Diagnóstico diferencial y Discusión: Dada la clínica visual de nuestra paciente, debemos hacer diagnóstico diferencial entre neuritis óptica, parálisis de nervios oculomotores, defectos refractivos, Guillain-Barré y migraña. También descartar alteraciones neurooftalmológicas por citomegalovirus, MNI, toxoplasmosis, sífilis, enfermedad de Lyme o por arañazo de gato. Se valoró un posible cuadro de simulación que se descartó tras varias entrevistas a solas con la paciente e investigación socio-familiar. Por la clínica, analítica y serología, se diagnosticó neuritis óptica secundaria a Mononucleosis que se resolvió en 9 semanas.
EL PASO DEL PACIENTE ADOLESCENTE AL MÉDICO DE ADULTOS; CUANDO EL PEDIATRA AÚN PUEDE AYUDAR A SU DIAGNÓSTICO
García Vázquez J.; Plácido Paias R.; Espejo Díaz C.; Vaquerizo Vaquerizo V.; González Carracedo M.J.; Portillo Márquez M.
Hospital de Mérida. Badajoz.
Introducción: Es una práctica habitual ingresar pacientes conocidos a pesar de ser adolescentes en Pediatría, pudiendo complementar su estudio con nuestra experiencia. Caso clínico: Anamnesis: Paciente de 14 con drepanocitosis, que presenta fiebre, dolor costal y disnea desde hace 4 días. Antecedentes personales: Emigrante con anemia falciforme diagnosticada a su llegada. Paludismo en varias ocasiones. Exploración Física: Sat02: 88%. Tª 37.7ºC Aceptable estado general. Eupneico. Ictericia conjuntival. Dolor palpación musculatura intercostal. AP: Disminución murmullo vesicular base derecha. Resto de la exploración normal. Pruebas Complementarias, a destacar: Radiografía tórax: Condensación alveolar que borra hemidiafragma derecho. Hemograma: Anemia, leucocitosis con neutrofilia, plaquetas normales D-Dimero alto. TC tórax: Trombo arteria pulmonar principal derecha. Eco-Doppler: TVP en MI Izquierdo. Diagnóstico: Síndrome torácico agudo en paciente con drepanocitosis (STA). Tromboembolismo pulmonar (TEP) con TVP miembro inferior izquierdo. Tratamiento y evolución: Ingresa por sospecha de neumonía, ampliamos el estudio por sus antecedentes personales, para descartar STA vs TEP. Discusión: La pérdida de seguimiento del pediatra de pacientes complejos puede tener implicaciones importantes en futuros diagnósticos. En nuestro caso la orientación diagnóstica que complementamos para descartar un fenómeno isquémico-coagulativo fue fundamental para no tratar exclusivamente una neumonía.
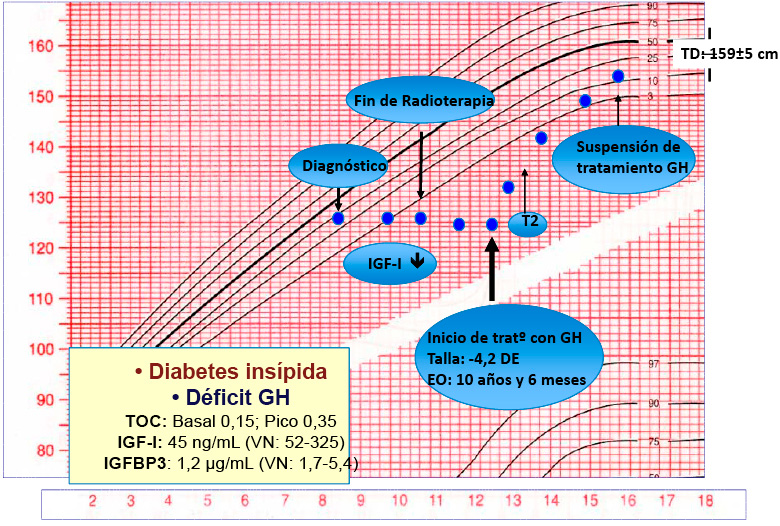
HIPERTENSIÓN EN EL ADOLESCENTE: UNA CAUSA INFRECUENTE
Márquez Rivera, M.( a, b) Corredor Andrés, B ( a, b) Travieso Suárez, L.( a, b) Muñoz Calvo, MT. (a), Pozo Román J. (a, ,b, c, d) Argente Jesús (a, b,c,d).
(a)Servicio de Pediatría, Hospital Infantil Universitario Niño Jesús, Madrid. (b) Servicio de Endocrinología, Hospital Infantil Universitario Niño Jesús, Madrid. (c) Departamento de Pediatría, Universidad Autónoma de Madrid, Madrid. (d) CIBER Fisiopatología de la obesidad y nutrición. Instituto de Salud Carlos III, Madrid.
Introducción: El feocromocitoma es una causa infrecuente de hipertensión arterial en adolescentes. Debemos conocer la clínica, el diagnóstico y el tratamiento, además de la asociación a síndromes genéticos. Caso clínico: Varón de 13 años que consulta por episodios recurrentes de cefalea, rubefacción y sudoración desde los 7 años. En la exploración destaca una tensión arterial y frecuencia cardiaca superior al percentil 90. El estudio bioquímico, de imagen (RM) y funcional (MIBG-I123), fue compatible con feocromocitoma bilateral. Se realizó bloqueo alfa y beta adecuado y, posteriormente, adrenalectomía bilateral. Inicia tratamiento sustitutivo con gluco y mineralocorticoides. La anatomía patológica confirmó el diagnóstico. Se demostró por secuenciación, la existencia de mutación patogénica en el gen Von Hippel Lindau (VHL). El paciente no ha presentado recidivas ni otras patologías asociadas. Discusión: El feocromocitoma es un tumor de células cromafines, productor de catecolaminas, que producen hiperactividad simpática. El diagnóstico exige estudio bioquímico, de imagen y funcional (de extensión). Es prioritario realizar un bloqueo alfa y beta previo a la adrenalectomía. Posteriormente, precisarán tratamiento corticoideo sustitutivo. El feocromocitoma, más si es bilateral, exige descartar mutación genética, siendo las más frecuentes las que afectan al gen VHL. La asociación a otros tumores, exige estudios complementarios periódicos.
ESTOY CANSADO…¡DÉJAME EN PAZ!!
Sánchez Salado L., Díaz Tardón S., González Vergaz A., Sánchez Escudero V., García Cuartero B.
Hospital Universitario Severo Ochoa (Leganés). Madrid.
Introducción: La apatía y la astenia son manifestaciones frecuentes del adolescente, pudiendo ser clave en procesos patológicos Caso clínico: Varón de 13 años que consulta por astenia, apatía e hiporexia de un mes de evolución. Antecedentes personales: canal auriculoventricular, intervenido a los 7 meses. Migrañas y tics motores/fonatorios en estudio. Exploración física normal: talla en percentil 97 y peso en percentil 25, TA 123/71 mmHg. Tanner IV. Pruebas complementarias: calcio 15.2 mg/dl; fósforo 2.4 mg/dl; calcio iónico 1.93 mmol/L; calciuria 31.7 mg/dl; iniciándose fluidoterapia intensiva y furosemida, disminuyendo la calcemia y mejorando clínicamente. Estudiando la etiología, se solicita PTH 489 pg/ml y Vit D 35.7 ng/ml junto con ecografía cervical y gammagrafía paratiroidea, sugerente de adenoma paratiroideo. Presenta resorción ósea en clavícula izquierda y nefrocalcinosis. Ante este hiperparatiroidismo, se realiza paratiroidectomía, objetivando hiperplasia de las cuatro paratiroides. En el postoperatorio presenta hipocalcemia tratada con calcio y calcitriol. Nuestro paciente es portador de un polimorfismo en heterocigosis en el exón 3 del gen men 1. Discusión: El hiperparatiroidismo aislado es infrecuente en edad pediátrica y presenta sintomatología inespecífica. La astenia fue clave en el diagnóstico, demostrando que no siempre la culpable de todo es la adolescencia.
FIBROADENOMA GIGANTE UNILATERAL DE MAMA
Corredor-Andrés, B., Travieso Suárez L., Márquez Rivera M., de Oliveira Cañedo G., Muñoz Calvo M.T., Argente J.
Servicio de Endocrinología. Hospital Universitario Infantil Niño Jesús. Departamento de Pediatría, Universidad Autónoma de Madrid.
Introducción: El fibroadenoma (FA) es la tumoración mamaria benigna más frecuente en adolescencia, siendo el fibroadenoma gigante (FG) una variante infrecuente, representando del 0,05-2%. Caso clínico: Adolescente de 12 años consulta por crecimiento progresivo de la mama izquierda de seis meses de evolución, sin sintomatología constitucional asociada. Exploración física: tumoración de 10 x 10 cm en la mama izquierda, indolora a la palpación, sin adherencia a planos profundos, con aumento de la vascularización cutánea. Sin telorrea. Ausencia de adenopatías axilares. Estadio puberal Tanner V. Ecografía mamaria: imagen hipoecogénica con bordes bien definidos, compatible con FG o tumor filoide. Punción-aspiración con aguja fina (PAAF) no concluyente. Se realiza exéresis completa. Estudio anatomopatológico: tumoración 14,5 x 11,5 x 7 cm, con elementos epiteliales y estromales no atípicos, con hipercelularidad estromal e hiperplasia epitelial característicos del FG. Discusión: Ante una tumoración mamaria se debe realizar ecografía. El diagnóstico diferencial incluye procesos inflamatorios, lesiones benignas (hamartoma, lipoma, hipertrofia virginal) y tumor filoide. La hiperplasia virginal, el tumor filoide y el FG, presentan una imagen ecográfica similar e incluso el estudio citológico puede ser indistinguible. Destacamos la importancia de la exéreis completa para un estudio histológico de la pieza, porque el estudio de la PAAF puede ser inconcluyente.
FIBROADENOMA GIGANTE JUVENIL: SÓLO UN SUSTO
Díaz Tardón, S.; González Vergaz, A.; Sánchez Escudero, V.; Sánchez Salado, L.; Sánchez-Dehesa, R.
Hospital Universitario Severo Ochoa (Leganés). Madrid.
Introducción: Los tumores mamarios son infrecuentes en la adolescencia. El fibroadenoma juvenil gigante, como el del caso que presentamos, es una entidad rara, cuya principal importancia reside en la necesidad de descartar patología maligna. Caso clínico: Presentamos el caso de una mujer de 14 años y 7 meses, de raza negra, con una asimetría mamaria de crecimiento rápidamente progresivo a expensas de mama izquierda, con galactorrea ocasional. En la exploración física destaca una mama indurada, distendida e hiperpigmentada, palpándose una tumoración de 7 cm no adherida a planos profundos, y otro nódulo más pequeño en mama derecha. Se realiza ecografía mamaria con lesión sólida, hipoecoica, vascularizada, compatible con tumoración BIRADS-4a, sugerente de fibroadenoma atípico vs tumor phylloides y fibroadenoma derecho. Valorada por servicio de Ginecología, realizan exéreis de la tumoración de 8×8 cm. La anatomía patológica confirma el diagnóstico de fibroadenoma juvenil gigante. La evolución posterior fue favorable. Discusión: El fibroadenoma gigante juvenil es una patología más frecuente en edad adolescente, que se caracteriza por su rápido crecimiento, lo que obliga a descartar malignidad. La causa es desconocida. El diagnóstico final está determinado por la biopsia y el tratamiento es quirúrgico.
HIPERPIGMENTACIÓN CUTÁNEA COMO EXPRESIÓN DE SÍNDROME POLIGLANDULAR AUTOINMUNE TIPO II
Travieso Suárez, L. (a); Márquez Rivera, M. (a); Corredor Andrés, B. (a); Jerónimo dos Santos, T. (a); Martos Moreno, GA. (a, b), Argente Oliver, J. (a,b).
(a)Servicio de Endocrinología, Hospital Infantil Universitario Niño Jesús, Madrid. (b) Departamento de Pediatría, Universidad Autónoma de Madrid, Madrid CIBER Fisiopatología de la obesidad y nutrición. Instituto de Salud Carlos III, Madrid.
Introducción: El síndrome poliglandular autoinmune (SPA) tipo II tiene una escasa prevalencia (2:100.000), siendo excepcional en niños y manifestándose en la edad adulta. Se caracteriza por dos o más glandulopatías autoinmunes, siendo la más frecuente y precoz la adrenalitis, asociada a tiroiditis y/o diabetes mellitus tipo 1. Caso clínico: Niña de 8 años de edad con hiperpigmentación cutáneo-mucosa y pérdida ponderal de un año de evolución. Sin antecedentes familiares ni personales de enfermedades autoinmunes. A la exploración presenta hiperpigmentación generalizada, más intensa en cara extensora de codos y dedos, zona periocular y perioral. En analítica destaca ACTH elevada, cortisol bajo, renina y aldosterona elevada, hiponatremia e hiperkaliemia, diagnosticándose de insuficiencia suprarrenal primaria, que se confirmó con test de ACTH para cortisol. Asimismo, presenta hipotiroidismo primario. Se detectan anticuerpos antiglándula adrenal, antitiroideos y antiGAD, con HbA1c y glucemias normales. Se inició tratamiento con hidrocortisona (18mg/m2), fludrocortisona (0,05 mg/día) y levotiroxina (25 μg/día), con progresiva normalización de la pigmentación en 2,5 años de seguimiento. Conclusiones: La clínica de la insuficiencia suprarrenal suele ser inespecífica (vómitos, astenia, dolor abdominal…) debiéndose sospechar ante hiponatremia con hiperpotasemia y acidosis metabólica. En nuestro caso, la atención a la hiperpigmentación permitió el diagnóstico, que se confirmó con los datos analíticos.
CASO CLÍNICO: AMENORREA SECUNDARIA A ANOREXIA NERVIOSA Y PROLACTINOMA CONCURRENTES EN UNA ADOLESCENTE
Alvarez García, Caballero Caballero J.M., Guerrero Alzola F., Casas Rivero, J., Salmerón Ruiz M.A.
Unidad de Adolescencia. Hospital Universitario La Paz de Madrid.
Introducción: Amenorrea secundaria es ausencia de menstruación durante > 6meses en mujeres menstruantes. Presentamos un caso en el que concurren una pérdida de peso y un prolactinoma, ambas causas de amenorrea. Caso clínico: Mujer de 13 años con pérdida de 8 kg de peso por restricción alimentaria desde hace 4 meses. Amenorrea desde hace 3 meses Menarquia 12 años. Exploración física: IMC: 17,24kg/m2 (p14;-1.1DS).Frecuencia cardiaca: 54lpm. Signos físicos de desnutrición. Estadío de Tanner IV. Resto normal. Pruebas complementarias: Test embarazo: negativo. Prolactina 76,22ng/ml(2-29ng/ml).Gonadotropinas normales. RMN craneal: microadenoma hipofisario. Densitometría ósea: Z-score -2,5DS a los 7meses de amenorrea; Z-score -3,3DS a los 14meses; Z-score -4,0DS a los 26meses. Diagnósticos: Anorexia nerviosa tipo restrictivo. Microprolactinoma hipofisario. Amenorrea secundaria. Osteoporosis. Evolución: Se realiza renutrición y psicoterapia. IMC máximo 19kg/m2 (p27;-0.64DS) mantenido durante 12 meses, sin menstruación. Inicia galactorrea y elevación de prolactina, con diagnóstico por imagen de microadenoma. Inicia tratamiento con cabergolina, con normalización de prolactina. Tiene dos menstruaciones y comienza una recaída anoréxica (IMC17.8kg/m2(p11;-1.26DS)) con desaparición de menstruación. Discusión: Ante una amenorrea secundaria hay que descartar un embarazo, así como realizar una correcta historia clínica que nos permitirá orientar el diagnóstico. El prolactinoma tiene una prevalencia estimada de 60-100/millón en mujeres <20años. No hay ningún caso publicado de concurrencia de prolactinoma y anorexia nerviosa.
ACTUACIÓN ANTE UN ABUSO SEXUAL EN EL ADOLESCENTE VARÓN
Arenas Berenguer, I; Velázquez González, A; Buitrago Gil, C; Sarria Visa, M; Hidalgo Vicario, MI.
Hospital Universitario Infantil La Paz. Centro de Salud Barrio del Pilar. SERMAS. Madrid.
Introducción: El abuso sexual supone uno de los mayores desafíos para el personal sanitario, ya que es poco común en nuestra práctica clínica. Por ello, ante el siguiente caso clínico hemos revisado distintos protocolos para saber cómo debemos actuar. Caso clínico: Varón de 18 años que acude al Servicio de Urgencias alegando haber presentado 3 días antes relaciones sexuales no consentidas con un desconocido. A su llegada aportaba denuncia realizada días previos donde se relataba lo sucedido. Se contactó con el juez de guardia quien dictaminó que no era necesaria la presencia de un médico forense para realizar la exploración y pruebas. Se realiza exploración física siendo normal, se solicita serología, se rellena el parte judicial citando al paciente al día siguiente en consulta de medicina interna para valorar calendario vacunal y profilaxis ante posibles enfermedades de transmisión sexual (ETS). Discusión: La forma de actuar dependerá de si existe denuncia y del tiempo transcurrido desde el suceso. Si el paciente ha realizado una denuncia o han transcurrido menos de 72 horas, antes de comenzar la anamnesis o la exploración, se debe contactar con el juez de guardia y seguir sus instrucciones. Si no hay denuncia o hace más de 72 horas que ha tenido lugar la agresión, se puede historiar y explorar cuidadosamente al paciente, siempre acompañado de otro miembro del personal sanitario sin ser necesario llamar al juez de guardia y realizando finalmente un parte de lesiones. Posteriormente, en cualquier situación, se debe descartar y realizar la profilaxis ante las posibles ETS que pueda presentar el paciente, valorar su cartilla de vacunación y tener en cuenta también los aspectos psicológicos.
¿CÓMO SON LOS EMBARAZOS DE NUESTRAS ADOLESCENTES?
Garrote Molpeceres R. (1), Urbaneja Rodríguez E (1), Pino Vázquez M.A. (1), Álvarez Colomo C. (2), González García H. (1), Álvarez Guisasola F.J. (1).
(1) Servicio de Pediatría. (2)Servicio de Ginecología y Obstetricia. Hospital Clínico Universitario de Valladolid.
Introducción y objetivos: La adolescencia es una etapa con características especiales por los importantes cambios fisiológicos, psicológicos y sociales que en ella suceden. Múltiples estudios han señalado que el embarazo en esta época de la vida es una condición de riesgo por las posibles complicaciones obstétricas y perinatales que puede asociar. Material y métodos: Estudio de casos-controles que comparó los antecedentes obstétricos y perinatales de las madres adolescentes (casos) con el resto de gestantes (controles) atendidas en nuestro área sanitaria desde 2008 a 2016. Se consideró adolescente a aquella mujer que dio a luz con una edad < a 18 años. Los datos fueron analizados con el programa estadístico SPSS v23.0, considerando una significación estadística a una p<0,05. Resultados: Se analizaron un total de 12.293 gestantes, correspondiendo las gestaciones en adolescentes un 2,5%(305), de las cuales un 95%(290) eran de nacionalidad española. Al comparar ambos grupos, las gestantes adolescentes tuvieron menos partos inducidos (p < 0.001), menos partos instrumentados (p < 0.02) y menos cesáreas (p < 0.001). No se encontraron diferencias estadísticamente significativas al comparar los antecedentes de patología obstétrica, nº episiotomías/complicaciones perineales, el ph de cordón, el test de Apgar, el peso al nacimiento, la edad gestacional y la necesidad de ingreso del recién nacido durante el período neonatal inmediato. Conclusiones: La prevalencia de adolescentes embarazas en nuestra serie fue menor que la descrita en la literatura. Además no se detectó relación entre una menor edad de las gestantes y un mayor número de complicaciones obstétricas ni perinatales. Probablemente la ausencia de diferencias en cuanto a patología obstétrica y neonatal entre los grupos se deba a una mejora de la calidad de la asistencia sanitaria y a un mayor control obstétrico en este grupo de riesgo.
EMBARAZO EN LA ADOLESCENCIA: REVISIÓN DE CASOS EN LA CONSULTA DE ADOLESCENCIA DE UN HOSPITAL TERCIARIO
Sánchez-Holgado, M.; Salmerón Ruiz, MA; Guerrero Alzola, F.; Casas Rivero, J; Ovejero García, MT; Serrano-Fernández, MP.
Unidad de Adolescencia. Hospital Universitario La Paz de Madrid.
Introducción: Embarazo adolescente se considera entre 10-19 años con independencia de la edad ginecológica. En España, la tasa de embarazos adolescentes 2015 es 8/1000 y entre 20 – 60% de las adolescentes vuelven a embarazarse en los 2 años siguientes. Material, método y resultados: Estudio descriptivo retrospectivo de gestantes adolescentes y jóvenes (10-22 años) atendidas en la consulta de adolescentes de un hospital terciario entre 2014-actualidad, con n= 7 y mediana de edad 15 años (13-22). Factores demográficos: edad, origen, nivel socioeconómico, entorno familiar y nivel educativo (tabla I) Antecedentes personales: 3 sin interés y 3 TCA, 1 TDAH, 3 otros trastornos psiquiátricos y 2 intentos autolíticos (tabla II). Con tratamiento previo el 57,14%: fluoxetina 2, sertralina 1, loracepam 1, y metilfenidato 1. El 57,14% presentaban consumo esporádico de alcohol y/o tabaco. Conductas sexuales y factores obstétricos: edad de inicio de las relaciones sexuales, anticoncepción, edad gestacional en el momento del diagnóstico, deseo de embarazo y opción elegida (tabla III).Edad gestacional en el momento del diagnóstico: 1 fue diagnosticada en el tercer trimestre por obesidad grado III. Anticoncepción previa: 2 doble método, 1 método barrera, 1 sin método anticonceptivo por negar relaciones sexuales. Las restantes fueron remitidas por motivo de la gestación, sin uso previo de anticoncepción. Complicaciones obstétricas: rotura prematura de membranas 1, placenta previa 1, cesárea por herpes genital 1, no control gestacional 2. Todos los recién nacidos fueron a término y 1 preciso ingreso por herpes genital materno. Síntomas depresivos o ansiosos: 2, no precisando psicofármacos. Discusión: Los datos obtenidos en la muestra son compatibles con los de la bibliografía. El 57,14% de las gestantes estaban en tratamiento con fármacos potencialmente teratogénicos, no encontrándose bibliografía sobre la teratogenia por fármacos en gestantes adolescentes. El bajo porcentaje de IVE (Interrupción voluntaria del embarazo) encontrado, puede deberse a un sesgo de selección de la muestra. Destaca la ausencia de partos pretérmino, probablemente por la muestra limitada. Conclusiones: Las gestaciones en adolescentes predominan en las de menor edad, bajo nivel socioeconómico y entorno familiar desfavorable. Existe un escaso cumplimiento del doble método anticonceptivo recomendado. La mayoría son embarazos no deseados, y sin embargo, continúan con la gestación. Son frecuentes los tratamientos potencialmente teratogénicos, sin encontrar bibliografía sobre su impacto en gestantes adolescentes, siendo importante su estudio. Presenta mayores riesgos obstétricos y es necesario un abordaje multidisciplinar.
EL ENFOQUE SOCIAL DE SALUD EN EL EMBARAZO Y DEL PARTO ADOLESCENTE
Fernández Pérez D., Alonso Uría R.M.
Hospital Docente Ginecoobstétrico Guanabacoa. Cuba.
Introducción: El enfoque social en salud ha permitido comprender que existen determinantes, no sólo biológicas, sino también psicológicas y sociales que influyen sobre los episodios de salud-enfermedad de los individuos. Un tema de gran interés en las ciencias sociales es el embarazo y parto adolescente cuyo auge se palpa desde las últimas décadas; teniendo en cuenta que esta temática no ha sido abordada desde la óptica sociológica. El territorio de estudio ha tenido también un incremento; en el período 2011-2015 aportando un 10,3% del total de embarazos. Objetivo: Proponer manual educativo a través del análisis del impacto bio-psico-social que tiene un embarazo en la etapa adolescente; Diseño metodológico: Se realizará un estudio analítico, utilizando metodología cuantitativa y cualitativa, mediante las variables Características Socio-Demográficas de las adolescentes y de futuros padres, y Afectaciones Biológicas y de Salud Mental sufridas por la adolescente atendidas en el primer trimestre del 2017. Resultados esperados: Esta herramienta metodológica permitirá indagar la realidad de esas futuras madres, analizando los impactos, biológicos, psicológicos y sociales durante la gestación. Conclusiones: Este manual educativo presentará un estudio más profundo del enfoque social de la salud que pueden presentar los/las adolescentes.
CARACTERIZACIÓN DEL RECIÉN NACIDO DE BAJO PESO HIJO DE MADRE ADOLESCENTE
Alonso Uría, R.M.; Rodríguez Alonso, B.
Hospital Docente Ginecoobstétrico Guanabacoa. Cuba.
Introducción: El embarazo a edades tempranas de la vida es uno de los dilemas médicos más importantes en la población mundial. Esta problemática en aumento, es considerada un factor de riesgo neonatal que conlleva alta probabilidad de bajo peso al nacer y prematuridad. Objetivo: Caracterizar al neonato bajo peso hijo de madre adolescente año 2014-2016. Material y Métodos: Estudio descriptivo retrospectivo de corte transversal. Las variables estudiadas fueron: etapa de la adolescencia, edad gestacional, peso del neonato, conteo de Apgar y complicaciones. Resultados: Hubo 718 madres adolescentes en el trienio, para un índice de 11.0%. Neonatos bajo peso fueron 41 para un índice de 5.7%. El año más afectado fuer el 2016 con 5.7%. Predominó la etapa adolescencia tardía (65.8%), edad gestacional menor de 37 semanas (61%), peso entre 2000-2499gm, (73.5%) Apgar 9-9 puntos. (95.1%) Como complicaciones, el crecimiento intrauterino retardado y la bronconeumonía. Fallecidos: 3 (7.3%). Conclusiones: Existió un incremento de las madres adolescentes en la etapa de la adolescencia tardía en el trienio, con aumento en el índice de bajo peso a expensas de los neonatos pretérminos. Es importante exhortar la prevención de la maternidad temprana por el riesgo de morbilidad y mortalidad que para el neonato conlleva.