Autolesiones
Autolesiones
L. Rodríguez Molinero.
Doctor en Medicina. Pediatra Acreditado en Medicina de la Adolescencia. Consulta de Medicina de la Adolescencia. Centro Médico La Marquesina, Valladolid.
Adolescere 2022; X (3): 70-77
Resumen
|
Las lesiones corporales producidas por uno mismo sin intención suicida (ANS) han aumentado en los últimos años de forma preocupante y ha sorprendido a profesionales clínicos de diferentes especialidades. Este aumento ha hecho que sea considerado como un problema de salud pública. Aún no hay criterios para evaluar con rigor y uniformar criterios, por eso, los datos estadísticos son tan variables. Se presentan dos casos clínicos muy distintos. Uno, susceptible de ser tratado ambulatoriamente basado en el seguimiento clínico desde la perspectiva de mantener una buena relación clínica y terapéutica que abunde en las razones personales y ambientales que el modelo asistencial biopsicosocial reconoce. El segundo es más complejo. Desde el inicio se muestra como una situación con alta comorbilidad añadida que exige claramente una asistencia multidisciplinar. Se hace hincapié en una buena derivación a otros niveles, pero sin perder el contacto con el paciente.. Adolescencia; Autolesiones no Suicidas; Tratamiento multidisciplinar. |
Abstract
|
Bodily injuries caused by oneself without suicidal intent (NSH) have increased in recent years in a worrying way and have surprised clinical professionals from different specialties. This increase has caused it to be considered a public health problem. There are still no criteria to rigorously evaluate and standardize criteria, which is why the statistical data are so variable. Two very different clinical cases are presented. One that can be treated on an outpatient basis founded on clinical follow-up from the perspective of maintaining a good clinical and therapeutic relationship that abounds in the personal and environmental reasons that the biopsychosocial care model recognizes. The second is more complex. From the beginning, it appears as a situation with highly added comorbidity that clearly requires multidisciplinary care. Emphasis is placed on good referral to other levels, but without losing contact with the patient. Key words: Adolescence; Non-suicidal self-harm; Multidisciplinary treatment. |
Introducción
Las lesiones corporales producidas por uno mismo sin intención suicida (ANS) han aumentado en los últimos años de forma preocupante
Las lesiones corporales producidas por uno mismo sin intención suicida (ANS) han aumentado en los últimos años de forma preocupante, y su frecuencia ha sorprendido a profesionales clínicos de diferentes especialidades(1) hasta el punto de considerarlo un problema de salud pública. Aún no tenemos doctrina ni criterios diagnósticos definidos. El DSM5 (2013) contempla unos criterios, pero lo hace en la sección III, dentro de desórdenes pendientes de revisión y nuevas investigaciones, por lo que se deduce que en próximas ediciones se tendrá en cuenta y contaremos con criterios más precisos. (Figuras 1 y 2) (Tabla I).
El interés de los medios de comunicación ha contribuido a extender la “alarma social” y a la divulgación de un hecho sorprendente, y al que nuestra sociedad es muy sensible, por lo que los expertos no descartan que haya influido en la propagación entre la población adolescente(2,3).
Existe un interés tan creciente para el estudio de este problema, que se han creado varios grupos, tanto a nivel internacional (Society for the Study of Self-Injury, ISSS) (https://www.itriples.org/what-is-nssi) como a nivel nacional (Grupo de Estudio y Tratamiento de las Autolesiones; GRETA)(4).
Epidemiología
Hacia los años 80 se consideraba una prevalencia de las ANS del 0,4%, pero actualmente es del 4%, es decir, diez veces más en unas décadas
Las autolesiones han pasado de ser signos clínicos raros y relacionados con enfermedades mentales, a ser una realidad cada vez más frecuente, y en adolescentes sin patología previa. Según los estudios más precoces, hacia los años 80 se consideraba una prevalencia del 0,4%, pero actualmente es del 4%, es decir, diez veces más en unas décadas(4). Pero estos datos son muy imprecisos debido a la inconsistencia de los criterios clínicos usados, la imprecisión de la edad de los casos o el número de episodios acontecidos. (Tabla II).
En Europa, el 27% de los adolescentes dicen haberse autolesionado al menos una vez en la vida. El 8% de ellos ha reincidido(5). En un estudio sobre 3.060 adolescentes de 15 a 17 años, se encontró que, mientras que el 35,6% se había autolesionado al menos una vez en el año anterior, solo el 6,7% cumplía los criterios diagnósticos del DSM-5 para ANS(6).
En España, en una muestra de estudiantes de 18 a 30 años, se detectó una prevalencia del 32% con más de 5 episodios a lo largo de la vida(4). En una muestra clínica en unidad de psiquiatría infantil durante el año 2016, del total de 110 ingresos, el 27% tuvieron ANS; de ellos el 96% eran mujeres. La edad de inicio fue de 11,8 años(7).
Existen intentos de evaluar y medir las ANS en población hispanohablante que midan los motivos, la frecuencia, las emociones, los métodos usados para lesionarse, la letalidad, etc. basado en criterios DSM5(8).
Pronóstico y evolución
Las ANS comienzan en la adolescencia, y muy relacionadas con el desarrollo neuroevolutivo, unido a la impulsividad, emotividad y a factores relacionados con su personalidad.
La evolución es variable, y en estudios longitudinales demuestra la alta probabilidad de recurrencias (63%)(9). Se han descrito como factores negativos en la evolución: el mal rendimiento escolar, dificultades interpersonales y desregulación emocional(10).
Se describen numerosas formas de hacerse daño físico, pero las más frecuentes con diferencia son aquellas producidas con objetos cortantes o punzantes, pero también golpes y quemaduras
Se describen numerosas formas de hacerse daño físico, pero las más frecuentes con diferencia son aquellas producidas con objetos cortantes o punzantes, pero también golpes y quemaduras(11). Las zonas corporales predominantes de autolesiones son las caras anteriores de las extremidades y parte anterior del pecho, pero puede ser cualquier otra.
Las razones de las ANS son muy variables, pero hay acuerdo en que tienen relación con la falta de regulación de las emociones, constituyen un alivio al dolor emocional, son una forma de autoreproche y un intento de llamada de atención
Las razones por las que los adolescentes se autolesionan son muy variables, pero hay acuerdo en que tienen relación con la falta de regulación de las emociones, constituyen un alivio al dolor emocional, son una forma de autoreproche y un intento de llamada de atención(12).
Las ANS ha supuesto un reto asistencial en la Atención Primaria de Salud ya que nos ha obligado a usar el modelo asistencial biopsicosocial (MBPS) para atender todas las facetas del enfermar moderno. Entender las ANS es comprender al adolescente en su mundo, y a partir de ahí ayudarle a corregir lo que le pasa(13). La relación médico-adolescente se produce en un contexto socrático, donde las preguntas ayudan a que el clínico entienda el proceso y el adolescente busque las soluciones. Si queremos profundizar en el conocimiento del problema, preguntaríamos: ¿Por qué te haces daño a ti mismo? o ¿Te ha sucedido algo a lo que atribuyes lo que te pasa?, ¿Ha habido algún cambio importante en tu vida últimamente? ¿Colegio, estudios amigos…? ¿Cómo es tu estado de ánimo, humor, ansiedad…? Si nos interesa explorar sus pensamientos: ¿Tienes alguna idea que te preocupe actualmente?, ¿Te gustaría comentar algo sobre tu conducta? Si deseamos valorar la situación sociofamiliar: ¿Hay algún problema en casa? o ¿Cómo es la relación con tus padres, hermanos, amigos, compañeros de colegio? ¿Tienes muchos amigos y sales con ellos a menudo?…
“El reconocimiento temprano y la modificación de los factores de riesgo es la principal estrategia para prevenir la aparición de ANS, y es una oportunidad para los médicos de atención primaria para impactar en su aparición”(14).
Seguimiento clínico y actitud terapéutica
Las ANS son entidades clínicas multidisciplinares por su propia etiopatogenia. Lo cual no quiere decir que siempre sea necesario recurrir a otras especialidades. Por eso hemos mencionado el modelo asistencial biopsicosocial: porque permite en ocasiones su asistencia. Hay situaciones clínicas sencillas que auguran buen pronóstico, y otras complejas cuya evolución ya se ve difícil. En el primer caso, se puede actuar desde la Atención Primaria, y en el segundo se impone la interconsulta, incluso la hospitalización en unidades muy específicas.
Hay muchas formas de enfocar las soluciones. Nosotros proponemos y nos hemos entrenado en la Terapia Centrada en Solución de Problemas
Hay muchas formas de enfocar las soluciones. Nosotros proponemos y nos hemos entrenado en la Terapia Centrada en Solución de Problemas. Proponemos los siguientes pasos para ser prácticos:
- El hecho de relatar o consultar la ANS, ya es, en sí mismo, el principio de la solución. El clima de comprensión y empatía nos va ayudar.
- Valorar si hay relación con enfermedades mentales (EM). Muchos casos suceden en entornos familiares y sociales “normalizados”, con muchas posibilidades de colaboración familiar, escolar y de amigos. Si hubiera EM, habrá que pensar en interconsulta.
- Evaluar los riesgos físicos inmediatos.
- Realizar el genograma y un mapa del hogar con indicación del tiempo que pasa en cada lugar.
- Elaborar una lista de problemas de mayor a menor, o situaciones agobiantes que podría realizar el propio adolescente, o los familiares.
- Valorar si hay deseo de recuperarse.
- Dejar que el adolescente proponga alguna solución, o aportar las soluciones nosotros. Evaluar esas soluciones en el seguimiento.
- Psicoterapia del tipo conciencia plena y técnicas de relajación en caso de ansiedad. Estas técnicas están al alcance de los interesados, son fáciles de aprender y eficaces, aunque no en todos los casos(13,15).
Casos clínicos
Cuando exponemos casos clínicos sabemos que la mayoría tienen rasgos comunes, pero otros aportan detalles muy particulares. Además, el espectro de manifestaciones, trascendencia y gravedad es muy grande. Por razones didácticas me he permitido hacer una diferenciación muy práctica: aquellos casos que son sencillos, susceptibles de tratamiento ambulatorio y con buen pronóstico (Caso A); añadiré detalles procedentes de otros casos que ilustran y enriquecen la experiencia. Otros complejos, que precisan seguimiento y atención multidisciplinaria, y con un pronóstico más reservado (Caso B).
CASO A
Motivo de consulta: Paciente mujer, en cuya revisión de 14 años, se aprecian lesiones lineales cicatriciales en brazo izquierdo y ambas piernas. Estudia 3º de ESO y tiene una asignatura pendiente. Se realiza exploración protocolaria de esa edad.
En otros casos, han sido los padres, informados por amigos de su hijo, quienes han descubierto las ANS. También por el profesor, que conoce el ambiente del aula y al que le llegan las noticias. Presencia de heridas en la cara o brazos, golpes contra la pared o mordiscos…
Solicitamos quedarnos solos con la adolescente, y salen de la consulta la madre y el residente que nos acompañaban. Las experiencias anteriores nos aconsejan buscar la relación clínica personal lo más íntima posible.
Le explicamos que nos preocupaban las lesiones encontradas en brazos y piernas. Dice que unas semanas antes tuvieron una fuerte discusión ella y sus padres, a propósito del horario de vuelta a casa. Vive en una urbanización en el extrarradio de la ciudad y precisa de los servicios de los padres para recogerla. En la discusión se dijeron frases fuertes: “Me tienes harto…”, “Eres una caprichosa…” “Deberías dedicarte a estudiar las asignaturas pendientes…”, “La culpa ha sido mía por haberte consentido tantas cosas…”
Antecedentes familiares. Padre universitario y empresario; madre con estudios medios. Nivel económico medio alto. Dinámica familiar de “mala calidad”.
Antecedentes personales sin interés. DPM. Normal. Vacunas oficiales más MB y ACWY. Estudia 3º ESO en colegio concertado; actualmente pendiente una asignatura para septiembre.
Carácter reservado, poco habladora, tímida, regulares resultados escolares. No hace deporte ni le gusta. Siempre ha sido así, aunque últimamente esta más “rara”.
En casa. No tiene asignadas labores en casa. Ni siquiera su cama. Videojuegos. No hace deporte regularmente. Tiene smartphone, pero no hace uso excesivo. Últimamente dice mentiras sobre los resultados del curso. Mantiene escasa relación con el padre. Estilo educativo sobreprotector por la madre y tintes autoritarios del padre.
En el colegio. Malos resultados escolares en último año. Los profesores la notan distraída y en el patio se la ve sola.
Ocio y tiempo libre. Sale poco de casa. Los fines de semana se va al pueblo, donde tiene algún amigo. Aficiones: Videojuegos y ver la televisión. En internet, entra en páginas donde se habla de autolesiones y participa en algún foro.
Amigos, los del colegio y algunos del barrio. Se cambió de casa el último año.
Estado de ánimo. Reconoce que le gustaría divertirse como sus amigos, pero que no sabe cómo.Nunca ha tenido ideas autolíticas.
Con la entrevista logramos crear un ambiente empático de respeto y confidencialidad
Dirección y seguimiento del caso. En la entrevista a solas con la adolescente le indicamos la preocupación por las lesiones apreciadas y que como responsables de su salud desearíamos recabar algunos detalles. Con la entrevista logramos crear un ambiente empático de respeto y confidencialidad. Queremos valorar el alcance de las lesiones, el cómo, dónde, con quién y cuántas veces las ha repetido. También deseamos saber las razones, si las conoce. Si ha usado y entrado en páginas de internet donde se habla de estas lesiones y si participa en grupos que se producen lesiones intencionadas (“contagio digital”). Del mismo modo, es necesario informarle del riesgo para su salud física y mental. Y finalmente recordarle que es una menor y que los padres tienen derecho a saberlo, si no lo saben aún. Queremos indagar en los antecedentes familiares de autolisis. Preguntarle si le importa que lo comente con sus padres. En caso de poner inconveniente, debemos ayudarle a ser intermediarios para que se sienta apoyada por nosotros.
Programamos una próxima entrevista, no lejos, para poder seguir el asunto y profundizar en la estructura familiar (test de APGAR FAMILIAR), investigar su estado de ánimo y emociones mediante cuestionarios como el SDQ (emociones, conducta y sociabilidad), el de Depresión Infantil (CDI) o el de ideación Suicida de Paykel. Los cuestionarios son de gran utilidad en la práctica clínica. Sobre todo, cuando se dispone de poco tiempo y mucha demanda, aportan mucha información y rigor a los diagnósticos.
Una vez recogida la información básica, estamos en disposición de informar a los padres, previo consentimiento de la adolescente, teniendo presente que la chica está en una situación de sufrimiento, pero “no todo el que sufre es un enfermo”. Intentaremos quitar dramatismo e intentar comprender y ayudar, para lo que habrá que cambiar algunas pautas de la dinámica familiar. Finalmente, y si es posible y se precisara, solicitar información escolar o de los servicios sociales.
Disponer, con la adolescente, un seguimiento para comprobar si todo lo que se ha hablado en las entrevistas ha surtido efecto y se ha producido un cambio en la conducta.
Durante los meses siguientes, se percibieron cambios en la dinámica familiar que repercutieron positivamente en la evolución de esta adolescente.
CASO B
Motivo de consulta. Acude “María” (16 a.) acompañada de su madre porque la encuentra triste y se niega a ir al colegio desde que ha empezado el curso hace dos meses. Lleva clases “on line” por la pandemia. Se encuentra muy cansada y pasa mucho tiempo sentada. Estudia 1º BUP en un colegio concertado. Buena estudiante y buenas notas; exigente y responsable, le gusta llevar las tareas al día. Los profesores hablan muy bien de su conducta y refieren que en alguna ocasión la han visto llorando en el patio. Duerme mal y poco en los últimos meses, menos de 6 horas todos los días y una hora de siesta. Ve películas cuando se despierta.
Antecedentes familiares. Padre universitario. Madre en paro, trabajó en un estudio de diseño; padece depresión, está medicada, lleva control psiquiátrico y actualmente se encuentra estable. La madre dice que algunas cosas la recuerdan a lo que ella ha sufrido. “María” tiene un hermano dos años mayor que estudia Derecho, con el que tiene buena relación, aunque la reprocha que no hace nada por su salud, lo cual la molesta y obliga a tener una relación distante. La llama “amargada y gorda”. El hermano tiene altas capacidades, es guapo y “tiene lo que yo no tengo”.
Antecedentes personales. A los 12 años fue intervenida de reflujo G-E con intervención de Nissen. Actualmente toma Omeprazol y lleva control por nutricionista. Hace 1 año tuvo crisis epiléptica por lo que lleva control por neurólogo y tratamiento con Levetiracetam. Apendicitis en ultimas semanas. Menarquia a los 12 años. Reglas regulares tipo 28/4-5. No dismenorrea. Controles por digestivo, neurólogo y nutricionista (obesidad).
Entrevista a solas: En presencia de Residente-mujer. Pensamientos negativos constantes. Duerme mal, falta muchos días al colegio, no le gusta estar con gente, y se pesa varias veces al día porque la relaja. Autolesiones en los últimos meses. Amigos: tiene miedo a decepcionarles. En 1º ESO, unas amigas se reían de ella. Tiempo libre y ocio, lo pasan en cafeterías no disco. Lee ensayos y disfruta con la música. Tiene una mascota a la que cuida y saca a pasear a horas en que nadie la ve. Duerme poco y pasa muchas horas viendo películas en el móvil. Figura corporal. Sobrepeso, vómitos espontáneos y provocados. Toma laxantes. No se gusta. Dice que cambiaría muchas cosas de su cuerpo, desearía estar sana, sentirse más segura y ser feliz. Hace unas semanas en un comercio al comprarse un sujetador oyó decir que “estaba muy gorda”. Relación con la comida: come con ansiedad y al final de las comidas se va al baño a devolver, lo que le produce mucha culpabilidad. Ánimo triste casi siempre. No quiere hacer daño a nadie. Nota que los padres la quieren. Refiere ideas autolíticas, aunque nunca lo haría por no hacer daño a su madre.
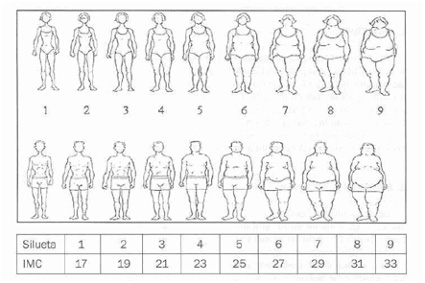
Exploración física. P 71 (p97). T. 159,5 (P25-50) IMC: 28 (P95). T.A.: 124/67. FC 62 Tiene cierta reticencia al desvestirse, y se observan unos hematomas en ambas caderas y lesiones residuales en ambos brazos. Tanner IV. Cuestionario de APGAR familiar: familia funcional. CDI: puntuación 39 (Corte 19). “Pienso en matarme, pero no lo haría” Cuestionario de Garner y Garfinkel: 50 (Corte 30) Test de figura corporal, sobre una escala de 9 se sitúa en el 5 cuando en realidad está en el 8 (Figura 3).
La guía clínica de este caso es claramente más compleja que el anterior. Con las entrevistas, tanto con los padres como con la adolescente a solas, se deduce que precisa más delicadeza y prudencia. Hay muchos riesgos que valorar, pero nos interesan las mismas cosas del caso anterior: desde cuándo, cómo, con quién…, conocer el alcance de las lesiones, profundizar en las razones y los problemas, aunque algunos ya se han comentado. Comentar el papel protector de los padres y su familia (hermano).
Solicitar información a tutores escolares (se pueden conseguir por teléfono) para conocer cuál es la actitud de la niña en el aula y el recreo, y al equipo psicopedagógico por si tuviera datos que no conocemos. Finalmente ver los recursos con que cuenta para mantener el curso escolar en caso de ingreso o ausencias escolares.
Al final hemos llegado a los siguientes diagnósticos en Atención Primaria:
- TCA. (Cuestionario de Gardner- Garfinkel).
- Dismorfofobia (Test de figura corporal).
- Fobia social (rechazo a ir al cole y salir a la calle).
- Depresión (CDI).
- Autolesiones no suicidas.
La severidad de este cuadro clínico nos hace pensar en la ayuda de especialistas en salud mental infantil. Por tanto, hay que preparar la derivación-interconsulta. Sabemos que una buena y acertada derivación supone un gran avance en el diagnóstico y en el buen resultado de los tratamientos.
Lo primero que hay que considerar es si se trata de una situación “urgente, preferente o normal”.
Las realidades de cada lugar son dispares, los recursos y las listas de espera son muy distintas. Las expectativas de padres y adolescente varían. Los padres desean una solución de calidad, el adolescente quiere mejorar lo antes posible; los especialistas anhelan en que la derivación sea justificada y los gerentes sugieren reducir gastos… Finalmente se impone una buena información de la gravedad de la enfermedad, padres y adolescentes presentes. Destacar la importancia de las ayudas más inmediatas, que son las de la familia y el colegio.
La calidad de una buena derivación-interconsulta crea confianza, facilita una intervención precoz y evita el estigma de la “psiquiatrización”, que aún está presente en muchos ambientes sociales
La calidad de una buena derivación-interconsulta crea confianza, facilita una intervención precoz a base de indicar el lugar y hasta, si es posible, el profesional o equipos que la va a atender, y evitar el estigma de la “psiquiatrización”, que aún está presente en muchos ambientes sociales.
Finalmente, debemos programar una consulta posterior para evitar perder el contacto y producir la “sensación de abandono” clínico. Dos años después, siguen presentes síntomas derivados de su trastorno alimentario con controles en consulta de psiquiatría y psicología clínica. Escolarmente, los estudios progresan adecuadamente.
Tablas y figuras
Tabla I. Criterios DSM-5 para Autolesiones no Suicidas (ANS)
|
A. En al menos 5 días del ultimo año… (p. ej., cortar, quemar, pinchar, golpear, frotar en exceso…) sin intención suicida. B. Los comportamientos autolesivos con una o más de las siguientes expectativas:
C. Las autolesiones intencionadas se asocian con al menos una de las siguientes situaciones:
D. El comportamiento no está aceptado socialmente (p.ej., piercings, tatuajes, parte de un ritual religioso cultural), y no se limita a arrancarse una costra o morderse las uñas. E. El comportamiento y sus consecuencias provocan malestar clínicamente significativo o interfieren con las áreas interpersonal, académica u otras áreas importantes del funcionamiento. |
Fuente: Criterios diagnósticos propuestos para ANS por la Asociación Americana de Psiquiatría, Manual diagnóstico y estadístico de los trastornos mentales (DSM-5), 5a Ed. Arlington, VA, Asociación Americana de Psiquiatría, 2014. Página 853.
Tabla II. Frecuencia y prevalencia de diferentes formas de autolesiones on line
|
1 o 2 veces |
3 o 4 veces |
5 veces o más |
Total |
|
|
Provocarse algún daño físico y contarlo en Internet. |
5,8% |
1,3% |
0,9% |
7,9% |
|
Provocarse algún daño físico y publicar las fotos en Internet. |
2,9% |
0,4% |
0,5% |
3,8% |
|
Grabarse haciendo algo humillante y publicarlo en Internet. |
6,6% |
2,5% |
0,5% |
9,6% |
|
Grabarse haciendo algo doloroso y publicarlo en Internet. |
1,5% |
0,3% |
0,3% |
2,1% |
|
Simular ser acosado de forma anónima en Internet. |
0,9% |
0,1% |
0,3% |
1,3% |
|
Publicar de forma anónima en Internet algo malo sobre sí mismo. |
2% |
0% |
0,4% |
2,4% |
Fuente: Revista de Psicología Clínica con Niños y Adolescentes. RPCNA Vol. 7 no. 1- Enero 2020 – p:9-15.
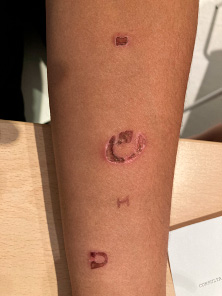
Figuras 1. Diferentes lesiones-quemaduras producidas por objetos
Figura 2: Herida reciente y otras cicatriciales próximas
La mayoría de las ANS en la práctica las encontramos en fase de cicatriz o regresión.
Figura 3. Test de las siluetas de Stunkard
Ref: Stunkard, A. J., Sorenson, T., y Schulsinger, F. (1983). Use of the Danish adoption register for the study of obesity and thinness. In S. S. Kety, L. P. Rowland, R. L. Sidman, & S. W. Matthysse (Eds.), Genetics of neurological and psychiatric disorders. (pp. 115-120). New York: RavenPress.
Bibliografía
- Autolesiones en la adolescencia: una conducta emergente. Fleta Z Zaragozano J.Bol Pediatr Arag Rioj Sor, 2017; 47: 37-45.
- Herrera Ramírez R, Ures Villar MBy Juan José Martínez Jambrina JJ. El tratamiento del suicidio en la prensa española: ¿efecto werther o efecto papageno? Rev. Asoc. Esp. Neuropsiq. vol.35 no.125 Madrid ene/mar. 2015.
- Dyson MP, Hartling L, Shulhan J, Chisholm A, Milne A, Sundar P, et al. A systematicreview of social media use to discuss and viewdeliberateself-harmacts. PLoS ONE. 2016 May 1;11(5).
- Vega D, Sintes A, Fernández M, Puntí J, Soler J, Santamarina P et al. Review and update on non-suicidalself-injury: who, how and why? Actas EspPsiquiatr 2018;46(4):146-55.
- Brunner R, Kaess M, Parzer P, Fischer G, Carli V, Hoven CW, et al. Life-time prevalence and psychosocialcorrelates of adolescentdirectself-injuriousbehavior: a comparativestudy of findings in 11 Europeancountries. J ChildPsycholPsychiatry. 2014;55:337–48.
- Zetterqvist M. The DSM-5 diagnosis of nonsuicidalself-injurydisorder: a review of theempirical literatura. ChildAdolescPsychiatryMentHealth (2015) 9:31.
- Gómez Sánchez S, Sevillano Benito I, Geijo Uribe S, Mongil López B, Vaquero Casado M, de Uribe Ladrón de Cegama F. Autolesiones en una Unidad de hospitalizaciónPsiquiátrica infantojuvenil. Psiquiatr Biol. 2018; 25(1):2-6.
- Faura-Garcia J, Calvete Zumalde E eOrue Sola. I. Autolesión no suicida: conceptualización y evaluación clínica en población hispanohablante. Papeles del Psicólogo / PsychologistPapers, 2021 Vol. 42(3), pp. 207-214.
- Moran P, Coffey C, Romaniuk H, Olsson C, Borschmann R, Carlin JB, et al. The natural history of self-harmfromadolescence to youngadulthood: a population-basedcohortstudy. Lancet. 2012;379:236–43.
- Del M, Flores-Soto R, Cancino-Marentes ME, del Rocío M, Varela F. Systematic Review of Self-Injurious Behaviors without Suicidal Intention in Adolescents [Internet]. Vol. 44, Rev Cubana Salud Pública. 2018. Disponible en: http://scielo.sld.cu.
- Nixon MK, Cloutier P, Jansson SM. Nonsuicidalself- harm in youth: a population-basedsurvey. CMAJ. 2008; 178(3):306-12.
- Arego Céspedes C. Revisión y actualización del concepto de autolesiones no suicidas. Trabajo fin de grado. Universidad Católica de Valencia. Mayo 2021. (Disponible en internet. Consultado en línea, septiembre de 2022). https://riucv.ucv.es/bitstream/handle/20.500.12466/1755/REVISION%20Y%20ACTUALIZACION%20DEL%20CONCEPTO%20AUTOLESIONES%20NO%20SUICIDAS.pdf?sequence=1&isAllowed=y.
- Guía de atención al adolescente. SAMFYC. Junta de Andalucía. 2015. (Disponible en internet. Consultado en línea, abril de 2022) https://www.samfyc.es/pdf/GdTAdol/2015009.pdf.
- Ospina Gutierrez ML, Ulloa Rodriguez MF y Ruiz Moreno L. Autolesiones no suicidas en adolescentes: prevención y detección en la atención primaria. Medicina de Familia. SEMERGEN. semerg. Vol. 45. Núm. 8.páginas 546-551
- Autolesiones. Protocolos de la Asociación Española de Pediatría. 2008. (Disponible en internet. Consultado en línea, septiembre de 2022). https://www.aeped.es/sites/default/files/documentos/autolesiones.pdf.