Protocolo aproximación diagnóstica mono/poliartritis
Protocolo aproximación diagnóstica mono/poliartritis
B. Díaz-Delgado Menéndez(1), A. Remesal Camba(2).
(1)Hospital Universitario Severo Ochoa. Madrid. (2)Hospital Universitario La Paz. Madrid
Fecha de recepción: 03-01-2024
Fecha de publicación: 31 de marzo 2024
Adolescere 2024; XII (1): 79-87
Resumen
|
La cojera y otros síntomas musculoesqueléticos son una causa frecuente de consulta en Pediatría, a veces como consecuencia de una artritis. Se entiende por artritis o sinovitis a la tumefacción articular (presencia de derrame sinovial) o la combinación de dolor y limitación de la movilidad articular, excluyendo alteraciones mecánicas(1). Es importante diferenciar clínicamente la artritis de las artralgias, donde solo hay dolor articular sin inflamación ni limitación, así como de la limitación articular no dolorosa, que puede ser de origen constitucional, traumático o relacionada con trastornos del desarrollo sin presentar inflamación(2). Las artritis cuando aparecen en la artritis idiopática juvenil se clasifican en oligoartritis (afectando hasta 4 articulaciones) y poliartritis (afectando 5 articulaciones o más). La monoartritis (afectación de una articulación) es, por tanto, considerada una forma de oligoartritis. La presencia de artritis en pacientes en edad pediátrica puede deberse a múltiples etiologías, incluyendo: infecciosa, postinfecciosa, reumatológica, traumática e incluso tumoral(3). Las características clínicas y la exploración física, combinadas con las pruebas de laboratorio, microbiológicas y de imagen, son fundamentales para establecer el diagnóstico correcto. Palabras clave: Monoartritis; Poliartritis; Artritis idiopática juvenil; Artritis séptica; Sinovitis transitoria de cadera. |
Abstract
|
Limping and other musculoskeletal symptoms are common complaints in paediatric prac-tice, and in some cases are caused by arthritis. Arthritis or synovitis is understood as joint swelling (presence of synovial effusion), and/or limited range of motion accompanied by pain, which is not due to primary mechanical disorders. It is important to clinically differentiate arthritis from arthralgias, where there is only joint pain without inflammation or limitation, as well as from non-painful joint limitation, which may be of constitutional, traumatic or related to developmental disorders without inflammation(2). When arthritis is part of juvenile idiopathic arthritis, it can be classified into oligoarthritis (affecting up to 4 joints) and polyarthritis (affecting 5 or more joints). Monoarthritis (involvement of one joint) is therefore considered a form of oligoarthritis. The differential diagnosis of arthritis is broad and mainly includes infectious, inflammatory, orthopaedic and malignant aetiologies(3). The findings of the history taking and physical examination can help select additional diagnostic tests to achieve an accurate diagnosis and guide clinical decision-making. Key words: Monoarthritis; Polyarthritis; Juvenile idiopathic arthritis; Septic arthritis; Transient hip synovitis. |
Introducción
La artritis se define como tumefacción articular (presencia de derrame sinovial) o la combinación de dolor y limitación a la movilidad articular, no producida por alteraciones mecánicas
La artritis en el paciente pediátrico constituye un motivo de consulta que precisa un abordaje temprano para detectar aquellas causas en las que es necesaria una intervención urgente.
El diagnóstico diferencial es amplio e incluye etiologías infecciosa, inflamatoria, traumatológica y tumoral(3), siendo la anamnesis y la exploración física las principales herramientas para orientar las exploraciones complementarias adecuadas.
Se entiende por artritis o sinovitis a la tumefacción articular y/o al menos dos de los siguientes: limitación de la movilidad, dolor y calor. Las artritis cuando aparecen en la artritis idiopática juvenil se clasifican en oligoartritis (afectando hasta 4 articulaciones) y poliartritis (afectando 5 articulaciones o más). La monoartritis (afectación de una articulación) es, por tanto, considerada una forma de oligoartritis(1). No debe confundirse con las artralgias en las cuales existe dolor articular, pero sin asociar tumefacción ni limitación articular.
Anamnesis
El abordaje diagnóstico inicial de la artritis debe incluir, además de una adecuada anamnesis y exploración física, la realización de analítica de sangre (hemograma, bioquímica con PCR y VSG) y si es accesible, una ecografía articular para confirmar la presencia de líquido sinovial
Ante un paciente con artritis, debemos profundizar en los siguientes aspectos(1,2):
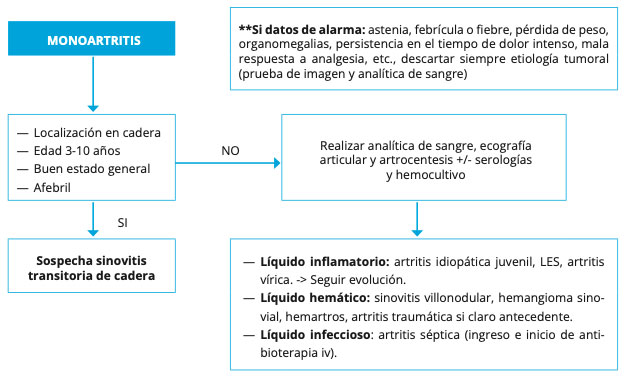
Ante una monoartritis aguda en paciente adolescente, con febrícula o fiebre y/o elevación de reactantes de fase aguda, debe sospecharse una artritis séptica, precisando artrocentesis mediante punción con aguja para estudio citoquímico y microbiológico del líquido sinovial. Las características del líquido orientarán al diagnóstico etiológico aunque no son patognomónicas
Ante sospecha de artritis séptica, deberán recogerse hemocultivo y cultivo de líquido sinovial e iniciar antibioterapia empírica intravenosa u oral individualizando en cada caso
- Cronología. El tiempo de evolución orientará la sospecha diagnóstica según se trate de una artritis aguda o crónica. En artritis de poco tiempo de evolución, en concreto en las monoartritis, debemos descartar la artritis séptica (origen bacteriano). Por el contrario, la persistencia en el tiempo de una artritis, debe hacernos pensar en patología crónica y debe ser valorada por un reumatólogo.
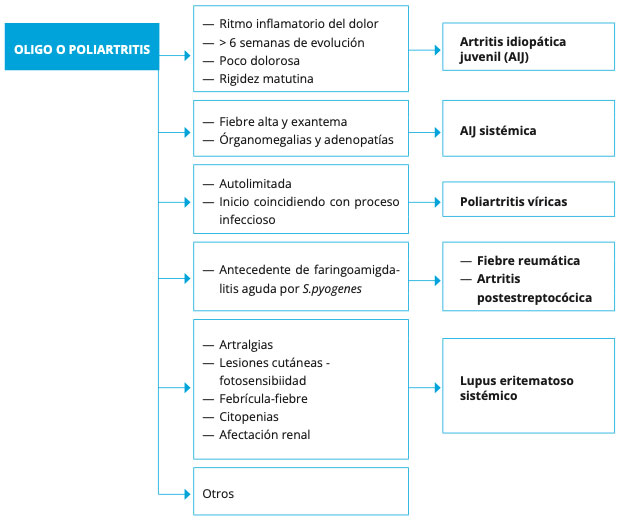
- Ritmo e intensidad del dolor. Las artritis de origen infeccioso (viral o bacteriano) suelen ser más dolorosas. En las artritis inflamatorias crónicas, el dolor puede no ser tan evidente, pero destaca la rigidez matutina, un síntoma cardinal. Por otro lado, las artritis inflamatorias empeoran tras el reposo y mejoran con la actividad (ritmo inflamatorio del dolor; mientras que el dolor de ritmo mecánico empeora con la actividad física y mejora con el reposo).
Además, habrá que interrogar sobre el impacto de los síntomas en la vida cotidiana: evaluar cómo la artritis afecta las actividades habituales del paciente, si provoca cojera, si ha tenido que dejar de ir al colegio o al instituto y si ha dejado de hacer actividades que hacía habitualmente.
- Síntomas asociados. Se debe interrogar sobre los síntomas o signos asociados y sobre eventos previos.
- Fiebre: su presencia, especialmente en monoartritis, y la asociación con antecedentes de heridas penetrantes y otras infecciones contiguas (como una celulitis), puede indicar la posibilidad de artritis séptica. Habrá que interrogar además sobre conductas sexuales de riesgo que pudieran orientar a etiología infecciosa.
- Infecciones previas:
- Las gastroenteritis enteroinvasivas y las infecciones genitourinarias pueden preceder a las artritis reactivas.
- Antecedente de faringoamigdalitis estreptocócica: suele ser un precursor común antes de la aparición de la artritis postestreptocócica y de la fiebre reumática (excepcional en nuestro tiempo dado el diagnóstico y tratamiento temprano de las infecciones por estreptococo).
- Antecedente de cuadro de infección respiratoria de vías altas: tiene importancia en el desarrollo de la sinovitis transitoria de cadera (STC), no obstante, es excepcional en población adolescente y no debemos pensar en ella como primera posibilidad por encima de los 10 años de edad.
- Síntomas sistémicos. La presencia de febrícula, astenia, pérdida de peso o irritabilidad puede sugerir la existencia de un proceso tumoral subyacente.
- Fiebre alta persistente y exantema. En pacientes con artritis y estos síntomas, es importante considerar la artritis idiopática juvenil (AIJ) de inicio sistémico.
- Entesitis: la asociación con entesitis, así como la coexistencia con otras enfermedades, como psoriasis o uveítis anterior aguda sintomática, también se ha observado en distintas categorías de AIJ.
- Antecedente traumático: la artritis traumática es poco común en niños por debajo de los 10 años, pero sí es posible en traumatismos de alto impacto en población adolescente, aunque siempre es preciso descartar otras causas pues no justifica necesariamente la aparición de artritis. En ocasiones el traumatismo en forma de caída no es causa sino consecuencia de la artritis.
- El patrón de inicio en las poliartritis puede manifestarse de diversas maneras:
- Inicio simultáneo: implica la afectación de múltiples articulaciones al mismo tiempo, lo que puede ser indicativo de artritis de origen viral.
- Inicio aditivo: en este caso, se caracteriza por la progresiva adición de articulaciones inflamadas a las ya afectadas, como se observa en la AIJ.
- Inicio migratorio: se refiere a la artritis que “salta” de unas articulaciones a otras en un patrón cambiante, como se presenta en la fiebre reumática.
- Antecedentes familiares. Investigar si existen antecedentes de enfermedades autoinmunes o autoinflamatorias en familiares cercanos, haciendo hincapié en la presencia de psoriasis, enfermedad inflamatoria intestinal o espondiloartropatías en la familia.
Exploración física
a) Exploración general
La AIJ es la enfermedad reumática más frecuente en la edad pediátrica. Para realizar el diagnóstico se requiere la presencia de artritis en un paciente menor de 16 años, durante un periodo de tiempo de al menos 6 semanas habiéndose descartado otras enfermedades
Es necesario realizar un examen físico completo, el cual, junto a la anamnesis, orientará al diagnóstico etiológico. Entre los datos relevantes que podemos encontrar se encuentran:
- Alteraciones cutáneas. Son frecuentes las manifestaciones dermatológicas en distintas enfermedades reumáticas. La AIJ sistémica suele asociarse a un exantema específico, la presencia de psoriasis puede determinar el diagnóstico de artritis psoriásica, y la urticaria provoca tumefacción periarticular que puede interpretarse erróneamente como artritis. Por otro lado, los hematomas en localizaciones inusuales pueden obedecer a un trastorno de coagulación, produciendo hemartros.
En todo paciente con artritis dolorosa, debe investigarse la presencia de heridas cutáneas o dermatitis activa, que puedan haber servido de puerta de entrada de gérmenes al torrente sanguíneo.
- Visceromegalias y adenopatías. La palpación abdominal siempre debe realizarse, siendo relativamente frecuente el hallazgo de hepato y/o esplenomegalia en algunas artritis víricas, enfermedades autoinflamatorias, síndrome de activación macrofágica (complicación de la AIJ sistémica) y en procesos linfoproliferativos, entidades todas ellas que pueden presentarse con artritis.
- Auscultación cardiopulmonar que sugiera infección intercurrente o estado hiperdinámico (presente en diferentes enfermedades inflamatorias).
- Otros signos de enfermedad sistémica. La debilidad muscular se puede asociar a miopatías inflamatorias, mientras que las aftas orales, el exantema malar o las placas de alopecia a un lupus eritematoso sistémico.
b) Exploración del sistema músculo-esquelético(4)
- La actitud espontánea que adopta el paciente es importante: con frecuencia muestra una postura antiálgica protegiendo las zonas dolorosas.
- Debemos examinar sistemáticamente todas las articulaciones dejando las dolorosas para el final.
- A la exploración, la artritis va a presentarse como tumefacción articular o limitación dolorosa al rango articular. En articulaciones profundas, como la cadera, no vamos a observar tumefacción y la sospecha de artritis se objetiva con la limitación del rango de movilidad, sobre todo las rotaciones externa e interna y la abducción. Hasta un 30 % de los pacientes con artritis de cadera refiere el dolor en región anterior de muslo o rodilla ipsilateral (dolor irradiado), por lo que es fundamental realizar una exploración completa, independientemente de la presencia de dolor en otras localizaciones. Por este motivo, se debe explorar siempre todo el eje de carga (cadera-rodilla-tobillo-pie) comparándolo con el contralateral, no doloroso, que servirá como referencia.
- Resulta útil comparar la articulación afectada con la contralateral sana para detectar diferencias sutiles de temperatura, color, tamaño o movilidad.
- Debe observarse la piel suprayacente en búsqueda de signos inflamatorios. La asociación de eritema con tumefacción articular suele corresponder a inflamación subcutánea periarticular (falsa artritis), como en el caso de celulitis o urticaria. El hallazgo de posibles puertas de entrada (picaduras, heridas) orienta, como se ha indicado previamente, a la etiología séptica de la artritis.
- Existen ciertos signos que indican la cronicidad de una artritis: la dismetría (mayor crecimiento de la extremidad afecta como consecuencia de la mayor vascularización secundaria a la inflamación), la hipotrofia de grupos musculares respecto a la extremidad contralateral sana y las deformidades (valgo, varo) son los más habituales.
- Siempre debe explorarse la marcha, y ciertas maniobras (salto, cuclillas, andar de puntillas o talones) ayudan a localizar la región afectada cuando ésta no es evidente.
- El pGALS (pediatricGait, Arms, Legs, Spine) es una herramienta sencilla que permite explorar de forma completa y en pocos minutos el sistema músculo-esquelético del niño.
En articulaciones profundas como la cadera, no vamos a observar tumefacción y la sospecha de artritis se hará por la limitación de la movilidad, sobre todo rotación interna, externa y abducción
Ciertos signos indican cronicidad de una artritis como la dismetría, la hipotrofia de grupos musculares y la deformidad
Exploraciones complementarias
Las pruebas que se deben solicitar ante un niño con inflamación articular dependen de la sospecha diagnóstica a la que se haya llegado después de realizar una anamnesis dirigida y una exploración física detallada. No existe como tal una batería de pruebas que sea aplicable a todos los casos(1).
A continuación se enumeran las exploraciones que suelen formar parte del estudio de la mayoría de los pacientes con artritis, y se detalla el interés de otras pruebas en determinadas situaciones. Es importante conocer que el diagnóstico de AIJ, enfermedad reumática más frecuente en el niño, se alcanza mediante exclusión de otras etiologías.
Si bien toda artritis en el niño precisa realizar análisis de sangre y frecuentemente de líquido articular, la STC es la excepción que confirma la regla, siendo suficiente un estudio de imagen para diferenciarla de otros procesos ortopédicos y siendo ésta excepcional en la adolescencia.
a) Laboratorio
- La realización de una analítica de sangre se recomienda en todo paciente con artritis, ya sea oligoarticular o poliarticular, excepto en casos de existir una alta sospecha de STC. El abordaje diagnóstico de la artritis en edad pediátrica debe incluir hemograma, bioquímica que incluya función hepática y renal y determinación de velocidad de sedimentación globular (VSG) y Proteína C Reactiva (PCR) como reactantes de fase aguda. Además, en función de la clínica asociada, debe solicitarse un frotis de sangre periférica y una LDH para descartar procesos linfoproliferativos.
- El estudio de parámetros inmunológicos sólo debe considerarse ante sospecha de artritis inflamatoria crónica, e incluye los anticuerpos antinucleares (ANA), el HLA B27 y el factor reumatoide (FR). Todos ellos pueden estar presentes en niños sanos, sin ser por tanto específicos de enfermedad reumática, no obstante, intervienen en la clasificación de la AIJ en sus diferentes categorías.
- Análisis del líquido sinovial: el análisis citoquímico del líquido articular también ofrece información sobre la posible etiología de la artritis. Se recomienda la realización de artrocentesis en todo paciente con monoartritis dolorosa de inicio reciente (excepto en pacientes mayores de 3 años con sospecha de STC), oligoartritis con fiebre y afectación importante del estado general, así como en artritis (oligoarticulares o poliarticulares) de curso crónico. Las características del líquido articular según etiología se recogen en la Tabla I.
El análisis citoquímico del líquido articular ofrece información sobre la etiología de la artritis
b) Microbiología
- Anticuerpos antiestreptolisina (ASLO). Indican únicamente infección reciente por Streptococcus pyogenes, pero en ausencia de sospecha de fiebre reumática su valor diagnóstico es escaso y hay que interpretarlo con cautela.
- Las serologías de virus más frecuentes, a menudo son útiles en el diagnóstico de la artritis vírica.
- Cultivos de sangre y líquido sinovial: necesarios ante sospecha de artritis séptica, deben sembrarse en los medios habituales y en los específicos para gérmenes de crecimiento lento (micobacterias). Las técnicas de amplificación genómica son de especial utilidad, si están disponibles, para el aislamiento microbiológico en las artritis sépticas.
- Otras pruebas: en el estudio de artritis post-infecciosas o reactivas es útil la búsqueda de
S. pyogenes en frotis faríngeo (artritis postestreptocócica), el coprocultivo o cultivo de exudado genito-urinario (artritis reactivas). - El Mantoux, o las técnicas IGRA (interferón gamma reléase assays) juegan su papel en el diagnóstico de ciertas artritis persistentes.
c) Pruebas de imagen
- Radiografía convencional. No aporta mucha información en el estudio de las artritis, donde habitualmente es normal. Se debe realizar cuando se sospecha una etiología traumática y puede ser útil en el estudio de patología sistémica con artritis asociada (radiografía de tórax para valorar serositis o adenopatías mediastínicas). Por otro lado, también tiene interés en el estudio de las artritis crónicas puesto que la actividad inflamatoria persistente produce con el tiempo disminución del espacio articular, erosiones y alteración en el crecimiento óseo.
- Ecografía. Se trata de una exploración inocua, barata y accesible que está cobrando cada vez más protagonismo en la práctica diaria del reumatólogo infantil. Ha demostrado tener más sensibilidad que la exploración física en la detección de artritis, por lo que se recomienda su realización como primera aproximación en todo paciente con sospecha de artritis.
- Resonancia magnética. Se trata de una exploración eficaz en el estudio de artritis, principalmente en aquellos casos con evolución desfavorable. Se recomienda su realización en: monoartritis crónica, posible etiología infecciosa, tumoral o traumática, o en aquellos pacientes con evolución tórpida a pesar del tratamiento dirigido según sospecha diagnóstica inicial. Frente a la ecografía, tiene las desventajas de ser más cara, menos accesible y precisar de sedación en los niños de menor edad.
- RELACIONADAS CON LA INFECCIÓN:
- Artritis séptica(6,7,8): es la inflamación articular debida a una infección bacteriana, siendo los miembros inferiores la localización más frecuente. Aunque a nivel global, el S. aureus es el principal agente causal de infecciones osteoarticulares en todas las edades, en los últimos años se ha identificado a Kingella kingae como el agente etiológico principal en pacientes con edad comprendida entre 6 meses y 4 años. También habrá que considerar Neisseria gonorrhoeae en adolescentes activos sexualmente.
Es necesaria la sospecha precoz de esta entidad para realizar artrocentesis de forma temprana: diagnóstica (análisis citoquímico y microbiológico de líquido sinovial) y terapéutica (irrigación con suero salino del contenido purulento) y debe iniciarse antibioterapia intravenosa empírica precozmente ante la sospecha de la misma.
- INFLAMATORIAS:
- Sinovitis transitoria de cadera: edad típica de 3 a 10 años. Muy rara en adolescentes.
- Artritis idiopática juvenil (AIJ)(5): artritis de curso persistente de más de 6 semanas de evolución, en niños menores de 16 años, en los cuales se han descartado de manera razonable otras posibles etiologías. Es común a todas las formas clínicas la presencia de rigidez matutina, mientras que el dolor articular no es tan intenso como en otros tipos de artritis (séptica, vírica).
Se detalla más esta entidad en el tema correspondiente del número actual de la revista.
- RELACIONADAS CON LA INFECCIÓN:
- Artritis vírica: causa más frecuente de poliartritis en el niño. Poliartritis dolorosa de instauración brusca, acompañada de síntomas correspondientes a infección vírica y analítica acorde. Su curso es autolimitado y en el diagnóstico es útil la realización de serologías: parvovirus B19, CMV, VEB, VHS, VHB.
- Artritis reactiva: Se produce tras una infección entérica por Shigella, Salmonella o Campylobacter, o en adolescentes sexualmente activos tras infección genitourinaria por Chlamydia trachomatis, Neisseria gonorrhoeae o Ureaplasma urealyticum. El germen causante no se sitúa dentro de la articulación, sino que produce su inflamación a distancia, de forma reactiva, y por mecanismos etiopatogénicos no bien esclarecidos, aunque es conocida la asociación con el HLA-B27.
- Fiebre reumática: Es una enfermedad inflamatoria que puede afectar a varios órganos o sistemas, desencadenada por la respuesta autoinmune exagerada que algunos individuos susceptibles presentan entre 2 y 3 semanas después de una infección por S. pyogenes.
- Artritis reactiva postestreptocócica(9): artritis de una o más articulaciones asociada a infección reciente por estreptococo del grupo A en un paciente que no cumple criterios de fiebre reumática. Aparece en los primeros 10 días tras la infección, no suele ser migratoria sino persistente o recurrente, y la respuesta a AINEs es pobre.
- Enfermedad inflamatoria intestinal: la artritis es la manifestación extradigestiva más frecuente en la enfermedad de Crohn y la colitis ulcerosa.
- TRAUMÁTICAS:
No son frecuentes en edad pediátrica
(< 8-10 años).Para el diagnóstico son claves el análisis del líquido articular y la RMN.
- TUMORALES:
Benignas
- Sinovitis villonodular pigmentaria: cursa con artritis recidivante (más frecuente de rodilla).
- Hemangioma sinovial: raro en niños. Puede presentarse como hemartros recidivante.
Malignas
- Sarcoma sinovial: muy infrecuente.
- Tumores óseos: como el osteosarcoma o el sarcoma de Ewing, pueden asociar inflamación local, pudiendo aparecer excepcionalmente artritis en casos de afectación de hueso intraarticular. La presencia de dolor intenso, persistente, de predominio nocturno, así como la evolución tórpida y respuesta insuficiente a analgésicos habituales, deben ponernos en alerta.
- OTROS:
- Hemofilia y otros trastornos de la coagulación: hemartros recidivante. Debut de 3 a 9 años. Muy rara en adolescentes.
- FALSAS ARTRITIS:
- Urticaria. Esta entidad tan frecuente en los niños produce tumefacción subcutánea, a menudo periarticular, que provoca dolor a la movilización de la articulación por lo que puede interpretarse de forma errónea como artritis.
- Celulitis infecciosa. De forma similar a la descrita en el caso de urticaria.
- Púrpura de Schönlein-Henoch. El exantema purpúrico con frecuencia se asocia o viene precedido de inflamación subcutánea que, como en los supuestos anteriores, se confunde con artritis. No obstante, si bien esta vasculitis puede cursar con una verdadera afectación articular, lo hace muy raramente.
Las patologías que cursan con hiperlaxitud articular, los síndromes de amplificación del dolor o ciertas displasias óseas también se pueden confundir con artritis.
- INFLAMATORIAS:
- AIJ oligoarticular (<5 articulaciones) o poliarticular (5 o más articulaciones). La AIJ sistémica, es otro subtipo de AIJ aunque se considera una enfermedad autoinflamatoria. Cursa con inflamación sistémica asociada a la artritis: fiebre alta en picos, exantema evanescente asalmonado y serositis. Existe frecuentemente hepato y/o esplenomegalia, y la artritis puede no estar presente al comienzo del cuadro retrasando el diagnóstico.
- Conectivopatías: lupus eritematoso sistémico [LES], dermatomiositis juvenil [DMJ], …. Suelen cursar como poliartritis y asocian otros síntomas sistémicos característicos.
- Enfermedades autoinflamatorias: enfermedades muy poco frecuentes que cursan con inflamación sistémica que puede ser persistente desde el debut, o recurrente y que se manifiesta a nivel de distintos órganos o sistemas. La artritis puede formar parte del conjunto de síntomas con los que debutan o cursan algunas de estas enfermedades.
- Enfermedad inflamatoria intestinal.
- TUMORALES:
- La leucemia linfoblástica aguda(10) es la que más frecuentemente causa dolor musculoesquelético. Se produce por la infiltración tumoral de la médula ósea a nivel de las metáfisis de huesos largos, y solo en ocasiones existe una verdadera artritis con derrame sinovial. El dolor es característicamente muy intenso desproporcionado para los hallazgos del examen físico, y de localización yuxtarticular.
- Neuroblastoma. Alrededor del 55 % de los pacientes presentan metástasis al diagnóstico. La enfermedad se disemina a los ganglios linfáticos locorregionales o por vía hematógena a huesos y médula ósea. Las metástasis óseas causan dolor, irritabilidad, inflamación y cojera.
- OTRAS:
- Otras enfermedades sistémicas que pueden producir poliartritis son la enfermedad del suero, la anemia de células falciformes, las mucopolisacaridosis, la policondritis recidivante o la camptodactilia.
- Alcobendas Rueda RM, de Inocencio Arocena J. Diagnóstico diferencial de artritis. Pediatr Integral. 2022; XXVI (3):125-131.
- Murias Loza S, Alcobendas Rueda RM, Udaondo Gascón C. Artritis. Diagnóstico diferencial. Protoc diagn ter pediatr. 2020; 2:17-26.
- Haines KA. The approach to the child with joint complaints. Pediatr Clin North Am. 2018; 65: 623-38.
- Remesal A, de Inocencio J. Exploración articular en Pediatría. Disponible en: https://www.aepap.org/sites/default/files/4t2.8_exploracion_articular_en_pediatria.pdf. Consultado el 20 de noviembre de 2021.
- De Inocencio J, Udaondo C. Artritis idiopática juvenil. Criterios de clasificación. Índices de actividad. Protoc diagn ter pediatr. 2020; 2: 27-36
- Saavedra-Lozano J, Falup-Pecurariu O, Faust SN, Girschick H, Hartwig N, Kaplan S, et al. Bone and joint infections. Pediatr Infect Dis J. 2017; 36: 788- 99.
- Alcobendas R, Murias S, Remesal A, Calvo C. The Contemporary Microbiology of Osteoarticular Infections in Young Children. Pediatr Infect Dis J. 2017 Jun;36(6):621.
- Cabello Blanco J, Cuesta Rodríguez M, Manzarbeitia Arroba P, Garlito Díaz H. Infecciones óseas: artritis, osteomielitis, piomiositis, espondilodiscitis. Adolescere. 2023; XI(3):64-72.
- Ahmed S, Padhan P, Misra R, Danda D. Update on Post-Streptococcal Reactive Arthritis: Narrative Review of a Forgotten Disease. Curr Rheumatol Rep. 2021; 23: 19.
- Brix N, Rosthøj S, Glerup M, Hasle H, Herlin T. Identifying acute lymphoblastic leukemia mimicking juvenile idiopathic arthritis in children. PLoS One. 2020; 15: e0237530.
La ecografía se recomienda como primera aproximación en todo paciente con sospecha de artritis
Diagnóstico diferencial de las artritis
Ver Tabla II.
Algoritmos de manejo de monoartritis y poliartritis
Ver Figuras 1 y 2.
Tablas y figuras
Tabla I. Características del líquido articular
|
Líquido Articular |
Normal |
Infeccioso |
Inflamatorio |
Traumático |
|
Color |
Claro |
Turbio |
+/- |
+/- |
|
Leucocitos/mm3 |
<200 |
>50.000 |
2.000-50.000 |
10-25.000 |
|
Neutrófilos (%) |
<25 |
>90 |
50-80 |
10-30 |
|
Glucosa mg/dl |
80-100 |
<20 |
20-50 |
>50 |
|
Coágulo de mucina |
Bueno |
Pobre |
Pobre |
Pobre |
Elaboración propia.
Tabla II. Diagnóstico diferencial de la artritis en pediatría
|
DIAGNÓSTICO DIFERENCIAL DE LAS ARTRITIS |
|
|
MONOARTRITIS |
OLIGO O POLIARTRITIS |
|
|
|
|
MONOARTRITIS |
OLIGO O POLIARTRITIS |
|
|
|
Elaboración propia.
Figura 1: Manejo de la monoartritis
Figura 2: Manejo de la oligoartritis y poliartritis
Bibliografía
No existen conflictos de interés en la realización de este artículo.