La entrevista del adolescente
La entrevista al adolescente
J. Casas Rivero(*), J.L. Iglesias Diz(**)
Pediatra Unidad de Medicina de la Adolescencia. Hospital Universitario La Paz Madrid. (**) Pediatra Acreditado en Medicina de la Adolescencia. Santiago.
Publicado en Adolescere 2015; III (2): 64-68
https://www.adolescere.es/la-entrevista-al-adolescente/.
Deporte y certificado de aptitud deportiva
Deporte y certificado de aptitud deportiva
F. Centeno Malfaz(*) y A I Beltrán Pérez(**)
(*)Unidad de Cardiología Pediátrica. Acreditado en Cardiología Pediátrica por la Sociedad Española de Cardiología Pediátrica y Cardiopatías Congénitas. Jefe de Servicio de Pediatría. Hospital Universitario Río Hortega. Valladolid.(**) Pediatría. Centro de Salud Valladolid Sur (Parque Alameda-Covaresa). Gerencia de AP Valladolid Oeste.
Adolescere 2016; IV (2): 53-60
Resumen
|
La práctica de deporte es casi una constante en nuestros niños y adolescentes. Sin embargo, hasta la publicación de la Guía Clínica de Evaluación Cardiovascular previa a la práctica deportiva en pediatría de la Sociedad Española de Cardiología Pediátrica y Cardiopatías Congénitas y el Consejo Superior de Deportes no había ninguna guía ni protocolo orientado a la población infantil para intentar descartar la presencia de anomalías cardiovasculares que pudieran suponer un riesgo para la práctica del deporte. Palabras clave: Evaluación cardiovascular, Predeportiva, Electrocardiograma, Adolescentes, Aptitud deportiva |
Abstract
|
Practicing sport is widespread among children and adolescents in our society. However, until the publication of the Guía Clínica de Evaluación Cardiovascular previa a la práctica deportiva en pediatría (Pediatric Cardiovascular Evaluation Guide prior to sport practice) edited by the Spanish Society of Pediatric Cardiology and Congenital Cardiopathies in collaboration with the Spanish Sports Council, there was no guideline or protocol aiming to exclude cardiovascular abnormalities that could pose a risk to childhood sport. Key words: Cardiovascular evaluation, Prior to sport, Electrocardiogram, Adolescents, Sport fitness |
Deporte y certificado de aptitud deportiva
En España son muchos los niños y adolescentes que realizan actividades deportivas, en algunas ocasiones federados a través de los equipos de deporte escolar. Pero en muchas otras ocasiones, no existe una licencia federativa necesaria para la práctica de la actividad deportiva. De hecho, el grupo de trabajo “Actividad Física” de la Asociación Española de Pediatría recomienda la realización de actividad física moderada o vigorosa durante un mínimo de 60 minutos diarios 3 veces por semana. En nuestro país, desde junio de 2013, la Ley orgánica 3/2013(1) de protección de la salud del deportista y lucha contra el dopaje en la actividad deportiva establece que la Agencia Española de Protección de la Salud en el Deporte determinará, progresivamente, la obligación de efectuar reconocimientos médicos con carácter previo a la expedición de la correspondiente licencia federativa, en aquellos deportes en que se considere necesario para una mejor prevención de los riesgos para la salud de sus practicantes. Mediante la realización de estos reconocimientos médicos se pretende proteger la salud del deportista con relación a la actividad deportiva, y se tendrán en cuenta las necesidades específicas de los menores de edad en el diseño de los reconocimientos y en la aplicación a cada modalidad deportiva. Esta ley orgánica regulará los reconocimientos predeportivos en el ámbito federado, pero no afectará al deporte no federado que practica una gran cantidad de niños y adolescentes a nivel local, municipal o escolar(2).
Se considera muerte súbita de origen cardíaco, aquella que acontece durante el ejercicio físico o en la hora siguiente tras haber finalizado el mismo
Aunque los casos de muerte súbita de origen cardiaco considera (aquella que acontece durante el ejercicio físico o en la hora siguiente tras haber finalizado el mismo) con mayor trascendencia mediática los casos que ocurren en deportistas de élite, la realidad es que la mayoría de los eventos cardiovasculares se producen durante la práctica de deporte a nivel recreativo(3). En cualquier caso, los eventos cardiovasculares relacionados con la actividad deportiva son afortunadamente muy poco frecuentes en la edad pediátrica. Se ha descrito una incidencia de muerte súbita relacionada con el deporte de 1/43.000- 100.000 menores de 35 años, siendo la gran mayoría (75-98%) por causa cardiovascular(3-4). Lo que es más, la prevalencia de anomalías cardiovasculares que predisponen al joven deportista a episodios de muerte súbita cardíaca se estima en torno al 0,3%(5), y comprenden fundamentalmente las miocardiopatías y anomalías congénitas de arterias coronarias, las canalopatías y síndromes de preexcitación, las valvulopatías, y la disección aórtica, la miocarditis, y la commotio cordis.
Se ha descrito una incidencia de muerte súbita relacionada con el deporte de 1/43.000- 100.000 menores de 35 años, siendo la gran mayoría (75-98%) por causa cardiovascular
Parece razonable establecer un protocolo de cribado predeportivo que permita detectar enfermedades cardiovasculares potencialmente letales(2). En ese sentido, la Sociedad Española de Cardiología Pediátrica y Cardiopatías Congénitas (SECPyCC) y el Consejo Superior de Deportes han elaborado una «Guía Clínica de Evaluación Cardiovascular previa a la práctica deportiva en pediatría», publicada en febrero de 2015, con el aval de varias sociedades científicas. Esta guía, que incluye anamnesis, exploración física y electrocardiograma como herramienta fundamental, se encuentra disponible online de forma libre en las páginas web de la SECPCC (http://ow.ly/JhbH9) y del Ministerio de Educación, Cultura y Deporte (https://sede.educacion.gob.es/publiventa/detalle.action?cod=20251).
La necesidad o no de realizar un electrocardiograma (ECG) es la diferencia más importante entre los distintos protocolos establecidos. La American Heart Association (AHA) y el American College of Cardiology (ACC) mantienen que la realización del electrocardiograma no está indicada al considerar que no hay suficiente evidencia que demuestre su beneficio(6). Sin embargo, otros autores defienden que el electrocardiograma es la estrategia más efectiva, al ser 5 veces más sensible que la anamnesis y 10 veces más sensible que la exploración física, con una tasa de falsos positivos inferior a la de la anamnesis y la exploración física(5). En Europa suele recomendarse la realización del electrocardiograma de 12 derivaciones, siguiendo las recomendaciones de lectura de la Sociedad Europea de Cardiología(7).
Otro de los problemas que se plantea versa sobre quién debe realizar estos reconocimientos. En EEUU estos reconocimientos pueden ser realizados por personal no médico. En Europa la tendencia general es que sean realizados por personal facultativo con formación específica en esta área. La Guía Clínica de Evaluación Cardiovascular previa a la práctica deportiva en pediatría de la SECPyCC no especifica estos términos, pero parece razonable que el reconocimiento predeportivo del niño y adolescente sanos lo realicen los médicos de atención primaria, a los que se hace necesario facilitar el acceso a la formación necesaria para la correcta interpretación del electrocardiograma.
La Guía Clínica de Evaluación Cardiovascular previa a la práctica deportiva en pediatría se basa en 3 aspectos fundamentales: anamnesis, exploración física, electrocardiograma, y la recomendación general es repetir la evaluación cada 2 años, siempre que los resultados sugieran la ausencia de patología cardiovascular
Esta Guía Clínica de Evaluación Cardiovascular previa a la práctica deportiva en pediatría se basa en 3 aspectos fundamentales: anamnesis, exploración física y electrocardiograma, y la recomendación general es repetir la evaluación cada 2 años, siempre que los resultados sugieran la ausencia de patología cardiovascular. También debemos recordar la clasificación de los deportes en función de su carga estática o dinámica (tabla 1)(8), que condicionará un mayor o menor riesgo en función de la lesión cardiaca.
Anamnesis
Antecedentes personales
1. El primer antecedente del niño que buscaremos es la presencia en algún momento de un soplo cardiaco. La presencia de un soplo inocente permitirá la realización de cualquier deporte sin limitaciones. En el caso de que el soplo sea secundario a situaciones patológicas, la actitud dependerá de la patología concreta. Repasaremos las más frecuentes.
El primer antecedente del niño que buscaremos es la presencia en algún momento de un soplo cardiaco
— Cortocircuitos simples no intervenidos (sin hipertensión pulmonar, arritmias, ni disfunción ventricular) no contraindican la realización de ejercicio físico, a excepción de la práctica de buceo en el caso de defectos interauriculares (comunicación interauricular o foramen oval permeable). Una vez cerrados mediante intervención o cateterismo, podrá realizarse deporte sin restricción cuando la herida quirúrgica o el acceso vascular estén curados, evitando los deportes de contacto durante los primeros 6 meses tras el cierre percutáneo.
— La aorta bicúspide es una patología muy variable. Cuando la válvula es normofuncionante, no hay coartación de aorta, y la dilatación de aorta ascendente es leve, están permitidos todos los deportes, aunque no se recomiendan los de alta carga estática por aumentar dilatación y rigidez de aorta. Si ya hay disfunción valvular, ésta condicionará la práctica del deporte. En el caso de aneurisma de aorta ascendente moderado y estable, sólo se permitirán los deportes IA y IB sin contacto (Ver Tabla I).
— En los casos de coartación de aorta nativa o residual sin hipertensión arterial, con gradiente <20 mmHg, sin isquemia ni aneurisma, y con prueba de esfuerzo con respuesta hipertensiva inferior a 3 desviaciones estándar, se permitirán los deportes IA y IB, IIA y IIB, evitando los deportes de contacto el primer año tras la reparación. Cuando haya aneurisma de aorta sólo se permitirán los deportes IA y IB sin contacto.
2. También buscaremos el antecedente de hipertensión arterial, considerando como reseñable aquella que ha precisado tratamiento o que ha indicado la realización de exploraciones complementarias. Consideraremos hipertensión las cifras superiores al percentil 95, y estado prehipertensivo las cifras entre el percentil 90 y el 95, o cifras superiores a 120/80 en adolescentes. En los casos de hipertensión arterial tendremos especial precaución en los deportes de alta carga estática.
Consideraremos hipertensión las cifras superiores al percentil 95, y estado prehipertensivo las cifras entre el percentil 90 y el 95, o cifras superiores a 120/80 en adolescentes
3. Investigaremos la toma de alguna medicación de forma prolongada en la actualidad o en los dos últimos años.
4. Debemos preguntar acerca de la existencia de crisis convulsivas no aclaradas (no incluir las crisis convulsivas aclaradas), en las que habría que descartar eventos arrítmicos potencialmente letales. Antes de permitir la realización de deportes, habría que realizar electrocardiograma, ecocardiografía y holter de ECG, valorando individualmente la necesidad de ergometría o de cardiorresonancia.
Antes de permitir la realización de deportes, habría que realizar electrocardiograma, ecocardiografía y holter de ECG, valorando individualmente la necesidad de ergometría o de cardiorresonancia
5. Por último, preguntaremos acerca de la existencia de otras enfermedades que el niño o su familia perciban como un peligro potencial. La decisión a tomar en estos casos será individual.
Antecedentes familiares
Preguntaremos si algún familiar cercano (padres o hermanos) han nacido con algún problema cardiaco o han padecido problemas de corazón antes de los 50 años.
Investigaremos acerca de los antecedentes de miocardiopatías, arritmias que hayan precisado tratamiento, o antecedentes de muerte súbita en familiares menores de 50 años.
Por último, cada vez se da más importancia a los antecedentes familiares de síndrome de Marfan, que obligan a la búsqueda minuciosa de estigmas en el niño o adolescente.
Síntomas del niño
Lo primero que preguntaremos es si el chico o chica se ha quejado alguna vez de dolor en el pecho en relación con esfuerzos. Nos debe preocupar el dolor opresivo, acompañado de sintomatología vegetativa y que interfiere inequívocamente con la actividad que se está realizando, que se produce durante o después de la realización de ejercicio físico. En el campo de la pediatría la isquemia se relaciona fundamentalmente con el origen anómalo de la coronaria izquierda y la enfermedad de Kawasaski con afectación coronaria.
En el campo de la pediatría la isquemia se relaciona fundamentalmente con el origen anómalo de la coronaria izquierda y la enfermedad de Kawasaski con afectación coronaria
La presencia de síncope o presíncope no es infrecuente. Los datos que nos sugieren el origen vasovagal del síncope son los siguientes: es desencadenado por ortostatismo, angustia emocional, miedo, dolor o fobia a la sangre. Suele ir precedido de síntomas de disminución de flujo cerebral (visión borrosa, debilidad) y de activación automática (sudoración, palidez, náuseas), se acompaña de una pérdida de conciencia breve, y la recuperación es inmediata en posición de decúbito. Por el contrario, cuando es desencadenado por ejercicio o situaciones de estrés intenso, no hay pródromos, la pérdida de conciencia es prolongada, o nos encontramos clínica neurológica asociada que sugiera isquemia cerebral prolongada, debemos realizar otras pruebas complementarias.
La sensación de corazón muy rápido, palpitaciones o latidos irregulares nos hará completar el estudio cuando se acompañen de síncope, taquicardia intensa, dolor precordial, sudoración, náuseas, o disnea.
También preguntaremos si el paciente se fatiga habitualmente antes que el resto de sus compañeros al practicar deporte, siendo esta incapacidad de desarrollar la actividad física que realizan sus compañeros la que nos llevará a indicar la realización de otras pruebas complementarias, como la ecocardiografía, la ergometría o el holter-ECG.
Exploración física
El segundo de los pilares de este protocolo de evaluación cardiovascular predeportiva es la exploración física, que debe incluir la antropometría con peso, talla e índice de masa corporal. La medición del pliegue tricipital y del perímetro braquial nos ayudará a diferenciar el aumento de peso debido al aumento de la masa muscular.
La tensión arterial debe formar parte de la exploración rutinaria. Es fundamental realizar una adecuada técnica de medición, y un esfigmomanómetro adecuado. Debemos referenciar los valores de tensión arterial a las tablas de valores de tensión arterial de la Task Force for Blood Pressure in Children(9) (http://www.nhlbi.nih.gov/health/prof/heart/hbp/hbp_ped.pdf).
También realizaremos una correcta auscultación pulmonar y palparemos los pulsos periféricos. Prestaremos especial atención a la presencia de deformidades torácicas como el pectus excavatum o el pectus carinatum.
La búsqueda de estigmas de síndrome de Marfan va adquiriendo cada vez más protagonismo en la evaluación cardiovascular del adolescente. Hasta el 25% de los pacientes afectos de Marfan presenta afectación cardiovascular durante la infancia, sobre todo con dilatación de la raíz aórtica
La búsqueda de estigmas de síndrome de Marfan va adquiriendo cada vez más protagonismo en la evaluación cardiovascular del adolescente. Hasta el 25% de los pacientes afectos de Marfan presenta afectación cardiovascular durante la infancia, sobre todo con dilatación de la raíz aórtica, que actualmente se considera criterio mayor y que conlleva riesgo de disección aórtica, pero también con otras alteraciones como el prolapso mitral o la presencia de arritmias y alteraciones electrocardiográficas. Los hallazgos fundamentales para el diagnóstico son la dilatación aórtica (diámetro aórtico en senos de Valsalva por encima de 2 desviaciones estándar o disección, la ectopia lentis, y la presencia de la mutación FBN1).
Hay múltiples hallazgos físicos que pueden formar parte del síndrome de Marfan, como las deformidades torácicas o del retropié, la relación segmento superior/inferior reducida o la relación envergadura de brazos/estatura aumentada. El signo de la muñeca, en el que la punta del pulgar cubre enteramente las uñas de los cuatro dedos cuando envuelve la muñeca contralateral, y el signo del pulgar, en el que la falange distal del pulgar se extiende al borde cubital de la palma, con o sin ayuda del paciente o examinador para lograr la máxima abducción, son los hallazgos con mayor puntuación en los Scores.
Electrocardiograma
Es importante disponer de una sistemática para la lectura del electrocardiograma. Si bien la Sociedad Europea de Cardiología dispone de unas recomendaciones para la interpretación del ECG en el atleta(7), consideramos más adecuadas en nuestro entorno las directrices para la lectura sistemática del electrocardiograma pediátrico de Javier Pérez-Lescure(10).
Comentaremos brevemente la actitud a tomar ante la presencia de las alteraciones electrocardiográficas más frecuentes.
— Los pacientes asintomáticos con bradicardia sinusal sin signos de disfunción sinusal (bradicardia sinusal profunda <40 lpm en adolescentes y <50-60 lpm en niños, incompetencia cronotrópica, o pausas sinusales prolongadas superiores a 3 segundos en vigilia) podrán realizar deporte sin problemas. Son criterios de benignidad la ausencia de presíncope o síncope, el hecho de que la frecuencia cardíaca se normaliza durante el ejercicio, y la bradicardia que se revierte mediante la disminución o el cese del entrenamiento.
— En pacientes asintomáticos con bloqueo AV de primer grado sin patologia cardíaca no estableceremos ninguna restricción a la práctica deportiva. Precisarán una evaluación más detallada la presencia de un intervalo PR demasiado largo (síndrome del marcapasos), la ausencia de acortamiento con el ejercicio físico, o la presencia de complejo QRS ancho asociado.
— En los casos de bloqueo AV de segundo grado Möbitz I se permitirán todos los deportes. En los casos de bloqueo AV de segundo grado Möbitz II será necesario realizar una valoración más completa que incluya holter-ECG y ergometría, pero también se permitirá la práctica deportiva sin restricciones en ausencia de patología cardiaca cuando los pacientes estén asintomáticos, no haya pausas prolongadas y el bloqueo desaparezca con el ejercicio.
— Los bloqueos completos de rama izquierda o de rama derecha también precisan una evaluación completa, que puede llegar incluso al estudio electrofisiológico en el bloqueo completo de rama izquierda. En pacientes asintomáticos, sin arritmias ventriculares ni disfunción ventricular, y sin que aparezca bloqueo AV durante la realización de ejercicio no se restringirá la práctica de deporte.
— La presencia de extrasístoles es frecuente en niños y adolescentes. En pacientes asintomáticos, sin patología cardíaca y sin disfunción ventricular ni dilatación de cavidades podrá practicarse deporte sin restricciones cuando el origen sea supraventricular y cuando el origen sea ventricular pero las extrasístoles sean monomórficas y desaparezcan con el ejercicio. En los casos de extrasístoles ventriculares que aumentan con ejercicio, o cuando son sintomáticos, o en pacientes con cardiopatía asociada es necesaria una valoración en una unidad especializada en arritmias pediátricas(11-12).
— Los pacientes con preexcitación tipo Wolf-Parkinson-White precisan evaluación completa con ergometría y holter-ecg, e incluso estudio electrofisiológico. Cuando la preexcitación desaparece durante la ergometría en ausencia de taquiarritmias patológicas en el Holter ECG durante la práctica deportiva permitiremos todos los deportes (salvo los de riesgo vital en caso de síncope). Si no cumple estos criterios es necesaria una valoración en una unidad especializada en arritmias pediátricas, valorando la ablación por el riesgo de arritmias desencadenadas por la estimulación adrenérgica. Se permitirán todos los deportes a los 3 meses de la ablación sin recurrencias.
— En el caso de cardiopatías familiares, que incluyen las miocardiopatías y las canalopatías como el síndrome de QT largo, precisan evaluación especializada, pero en la mayoría de los casos no permitiremos la práctica de deporte de competición(13).
Para la práctica del deporte hay que tener en cuenta muchas otras consideraciones además de la evaluación predeportiva, como el entrenamiento previo, la alimentación o las condiciones meteorológicas
Por último, merece la pena recordar que para la práctica del deporte hay que tener en cuenta muchas otras consideraciones además de la evaluación predeportiva, como el entrenamiento previo, la alimentación o las condiciones meteorológicas(14).
Tablas y figuras
Tabla I.
Clasificación de los deportes
|
A. Dinámico bajo |
B. Dinámico moderado |
C. Dinámico alto |
|
|
I. Estático bajo |
Billar Bolos Golf Petanca Tiro olímpico |
Béisbol Softbol Pelota Tenis dobles Tenis de mesa Vóleibol |
Atletismo fondo Atletismo marcha Bádminton Esquí de fondo clásico (a)(b) Fútbol (a) Hockey hierba (a) Orientación (b) Squash (a) Tenis |
|
II. Estático moderado |
Automovilismo (a)(b) Buceo (b) Hípica (a)(b) Motociclismo (a)(b) Tiro con arco |
Atletismo saltos Atletismo velocidad Esgrima Fútbol americano (a) Gimnasia rítmica Natación sincronizada (b) Patinaje artístico (a) Rugby (a) Snowboard (a)(b) Surf (a)(b) |
Atletismo medio fondo Baloncesto Balonmano Esquí de fondo skating Hockey hielo Natación (b) |
|
III. Estático alto |
Atletismo lanzamientos Artes marciales (a) Escalada (a)(b) Esquí acuático (a)(b) Halterofilia Gimnasia artística (a)(b) Saltos de esquí (a)(b) Vela Windsurf (a)(b) |
Culturismo Esquí alpino (a)(b) Lucha (a) |
Atletismo pruebas Boxeo (a)(b) Ciclismo (a)(b) Esquí de travesía (a)(b) Patinaje velocidad (a)(b) Piragüismo Remo Waterpolo (b) |
(a): deporte de contacto o con peligro de colisión corporal
(b): deporte de riesgo vital en caso de síncope
Tabla 1: clasificación de los deportes en función de su carga estática o dinámica, lo que puede condicionar la contraindicación de su práctica en determinadas circunstancias.
Mitchell JH et al(8) modificada por Terreros JL
Bibliografía
1. Ley orgánica 3/2013, de 20 de junio, de protección de la salud del deportista y lucha contra el dopaje en la actividad física. BOE núm 148 de 21 de junio de 2013.
2. Crespo Marcos D, Pérez-Lescure Picarzo FJ, Boraita Pérez A. La evaluación cardiovascular predeportiva en niños y adolescentes. An Pediatr (Barc). 2016. http://dx.doi.org/10.1016/j.anpedi.2016.01.013
3. Marijon E, Tafflet M, Celermajer DS, Dumas F, Perier MC, Mustafic H, et al. Sports-related sudden death in the general population. Circulation. 2011;124:672—81.
4. Harmon KG, Asif IM, Klossner D, Drezner JA. Incidence of sudden cardiac death in national collegiate athletic association athletes. Circulation. 2011;123:1594—600.
5. Harmon KG, Zigman M, Drezner JA. The effectiveness of screening history, physical exam, and ECG to detect potentially lethal cardiac disorders in athletes: A systematic review/meta-analysis. J Electrocardiol. 2015;48:329—38.
6. Maron BJ, Levine BD, Washington RL, Baggish AL, Kovacs RJ, Maron MS. Eligibility and Disqualification Recommendations for Competitive Athletes With Cardiovascular Abnormalities: Task Force 2: Preparticipation Screening for Cardiovascular Disease in Competitive Athletes: A Scientific Statement From the American Heart Association and American College of Cardiology. J Am Coll Cardiol. 2015;66:2356—61.
7. Corrado D, Pelliccia A, Heidbuchel H et al. Recommendations for interpretation of 12-lead electrocardiogram in the athlete. European Heart Journal (2010) 31, 243-259.
8. Mitchell JH, Haskell W, Snell P, Van Camp SP (2005). 36th Bethesda Conference. Task Force 8: Classification of sports. Journal of the American College of Cardiology, 45 (8), 1364-1367.
9. National High Blood Pressure Education Program Working Group on High Blood Pressure in Children and Adolescents. American Academy of Pediatrics. The fourth report on the diagnosis, evaluation, and treatment of high blood pressure in children and adolescents. Pediatrics 2004; 114 (2 Suppl): 555-576.
10. Pérez-Lescure Picarzo J. Taller de lectura sistemática del electrocardiograma pediátrico o “cómo interpretar un electrocardiograma y no morir en el intento”. Revista Pediatría de Atención primaria. 2011, 13 (Supl. 20): 225-233.
11. Priori SG, Blomström-Lundqvist C, Mazzanti A, et al. Guía ESC sobre el tratamiento de pacientes con arritmias ventriculares y prevención de la muerte súbita cardiaca. Rev Esp Cardiol. 2016;69(2):176.e1-e77.
12. Crosson JE, Callans DJ, Bradley DJ, et al. PACES/HRS Expert Consensus Statement on the evaluation and management of ventricular arrhythmias in the child with a structurally normal heart. Heart Rhythm. 2014 Sep;11(9):e55-78.
13. Barriales-Villa R, Gimeno-Blanes JR, Zorio-Grima E, et al. Protocolo de actuación en las cardiopatías familiares: síntesis de recomendaciones y algoritmos de actuación. Rev Esp Cardiol. 2016;69(3):300–309.
14. Manonelles Marqueta P, Alacid Cárceles F, Álvarez Medina J,et al. Recomendaciones para un deporte recreacional saludable. Guía para práctica deportiva recreacional de la Sociedad Española de Medicina del Deporte (SEMED-FEMEDE). Arch Med Deporte 2015; 32(5):275-280.
Traumatología: Exploración y actuación a seguir
Traumatología: Exploración y actuación a seguir
L. Moraleda Novo. G. González Morán.
Unidad de Ortopedia Infantil Servicio de Traumatología y Cirugía Ortopédica. Hospital Universitario Infantil La Paz. Madrid.
Adolescere 2015; III (2): 92.108
Resumen
|
En este Taller se presentan los problemas traumatológicos más frecuentes durante la adolescencia asi como la forma de realizar el diagnóstico y el tratamiento más adecuado. Palabras clave: Escoliosis; Cifosis; Alteraciones miembros inferiores; Alteraciones ortopédicas; Adolescencia. |
Abstract
|
In this workshop we show the most common orthopedic problems that can happen during adolescence.The diagnosis and most appropriate treatment is described. Key words: Scoliosis; Kyphosis; Lower limb disorders; Orthopedic disorders; Adolescence. |
Escoliosis
¿Qué es? Se trata de una incurvación lateral de la columna vertebral en el plano frontal acompañada de rotación de la misma. Este componente rotacional es el esencial y al que se debe la condición de escoliosis verdadera o estructurada. Existen numerosas causas, de origen congénito, de causa neuromuscular o asociadas a otros trastornos sistémicos. La forma más frecuente es idiopática y, aunque puede presentarse a cualquier edad, la gran mayoría ocurre alrededor del periodo puberal: escoliosis idiopática del adolescente.
¿Qué no es? Las incurvaciones laterales que se observan acompañando a otras condiciones, como oblicuidad pélvica por acortamiento en un miembro inferior (escoliosis compensadora), la curvatura inducida voluntaria o involuntariamente por la postura (escoliosis postural), la provocada por un espasmo muscular (escoliosisi antiálgica), etc. No son escoliosis la mayoría de las asimetrías leves de tronco. No son escoliosis las que “se curan” con rehabilitación.
Evaluación clínica
Se basa en tres aspectos:
1. La asimetría en el tronco, en la altura de los hombros, en la prominencia de las escápulas y la pared costal o en la amplitud de la cintura. Las crestas iliacas deben igualarse con el alza necesaria en el miembro inferior acortado si están a diferente altura. Las asimetrías leves en el tronco están presentes en el 10% de la población y no son sinónimo de escoliosis.
2. Equilibrio, mediante el uso de una plomada que se deja caer, apoyada en C7, y que debe pasar por el surco interglúteo. Las escoliosis lumbares presentan con frecuencia un desequilibrio del tronco.
3. Rotación, se determina mediante el test de Adams o de inclinación anterior de tronco, con las rodillas extendidas. Se inspecciona el tronco desde la cabecera del paciente y cualquier prominencia o gibosidad paravertebral observada es signo de una rotación vertebral. Esta gibosidad puede medirse con un inclinómetro o escoliómetro, usado como herramienta de despistaje. Una inclinación mayor a 7 ° exige una evaluación radiográfica.
Las asimetrías leves en el tronco están presentes en el 10% de la población y no son sinónimo de escoliosis.
Evaluación radiográfica
Ante la sospecha de una escoliosis se debe solicitar una radiografía AP de toda la columna vertebral, que incluya la columna cervical y la pelvis. Se diagnostica escoliosis ante la presencia de una curva > 10°.
Medición de la curva. Método de Cobb. Se identifican las denominadas vértebras límite de la curva, es decir, aquellas vértebras que presentan una mayor inclinación. El ángulo de Cobb corresponde al formado entre el borde superior de la vértebra superior y el borde inferior de la vértebra inferior. Una curva < 30° se considera leve.
Ante la sospecha de una escoliosis se debe solicitar una radiografía AP de toda la columna vertebral, que incluya la columna cervical y la pelvis. Se diagnostica escoliosis ante la presencia de una curva > 10°.
Prevalencia. Historia Natural
Durante los programas de despistaje en la adolescencia se detectan anomalías hasta en el 10 %. La mayoría, sin embargo, se debe a asimetrías leves de tronco. La prevalencia real de escoliosis se sitúa en el 2-3 % de la población. Sin embargo, la prevalencia de curvas > 30°, es decir, que requieran una especial vigilancia y tratamiento, es del 0.25 %, y la de las que van a requerir finalmente tratamiento quirúrgico es del 0,1%. Es decir, la mayoría de las escoliosis diagnosticadas no precisan ser tratadas.
Estudios a larga evolución muestran un moderado incremento en la incidencia de dolor lumbar en el adulto en la población escoliótica. La mortalidad solo está aumentada en las curvas excepcionalmente graves (>100°), debido a insuficiencia respiratoria de tipo restrictivo. El principal efecto de la escoliosis ocurre sobre la autoestima y la imagen corporal.
El pronóstico de la escoliosis depende de su magnitud y de su capacidad de progresión.
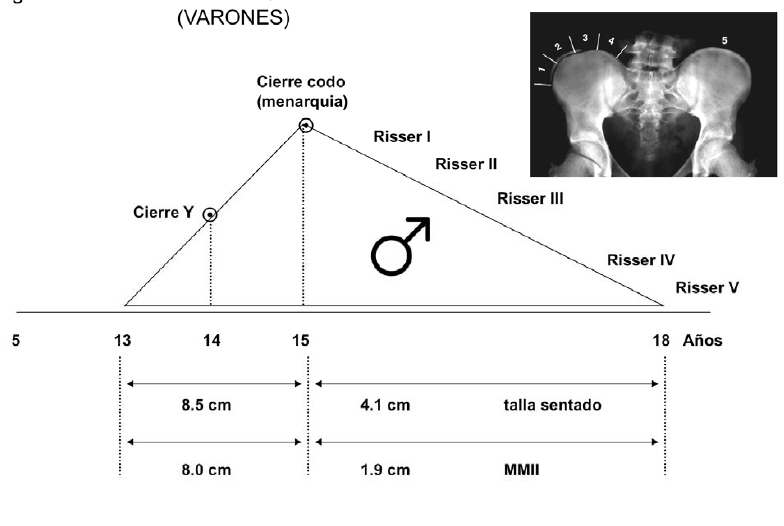
El pronóstico de la escoliosis depende de su magnitud y de su capacidad de progresión. La progresión de una escoliosis se define por un aumento en la magnitud de la misma superior a 5° en dos mediciones consecutivas. La capacidad de progresión es directamente proporcional a la magnitud de la misma y al crecimiento restante (tabla 1). De ahí la importancia de conocer el momento de maduración esquelética del paciente mediante ciertos marcadores de la misma: estadio de Tanner, menarquia, cierre del cartílago trirradiado de la cadera, progresión de la osificación de la apófisis de la cresta ilíaca (test de Risser), etc. Un diagrama gráfico particularmente útil, que engloba estos parámetros es el triángulo puberal de Diméglio (figura 1).
Principios del tratamiento de la escoliosis
Son minoría las escoliosis que requieren tratamiento activo. Aunque todo paciente con escoliosis requiere un seguimiento adecuado y un tratamiento personalizado, en general se aplican las siguientes pautas:
Observación. Seguimiento radiográfico cada 6-12 meses en casos de curvas < 25° en pacientes esqueléticamente inmaduros o de curvas entre 30-50° en pacientes maduros.
Corsé ortopédico. En pacientes esqueléticamente inmaduros (crecimiento restante superior a un año, test de Risser < 4) que se presentan con una curva inicial > 30° o con una curva entre 25-30° en los que se ha confirmado progresión de la misma.
El tratamiento con corsé ha sido objeto de debate recurrente acerca de su efectividad real. Un reciente estudio controlado multicéntrico ha demostrado su capacidad de detener o controlar la progresión de la curva, capacidad que es directamente proporcional al tiempo de uso del mismo. Debe recordarse que el corsé no “cura” la escoliosis, sino que su objetivo es detener la progresión y evitar alcanzar el nivel quirúrgico.
Cirugía. El tratamiento quirúrgico de la escoliosis idiopática está indicado para aquellas curvas > 50° en pacientes esqueléticamente maduros, curvas > 45° en pacientes inmaduros o en aquellas que progresan a pesar del tratamiento con corsé.
Cifosis
Cifosis se denomina a la incurvación raquídea de convexidad posterior. La cifosis es fisiológica en la región dorsal. Cuando esta incurvación es excesiva se denomina hipercifosis. Además de los casos de deformidad vertebral de tipo congénito (defectos de formación vertebral o fusiones vertebrales), de origen traumático, infeccioso, tumoral o postquirúrgica, la mayoría de los casos de cifosis excesiva se observan en el periodo puberal.
Además de los casos de deformidad vertebral de tipo congénito (defectos de formación vertebral o fusiones vertebrales), de origen traumático, infeccioso, tumoral o postquirúrgica, la mayoría de los casos de cifosis excesiva se observan en el periodo puberal.
Evaluación clínica
A la acentuada curva torácica cuando se observa de perfil se añaden otros rasgos comunes: proyección hacia adelante de la columna cervical y de las escápulas, que se encuentran más separadas, hombros caídos…
En el adolescente se deben distinguir dos situaciones:
1. Hipercifosis de contorno regular durante la flexión anterior del tronco. Suele acompañarse de cierto grado de rigidez lumbar o de isquiotibiales, lo que impide llegar con las manos al suelo si las rodillas están extendidas. En decúbito prono se corrige con la hiperextensión del tronco. Se denomina dorso curvo juvenil, cifosis benigna, cifosis postural, etc.
2. Hipercifosis de contorno angular, y rígida o no corregible con la hiperextensión del tronco en decúbito prono. Es la que se observa en la enfermedad de Scheuermann.
Examen Radiográfico
Una proyección lateral de la columna vertebral completa permite medir la curvatura de la cifosis (por encima de 55° de Cobb se considera hipercifosis), e identificar las alteraciones vertebrales que acompañan a la cifosis rígida de Scheuermann: acuñamiento vertebral, estrechamiento e irregular del espacio discal estrecho e irregular con presencia de hernias verticales (nódulos de Schmorl).
Historia natural
La cifosis benigna o dorso curvo no precisa tratamiento específico. Aunque puede ser causa frecuente de dolor o sensación de fatiga en la región dorsal, el origen de dicho dolor está en el tejido muscular y ligamentoso, que se encuentran distendidos, situación favorecida por un pobre control postural al sentarse y un excesivo sedentarismo.
La cifosis benigna o dorso curvo no precisa tratamiento específico.
Tanto el dolor asociado como la deformidad en sí son transitorios y se reducen o desaparecen al finalizar el crecimiento. El tratamiento se limita, por tanto, a tranquilizar al paciente y la familia, al uso racional de analgésicos y, sobre todo, a corregir el defecto postural, evitar las mochilas de excesivo peso y luchar contra el sedentarismo.
La cifosis de Scheuermann, sin embargo, puede ser progresiva, ya que están afectadas estructuras del crecimiento vertebral. El uso de un corsé puede detener dicha progresión. Excepcionalmente, si el dolor y la deformidad son severos, se indica el tratamiento quirúrgico.
Diferencia de longitud de MMII
La anisomelia o diferencia de longitud (DDL) de miembros inferiores presenta una prevalencia elevada en la población general. Se estima que uno de cada 1000 adultos tiene una diferencia de longitud superior a 2 cm. Aunque, desde el punto de vista funcional, no se considera significativa una DDL de hasta 2.5 cm, no existe evidencia sobre los efectos de una discrepancia leve sobre el sistema esquelético ni sobre el valor de dicha DDL necesario para ser tratada
Se estima que uno de cada 1000 adultos tiene una diferencia de longitud superior a 2 cm. Aunque, desde el punto de vista funcional, no se considera significativa una DDL de hasta 2.5 cm.
Aunque se conoce el efecto inmediato sobre la dinámica de la marcha, los efectos a largo plazo sobre el sistema esquelético no son conocidos. Se ha relacionado con las fracturas de stress en deportistas, coxartrosis, gonartrosis, dolor lumbar o escoliosis. Particularmente está extendida la idea de que favorece la aparición de una escoliosis o agrava una existente, a pesar de que existen estudios concluyentes en contra de esta asociación.
Evaluación
Deben distinguirse las DDL estructuradas o verdaderas de las funcionales o aparentes, provocadas por contracturas articulares. La medición clínica puede hacerse de dos modos:
— Indirecto, usando bloques de medida conocida bajo el miembro acortado hasta comprobar que la pelvis está equilibrada.
— Directo, midiendo con cinta métrica la distancia entre la espina iliaca anterosuperior y el maléolo medial o lateral. Este método es menos fiable dado que depende de identificar con precisión y de modo simétrico los relieves óseos que sirven de referencia y, además, no incluye la posible contribución del pie.
Ante DDL superiores a 1-2 cm debe obtenerse una TeleRx en bipedestación de miembros inferiores para precisar la magnitud de la DDL e identificar posibles anomalías esqueléticas.
Causas
Hay numerosas causas, congénitas o adquiridas por traumatismos, infecciones, lesiones focales, o cualquier patología esquelética pediátrica que afecte a estructuras de crecimiento, así como casos idiopáticos. En muchos casos se puede identificar un patrón estable de inhibición del crecimiento del miembro corto, lo que permite predecir la diferencia de longitud al final del crecimiento y programar el tratamiento de acuerdo a ese valor.
Tratamiento
Además de la DDL actual deben considerarse otros elementos a la hora de decidir si es necesario un tratamiento y cuál es el más indicado. La edad cronológica, la edad esquelética, la talla final prevista y, principalmente, la discrepancia final de longitud prevista a la madurez esquelética (tabla 2).
DDL leves (inferiores a 2-3 cm). No existe evidencia que justifique una indicación de tratamiento en esta situación aunque es habitual usar un alza en el calzado del miembro acortado. Debe tenerse en cuenta que utilizar un alza en un niño puede suponer llevar la etiqueta de cierta minusvalía. Si se usa, el objetivo es alcanzar una DDL de 1 cm, combinando una plantilla interior y un añadido en la suela.
DDL moderadas (de 3 a 5 cm). Este es el grupo que más se beneficia de un tratamiento, quirúrgico, poco agresivo y eficaz: la epifisiodesis o frenado del crecimiento en el miembro largo. Este procedimiento debe realizarse en un determinado momento del crecimiento que el cirujano ortopédico puede precisar si ha dispuesto de un seguimiento temporal adecuado y suficiente, a través de tablas y cálculos del crecimiento restante.
DDL severas (por encima de los 5 cm), en las que se plantean procedimientos de alargamiento óseo, a veces repetidos, de mayor complejidad quirúrgica y sujetos a un número no de complicaciones. Ante discrepancias masivas (mayores a 15-20 cm) puede incluso plantearse la amputación y la sustitución protésica.
Alteraciones angulares y torsionales de los miembros inferiores
Constituyen uno de los motivos más frecuentes en la práctica pediátrica en general, aunque en el periodo de la adolescencia no lo son tanto. Debe tenerse en cuenta que tanto la configuración en el plano frontal como la torsional de los miembros inferiores varían a lo largo del crecimiento. Debe conocerse, por tanto, dicha evolución y sus valores normales y reconocer los casos patológicos y que puedan precisar tratamiento eficaz.
Las alteraciones angulares y torsionales de los miembros inferiores, constituyen uno de los motivos más frecuentes en la práctica pediátrica en general, aunque en el periodo de la adolescencia no lo son tanto.
Alteraciones angulares
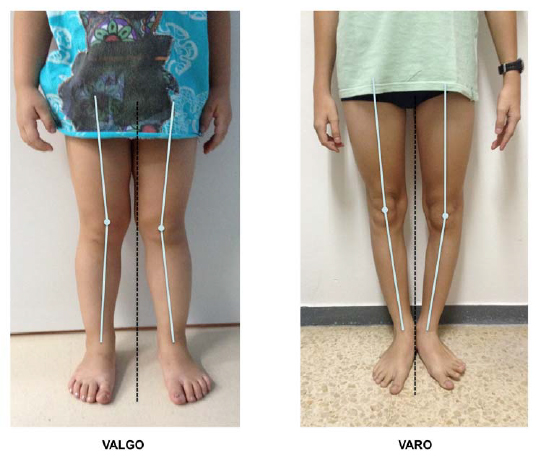
Definiciones (Figura 2):
Varo: desviación angular en el plano frontal entre dos segmentos, de modo que el distal se aproxima a la línea media. En miembros inferiores corresponde a las piernas arqueadas.
Valgo: desviación angular en el plano frontal entre dos segmentos, de modo que el distal se separa de la línea media. En miembros inferiores corresponde a las piernas en X.
Evaluación, valores normales y tratamiento
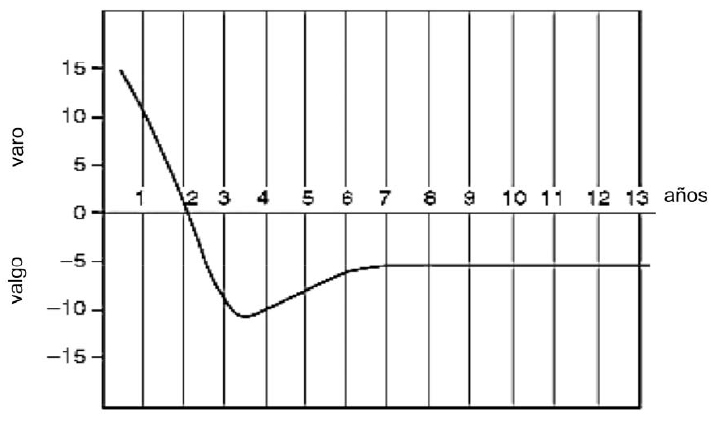
La evaluación clínica se basa en la medida angular del miembro a nivel de la rodilla y en la distancia intercondílea (para el geno varo) o intermaleolar (para el genu valgo). Como se observa en la gráfica es normal observar un genu varo durante los dos primeros años, y un genu valgo posteriormente, con un máximo entre los tres y cuatro años (figura 3).
La presencia de una alteración angular asimétrica o unilateral, o asociada a talla baja, o asociada a diferencia de longitud debe hacer pensar en alguna lesión que afecta focalmente al crecimiento o a un trastorno metabólico o displásico sistémicos y deben ser derivadas al especialista en Ortopedia Infantil.
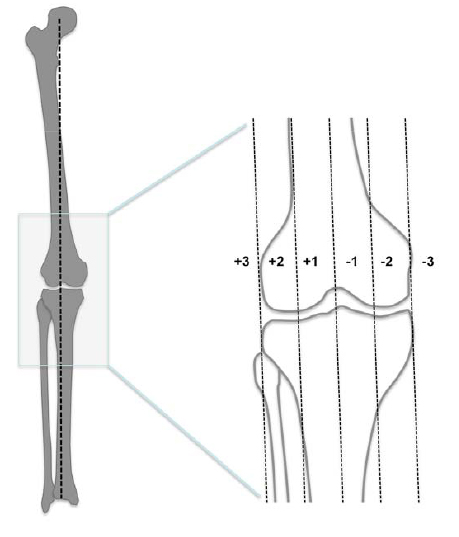
Un valgo fisiológico persistente en la adolescencia se ha relacionado con problemas en la mecánica rotuliana, dolor en la cara anterior de la rodilla y con la sobrecarga mecánica y desarrollo de artrosis en la rodilla a largo plazo. Si la distancia intermaleolar excede los 13 cm se debe solicitar una telerradiografía en bipedestación de miembros inferiores para evaluar el eje mecánico. Este corresponde a la línea que une el centro de la cabeza femoral y el centro del tobillo. Si el eje mecánico pasa en la rodilla por fuera de la zona I (figura 4) se recomienda su corrección quirúrgica. En el esqueleto inmaduro esto puede hacerse con un procedimiento escasamente agresivo, frenando parcialmente el crecimiento restante de la fisis femoral o tibial (hemiepifisiodesis). Cuando se ha alcanzado la madurez esquelética la corrección solo puede hacerse mediante osteotomía. No existe, a pesar de la abundancia comercial del mismo, material ortopédico corrector que se haya demostrado eficaz.
La presencia de una alteración angular asimétrica o unilateral, o asociada a talla baja, o asociada a diferencia de longitud debe hacer pensar en alguna lesión que afecta focalmente al crecimiento o a un trastorno metabólico o displásico sistémicos y deben ser derivadas al especialista en Ortopedia Infantil.
Alteraciones torsionales
Desde el inicio de su desarrollo embrionario los miembros inferiores desarrollan cambios torsionales que continúan a lo largo del crecimiento postnatal. El nivel anatómico donde asientan dichos procesos torsionales es variado pero también fácilmente identificable durante la exploración física.
Como en las alteraciones angulares deben conocerse los valores normales de estos parámetros a lo largo del crecimiento del niño y las situaciones clínicas fisiológicas más frecuentes. Así, es habitual la intratorsión del niño pequeño debida a una torsión tibial interna acusada a esta edad o la intratorsión del escolar debida a una anteversión femoral acentuada.
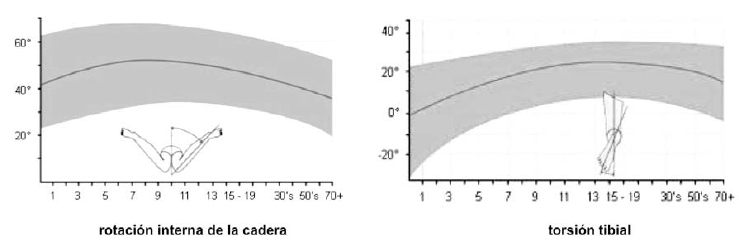
La exploración clínica se basa en evaluar y registrar el perfil torsional (figura 5), que consta de cuatro parámetros:
1. El ángulo de progresión de la marcha, formado entre el eje de la pisada y la dirección de la marcha
2. La medida de la anteversión femoral. Anatómicamente, el cuello femoral no se sitúa en el mismo plano frontal que el resto del fémur sino que se dirige en sentido anterior. Esto se denomina anteversión del cuello femoral y su magnitud es proporcional a la rotación interna de la cadera, y por tanto, del miembro inferior en el momento del apoyo en el suelo. Un exceso de rotación interna de la cadera respecto a la rotación externa es una buena medida del grado de anteversión femoral.
3. La torsión tibial. Se explora mediante el ángulo muslo-pie. Con el paciente en decúbito prono se flexionan a 90° la rodilla y el tobillo. El ángulo que forma el eje longitudinal del pie proyectado sobre el eje del muslo es una buena medida de la torsión tibial
4. Evaluación del pie. Finalmente debe observarse el pie en busca de una desviación en aducción del antepie (borde lateral del pie incurvado, no recto) o del primer radio (“dedo gordo explorador”) como causas añadidas de intratorsión.
Debe descartarse, entre los antecedentes personales, patología subyacente en la cadera o de origen neuromuscular. Más del 95% de los problemas torsionales se corrigen a lo largo del crecimiento por lo que todo lo que se precisa para tratarlos es tranquilizar a la familia y la observación periódica. Los casos persistentes raramente ocasionan problemas funcionales o tienen consecuencias en la vida adulta, no favorecen el desarrollo de artrosis, ni causan problemas vertebrales ni afectan negativamente la actividad deportiva. Como en las alteraciones angulares, el uso de plantillas o diversos diseños ortopédicos no sólo no tienen capacidad correctora sino que incorporan en el niño la etiqueta de minusvalía y la percepción falsa de que existe un problema. Si el problema torsional persiste en la adolescencia y se evidencia una clara repercusión funcional solo existe un tratamiento corrector efectivo: la osteotomía rotacional femoral, tibial o combinada.
Más del 95% de los problemas torsionales se corrigen a lo largo del crecimiento por lo que todo lo que se precisa para tratarlos es tranquilizar a la familia y la observación periódica.
Pie plano
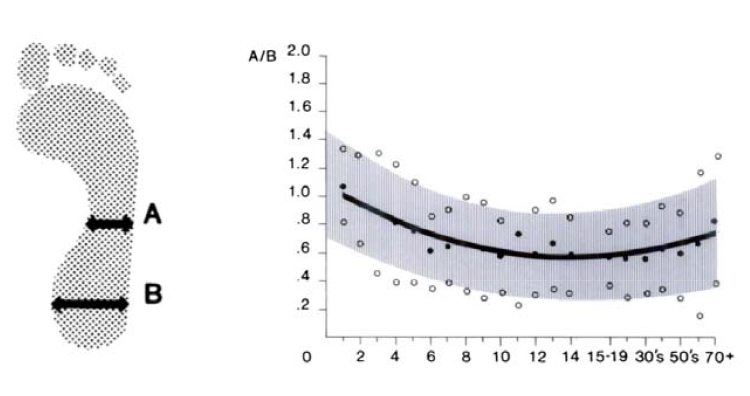
Definición. El pie plano se define por la mayor amplitud de la huella plantar. Debido a la configuración tridimensional del esqueleto del pie se asocia a una desviación del talón en valgo (alejándose de la línea media) y a una menor altura del arco longitudinal del pie.
El desarrollo del arco longitudinal del pie y de la huella plantar, como muchos otros parámetros que se han señalado aquí, es variable a lo largo del crecimiento, de modo que por debajo de los cuatro años casi todos los niños tienen pie plano y hasta el 15% de los adultos, sin que se asocien problemas funcionales especiales (figura 6).
El objetivo de la exploración es distinguir el pie plano flexible, que no requiere tratamiento, del pie plano rígido o no flexible, que suele evolucionar con dolor y requerir tratamiento.
El objetivo de la exploración es distinguir el pie plano flexible, que no requiere tratamiento, del pie plano rígido o no flexible, que suele evolucionar con dolor y requerir tratamiento.
Flexibilidad. Dos pruebas simples indican el grado de flexibilidad del pie:
1. Test de puntillas. Si la posición en puntillas restablece el arco del pie, éste es flexible.
2. Test de Jack. La dorsiflexión pasiva del dedo gordo restaura el arco longitudinal.
Ante un pie plano no flexible, las dos causas principales son:
1. Pie plano con Aquiles corto. Al explorar la movilidad del tobillo (con la rodilla extendida y el pie en supinación), no se consiguen 10° de dorsiflexión.
2. Rigidez subastragalina. La prono-supinación del pie está limitada. Puede deberse a varias causas, como la presencia de un osteoma osteoide tarsiano, un proceso infeccioso o inflamatorio, pero la causa más frecuente es mecánica, la presencia de una coalición tarsal, una fusión anómala de origen congénito entre huesos del tarso.
Aún persiste la idea de que el pie plano en la infancia es una condición que debe ser tratada para corregir su morfología y para evitar repercusiones sobre la cadera, la columna vertebral, etc. a pesar de que toda la evidencia reciente, que no es escasa, indica lo contrario. No existen plantillas ni modificaciones en el calzado que corrijan el pie plano pero, además, no suele haber motivo para ser tratado. Las plantillas solo deben usarse para aliviar síntomas en aquellos pacientes con molestias por sobrecarga plantar durante la actividad deportiva. Es un error acentuar la condición de una patología inexistente prescribiendo plantillas o calzados especiales para lograr la satisfacción de los padres. De nuevo, el mejor tratamiento suele ser escapar del sedentarismo.
Es un error acentuar la condición de una patología inexistente prescribiendo plantillas o calzados especiales para lograr la satisfacción de los padres.
Pie cavo
El pie cavo se define por un arco longitudinal de mayor altura y, como consecuencia, una reducción de la huella plantar. Suele asociarse a una desviación del talón en varo (se acerca a la línea media) y al desarrollo de una deformidad en garra de los dedos.
Deben distinguirse dos tipos:
1. El pie cavo fisiológico, con deformidad leve o moderada, no suele acompañarse de garra en los dedos. La exploración neurológica es normal. Suele ser simétrico y de agrupación familiar. Puede ser causa de molestias por sobrecarga en las zonas de apoyo, con callosidades en esas zonas. Las plantillas de descarga metatarsiana son útiles en esos casos.
2. El pie cavo patológico suele ser progresivo y con frecuencia tiene origen neurológico, medular o periférico. Si hay cambios en la fuerza muscular, sensibilidad o reflejos debe remitirse para completar un estudio neurológico adecuado. Con frecuencia, dado el grado de deformidad o su carácter progresivo, el tratamiento es quirúrgico.
El pie cavo patológico suele ser progresivo y con frecuencia tiene origen neurológico, medular o periférico.
Dolor musculoesquelético
El dolor musculoesquelético es el motivo más frecuente por el que un adolescente consulta a un traumatólogo. Por un lado, el aumento de peso corporal y de volumen muscular junto con la existencia de un esqueleto no completamente osificado predispone al adolescente y pre-adolescente a lesiones por sobrecarga específicas de esta edad. Por otro lado, el aumento de su actividad física hace que sufran lesiones deportivas con una mayor frecuencia que personas de otra edad. La anamnesis ha de centrarse en averiguar el tiempo de evolución del dolor, si se trata de un dolor constante o intermitente, si el dolor esta relacionado con la actividad física, si interrumpe el sueño o limita la actividad deportiva normal del paciente, o si es necesario el uso de analgésicos. Habrá que preguntar al paciente y a sus padres por la presencia de cojera, fiebre o malestar general.
Dolor lumbar
Los últimos años se ha puesto de manifiesto que el dolor lumbar, aunque extraño en la infancia y edad escolar, constituye uno de los motivos más frecuentes de consulta en la adolescencia. Una buena anamnesis y exploración clínica encaminadas a descartar causas patológicas del dolor, así como un protocolo de tratamiento y realización de pruebas diagnósticas, ayuda a minimizar el uso de pruebas o número de consultas. Hay que tener en cuenta que la causa más frecuente de dolor lumbar es una sobrecarga articular intervertebral debido a una debilidad de la musculatura postural. La existencia de causas patológicas es poco frecuente: espondilólisis, espondilolistesis, discitis, sacro-ileitis, lesión medular o tumores vertebrales. También es necesario descartar causas no traumatológicas como problemas renales o ginecológicos.
Una buena anamnesis y exploración clínica encaminadas a descartar causas patológicas del dolor, así como un protocolo de tratamiento y realización de pruebas diagnósticas, ayuda a minimizar el uso de pruebas o número de consultas.
Evaluación clínica. Se debe preguntar al paciente por las características del dolor y por la presencia de irradiación del dolor a los miembros inferiores (MMII), parestesias o pérdida de fuerza. En la exploración física se deberá palpar las apófisis espinosas, la musculatura paravertebral, las articulaciones sacro-iliacas y la fosa lumbar. Se valorará también la presencia de una contractura de los músculos isquiotibiales (ángulo poplíteo o maniobra del miembro inferior elevado en extensión de rodilla). Es necesario realizar una exploración neurológica básica consistente en valorar la fuerza de los MMII, explorar los reflejos aquileo y rotuliano, así como realizar la maniobra de lasegue.
Protocolo de actuación. Se basa en el tiempo de evolución del dolor, la relación o no con un antecedente traumático, las características del dolor y los hallazgos en la exploración física:
1. Dolor sin traumatismo previo de menos de un mes de tiempo de evolución. En aquellos casos con un dolor lumbar sin características preocupantes (no afectación del sueño, no parestesias o pérdida de fuerza, no cojera, no fiebre, dolor generalizado a nivel lumbar sin un punto específico de máximo dolor), se recomienda prescribir el uso de AINEs pautados durante una semana, reposo deportivo y revisión clínica a las dos semanas. En caso de no mejoría, se solicitará radiografías de la columna y se derivará a Rehabilitación. En aquellos casos sin hallazgos patológicos en la radiografía y donde el paciente continuara sin mejorar tras un tratamiento rehabilitador, o en aquellos casos con hallazgos patológicos en la radiografía, se solicitará una resonancia magnética.
2. Dolor sin traumatismo previo de más de un mes de evolución o dolor tras un traumatismo. Se solicitará una radiografía de la columna lumbar. Si no existen características preocupantes del dolor y la exploración radiológica es normal, se prescribirá el uso de AINEs pautado durante una semana, reposo deportivo y se derivará a Rehabilitación. En aquellos casos que no mejoraran o en aquellos casos con hallazgos patológicos en la radiografía, se solicitará una resonancia magnética.
3. Ante la presencia de características patológicas del dolor o ante signos preocupantes en la exploración física (afectación del sueño, irradiación a miembros inferiores, pérdida de fuerza, dolor selectivo en un punto localizado en la exploración, fiebre, afectación general, cojera) se solicitará una radiografía anteroposterior y lateral de la columna, así como una resonancia magnética de la columna lumbosacra.
Dolor inguinal y muslo
Epifisiolisis femoral proximal
Se trata de la enfermedad más frecuente de la cadera en el adolescente. La epífisis femoral proximal se desplaza con respecto a la metáfisis del fémur. El paciente típico es un varón adolescente obeso que refiere dolor en la región inguinal y/o muslo relacionado con la actividad y cojera. Se trata de una patología infrecuente en varones menores de 11 años o mujeres menores de 9 años a no ser que haya un problema endocrinológico. La complicación más temible es la necrosis avascular de la cabeza femoral. La epifisiolisis femoral proximal se clasifica en estable o inestable en función de la capacidad del paciente para caminar. La incidencia de necrosis avascular en las epifisiolisis de cadera inestables es muy alta. El tratamiento de elección es quirúrgico: fijación con un tornillo canulado. Existe controversia sobre la fijación profiláctica de la cadera contralateral o sobre la necesidad de reducir la epífisis a su situación anatómica.
La incidencia de necrosis avascular en las epifisiolisis de cadera inestables es muy alta.
Avulsión de la espina iliaca antero-inferior
La contracción violenta del recto anterior en un adolescente con el esqueleto no completamente osificado puede provocar la avulsión de la espina iliaca antero-inferior. El caso típico es el de un adolescente varón que refiere dolor en la región inguinal y del muslo proximal con cojera tras golpear al balón jugando al futbol. La exploración muestra dolor a la palpación de la región inguinal que aumenta con la flexión de rodilla con la cadera extendida (Duncan-Ely). La movilidad de la cadera es completa y simétrica. Otras lesiones similares ocurren a nivel de la inserción de los isquiotibiales (tuberosidad isquiática) o del sartorio (espina iliaca antero-superior). El tratamiento consiste en realizar medidas antiinflamatorias y en el reposo deportivo (sobre todo los deportes que impliquen impacto de balón) durante un mes.
Dolor de rodilla
Síndromes por sobrecarga
Micro-traumatismos repetitivos pueden provocar la aparición de problemas en el esqueleto no maduro del adolescente y pre-adolescente.
Enfermedad de Osgood Schlatter
Se trata de uno de los síndromes por sobrecarga típicos de la adolescencia. Se trata de una enfermedad inflamatoria autolimitada provocada por una tracción continuada del tendón rotuliano sobre la tuberosidad anterior de la tibia (TTA) que no está completamente osificada. Afecta típicamente a adolescentes y preadolescentes que practican deportes de salto (por ejemplo baloncesto). El paciente localiza el dolor a nivel de la TTA. Las radiografías están indicadas en los casos donde se afecta una sola rodilla con el objetivo de descartar otras patologías como la infección o los tumores. El tratamiento consiste en el reposo deportivo, tomar antiinflamatorios y en realizar ejercicios de estiramiento del cuádriceps. La enfermedad desaparece sola con el tiempo dejando como única secuela un pequeño bulto a nivel de la TTA. La enfermedad de Sinding-Larsen-Johansson consiste en el mismo fenómeno fisiopatológico, tratamiento e historia natural que la enfermedad de Osgood-Schlatter pero ocurre a nivel de la inserción del tendón rotuliano en el polo inferior de la rótula.
Fractura de estrés de la tibia
El microtraumatismo repetido puede provocar una fractura no desplazada de la tibia en la región metafisaria proximal o en el tercio proximal de la tibia. El paciente refiere dolor en la rodilla o parte proximal de la pierna en relación con la actividad física sin un traumatismo desencadenante claro. La exploración de la articulación de la rodilla es normal. La resonancia magnética es la prueba diagnóstica de elección. El tratamiento consiste en el reposo deportivo hasta conseguir la consolidación de la fractura.
Síndrome de dolor anterior de rodilla
Es muy frecuente que los adolescentes, sobre todo mujeres, tengan dolor en la parte anterior de la rodilla sin ninguna causa aparente. Los chasquidos, los bloqueos o la sensación de que la rodilla les falla suele asociarse a este dolor. El dolor parece ocurrir como consecuencia de un mal recorrido de la rótula en la tróclea femoral con la flexo-extensión de la rodilla. Una malalineación de los MMII (genu valgo o genu varo) y la combinación de anteversión femoral con torsión tibial externa favorece la aparición de problemas femoro-patelares. Es necesario descartar una rotura meniscal ante los síntomas de bloqueo o chasquidos. La incidencia de dolor femoro-patelar es mucho mayor que la incidencia de rotura meniscales. La ausencia de un antecedente traumático o la falta de episodios de derrame asociados a los chasquidos habla a favor de problemas femoropatelares en lugar de problemas meniscales. La exploración clínica también es clara en aquellos casos con problemas femoropatelares, no siendo necesario realizar una resonancia magnética de rutina. El tratamiento inicial, en ausencia de alteraciones anatómicas de la rodilla, consiste en realizar un programa rehabilitador encaminado a fortalecer la musculatura cuadricipital (sobre todo el vasto medial). En aquellos casos donde exista alteraciones anatómicas, el tratamiento consistirá en corregir esas deformidades.
Osteocondritis disecante de la rodilla
La osteocondritis disecante de la rodilla es una lesión del cartílago articular del fémur distal y el fragmento óseo subyacente. La causa de esta enfermedad sigue siendo desconocida. El paciente, normalmente con una edad entre los 10 y los 14 años, presenta dolor en la rodilla cuando hace deporte o alguna otra actividad física. No es infrecuente que el único signo presente sea una cojera sin dolor asociado. La resonancia magnética es la prueba de elección para el diagnóstico de esta lesión. El objetivo del tratamiento es preservar el cartílago de la articulación. La lesión se clasifica en estable o inestable en función de que el cartílago articular pueda o no desprenderse. La mayoría de las lesiones en un adolescente o preadolescente son estables. El factor pronóstico más importante es la edad del paciente, teniendo un peor pronóstico aquellos pacientes mayores de 12 años de edad. Las lesiones estables pueden ser simplemente vigiladas en espera de que la lesión cure por si sola; mientras que las lesiones inestables exigen una cirugía artroscópica para fijar el cartílago articular al hueso subcondral.
En la osteocondritis disecante de rodilla, no es infrecuente que el único signo presente sea la cojera sin dolor asociado.
Dolor de tobillo y pie
Cuando evaluemos a un adolescente que se queje de dolor del tobillo/pie, es útil pedir al paciente que señale la localización del punto de máximo dolor:
Dolor en el tobillo/retropié
La enfermedad de Sever es otro síndrome por sobrecarga de la apófisis del calcáneo. Suele afectar a pre-adolescentes y provocar dolor en ambos talones con la actividad física.
a. Enfermedad de Sever. La enfermedad de Sever es otro síndrome por sobrecarga de la apófisis del calcáneo. Suele afectar a pre-adolescentes y provocar dolor en ambos talones con la actividad física. Las radiografías no tienen valor diagnóstico ni pronóstico y sólo están indicadas en aquellos casos donde queramos descartar otra patología (como la afectación unilateral). La enfermedad es autolimitada, desapareciendo por si sola al cabo de tiempo. El paciente puede presentar, durante ese tiempo, crisis periódicas de dolor que ocurren, sobre todo, cuando retoma el deporte después de periodos de descanso (típicamente en la vuelta al colegio tras el verano). El tratamiento consiste en el reposo deportivo, tomar antiinflamatorios, realizar ejercicios de estiramiento del tendón de Aquiles y usar plantillas que absorban el impacto del talón en la marcha (cazoletas).
b. Inestabilidad de tobillo. La mayoría de los esguinces de tobillo curan sin dejar ninguna secuela. Sin embargo, algunos pacientes sufren una inestabilidad crónica del tobillo tras un esguince importante por una atrofia de la musculatura y una afectación de la propiocepción. La inestabilidad provoca esguinces de repetición ante traumatismos leves, dolor con la actividad física o episodios de tumefacción del tobillo. El paciente localiza el dolor alrededor del tobillo. En la exploración física se observa dolor generalizado alrededor del tobillo, una movilidad subtalar normal y una maniobra de cajón anterior positiva. El tratamiento consiste en realizar un programa de rehabilitación encaminado a fortalecer la musculatura y mejorar la propiocepción. Mientras el adolescente se recupera, es recomendable utilizar una tobillera compresiva durante la actividad física para mejorar la propiocepción del tobillo.
c. Coalición tarsal.Una coalición tarsal o fusión congénita de los huesos del tarso es una malformación congénita que afecta a menos del 1% de la población. La coalición limita la movilidad de la articulación subastragalina provocando dolor con la actividad o esguinces de repetición. El paciente localiza el dolor a nivel de retropia, tanto en su cara medial como en la región del seno del tarso. A la exploración física se observa una limitación de la inversión y eversión del pie. El tratamiento de elección es quirúrgico y consiste en resecar la coalición e interponer un tejido (grasa o músculo) para evitar la recidiva.
Algunos pacientes sufren una inestabilidad crónica del tobillo tras un esguince importante por una atrofia de la musculatura y una afectación de la propiocepción.
Dolor en mediopie
a. Pie plano doloroso. Algunos pacientes con un pie plano flexible refieren dolor a nivel del arco plantar con la actividad física. El paciente localiza el dolor en la región medial del arco plantar que no se reproduce a la palpación. La exploración muestra un pie plano-valgo flexible (corrige al ponerse de puntillas) con una inversión/eversión del pie normal. El tratamiento consiste en utilizar unas plantillas de soporte del arco plantar. En aquellos casos donde la plantilla no consiga resolver los síntomas, hay que valorar la necesidad de cirugía.
b. Escafoides accesorio. Un escafoides accesorio es una variante del patrón de osificación normal del escafoides donde aparece un núcleo accesorio de osificación. Un escafoides accesorio predispone a una entesitis del tendón del tibial posterior. El paciente presenta una prominencia ósea en la región medial del mediopié que es dolorosa a la palpación. La radiografía anteroposterior y lateral del pie muestra la presencia de un escafoides accesorio (sincondrosis/sindesmosis o sinostosis). El tratamiento inicial consiste en el uso de AINEs pautados durante una semana, realizar un programa de rehabilitación y utilizar una plantilla de soporte de arco plantar. Si el tratamiento conservador no consigue eliminar los síntomas, se valorará la necesidad de un tratamiento quirúrgico que consiste en la resección del escafoides accesorio y en el reanclaje del tendón del tibial posterior.
Un escafoides accesorio predispone a una entesitis del tendón del tibial posterior. El paciente presenta una prominencia ósea en la región medial del mediopié que es dolorosa a la palpación.
Dolor en antepie: Fractura de estrés del metatarsiano
Los microtraumatismos repetitivos en adolescentes que realizan deportes como atletismo o senderismo pueden provocar la aparición de una fractura de estrés de un metatarsiano. El paciente localiza el dolor en el dorso del antepie a nivel de los metatarsianos en relación con la actividad. La radiografía simple no muestra alteraciones significativas en la mayoría de los casos. La resonancia magnética es la prueba de imagen de elección. El tratamiento consiste en realizar reposo deportivo.
Tablas y figuras
Tabla 1. Escoliosis
|
PROBABILIDAD DE PROGRESIÓN |
|||
|
MAGNITUD (º) |
EDAD AL DIAGNÓSTICO |
||
|
10-12 años |
13-15 años |
16 años |
|
|
< 19 |
25% |
10% |
0% |
|
20-29 |
60 |
40 |
10 |
|
30-59 |
90 |
70 |
30 |
|
>60 |
100 |
90 |
70 |
Tabla 2. Tratamiento de la DDL de MMII
|
TALLA ALTA |
TALLA MEDIA |
TALLA BAJA |
|
|
< 2 cm |
no tratamiento |
||
|
2-5 cm |
epifisiodesis |
epifisiodesis |
alargamiento |
|
5-10 cm |
acortamiento |
alargamiento |
alargamiento x 2 |
|
> 15 cm |
alarg + acort |
alarg + acort |
amputación |
Figura 1. Maduración esquelética puberal (varones)
Figura 2.
Figura 3. Evolución del eje mecánico
Figura 4. Trazado del eje mecánico
Figura 5. Evolución del pefil torsional
Figura 6. Evolución de la huella plantar
Bibliografía
1. Asher MA, Burton DC. Adolescent idiopathic scoliosis: natural history and long term treatment effects. Scoliosis 2006;1:1-10
2. Weinstein SL, Dolan LA, Wright JG, Dobbs MB. Effects of Bracing in Adolescent with Idiopathic Scoliosis. N Eng J Med 2013;369:1512-21
3. McCaw ST, Bates BT. Biomechanical implications of mild leg length inequality. Br J Sp Med 1991;25:10-13
4. Diméglio A: L’adolescence. En: Croissance en Orthopédie. Ed Sauramps Médical, Montpellier, 1991
5. Staheli LT, Chew DE, Corbett M. The longitudinal arch. A survey of 882 feet in normal children and adults. J Bone Joint Surg 1987;69:426-8
6. Moraleda L, Castellote M. Motivos de derivación a una consulta ambulatoria de Traumatología Infantil. An Pediatr 2014 (pendiente de publicación).
7. Balague F. Low-back pain in children. Lancet 2003; 361 (9367): 1304-4.
8. Yen YM. Assessment and treatment of knee pain in the child and adolescent athlete. Pediatr Clin North Am 2014; 61: 1155-73.
9. Launay F. Sports-related overuse injuries in children. Orthop Traumatol Surg Res 2015; 101: S139-S147.
10. Aiyer A. Foot pain in the child and adolescent. Pediatr Clin North Am 2014; 61: 1185-205.
Trastornos psiquiátricos en la adolescencia
Trastornos psiquiátricos en la adolescencia
P. Sánchez Mascaraque.
Psiquiatra infantil. Hospital General Universitario Gregorio Marañón de Madrid. Servicio de Psiquiatría del Niño y el Adolescente.
Adolescere 2015; III (2): 80-91
Resumen
|
La adolescencia es una etapa en la que la interacción que se da entre la plasticidad cerebral y los acontecimientos ambientales es irrepetible. Se produce una remodelación neuronal que permite mejorar la comunicación entre las regiones corticales y las subcorticales, facilitándose el funcionamiento de los sistemas sensorio motor, motivacional, emocional y cognitivo. La aparición de psicopatología dependerá de aspectos genéticos, de la interacción entre los cambios hormonales, de la presencia de psicopatología previa y por supuesto de factores ambientales. En este artículo se hará una breve revisión de los trastornos psiquiátricos más frecuentes en la adolescencia. Palabras clave: Adolescencia; Trastornos psiquiátricos; Depresión; Ansiedad. |
Abstract
|
Adolescence is a stage with a unique interaction between brain plasticity and environmental events. A neural remodeling takes place which improves the communication between cortical and subcortical regions, facilitating the operation of sensory-motor, motivational, emotional and cognitive systems. The manifestation of psychopathology will depend on genetic aspects, hormonal influence, the existence of previous psychopathology and environmental factors. This article will briefly review the most common psychiatric disorders in adolescence. Key words: Adolescence; Psychiatric disorders; Anxiety; Depression. |
Introducción
La adolescencia se puede definir como la transición entre la infancia y la edad adulta, comienza con el inicio de la pubertad pero no hay criterios que determinen cuando acaba. Durante su transcurso se produce una reorganización biológica, cognitiva, emocional y social dirigida a que el individuo consiga adaptarse a las expectativas y exigencias culturales implicadas en convertirse en adulto.
La adolescencia es una etapa en la que la interacción que se da entre la plasticidad cerebral y los acontecimientos ambientales es irrepetible. (1) Cambios y adaptación son fenómenos que van a determinar el paso a la edad adulta. La adolescencia está caracterizada por la acentuada reactividad emocional, sensibilidad a la influencia de pares, impulsividad y búsqueda de emociones, todo ello asociado a una capacidad limitada de autocontrol para afrontar estas emociones y comportamientos, unido a cambios hormonales y neurobiológicos especialmente en determinadas áreas del cerebro y grupos celulares. La idea de que los adolescentes son conflictivos en su mayoría y tienen muchos trastornos psiquiátricos es falsa pero si es cierto que en esta transición de la infancia a la edad adulta se puede producir cambios evolutivos que van desde la remisión de los síntomas hasta la cronicidad. Algunos de los cambios que se producen se deben al fenómeno de poda neuronal. (2) Durante la infancia se produce un incremento sustancial del volumen de materia gris en la corteza cerebral. En la adolescencia se produce un extenso proceso de poda de sinapsis corticales lo que supone una reducción de materia gris junto con un aumento de la mielinización. Esta remodelación neuronal permite mejorar la comunicación entre las regiones corticales y las subcorticales, facilitándose el funcionamiento de los sistemas sensorio motor, motivacional, emocional y cognitivo. La aparición de psicopatología dependerá de aspectos genéticos, de la interacción entre los cambios hormonales, de la presencia de psicopatología previa y por supuesto de factores ambientales. En este artículo se hará una breve revisión de los trastornos psiquiátricos más frecuentes en la adolescencia. En la adolescencia con frecuencia aparecen situaciones conflictivas de crisis en el entorno familiar por disputas ante la necesidad del adolescente de autonomía y su evidente dependencia aún de los padres, amenazas de abandono prematuro estudios, aislamiento total de su familia, vinculación con amigos que no parecen a sus progenitores los más recomendables, inicio de relaciones sexuales, de consumo de tóxicos…El pediatra y o médico de familia deben evaluar qué situaciones son susceptibles de asesoramiento y manejo en su consulta y cuales por su potencial mala evolución debe derivar a un dispositivo especializado. En este artículo sólo se van a abordar los problemas de conducta, los trastornos depresivos, el trastorno bipolar, los trastornos de ansiedad, los trastornos de la conducta alimentaria y la esquizofrenia.
En la adolescencia se produce un extenso proceso de poda de sinapsis corticales lo que supone una reducción de materia gris junto con un aumento de la mielinización. Esta remodelación neuronal permite mejorar la comunicación entre las regiones corticales y las subcorticales, facilitándose el funcionamiento de los sistemas sensorio motor, motivacional, emocional y cognitivo.
Trastorno de conducta en la adolescencia
Comenzamos con este trastorno por ser uno de los más prevalentes en las consultas de psiquiatría infantil y uno de los principales motivos de ingreso en las unidades de hospitalización psiquiátricas de adolescentes (hasta un 25% de los ingresos). Genera grave disfunción en la convivencia familiar y no menos problemas en el entorno escolar. La presencia de conductas agresivas, destrucción de bienes ajenos, el engaño, robo y violación de las normas sociales se diagnostica como trastorno de conducta o trastorno disocial. La prevalencia es de hasta 4:1 a favor de los varones.
Clínica: El diagnóstico se hace en base a los criterios del DSM-5 (3) Tabla1 .Criterios para el diagnóstico de trastorno de la conducta según DSM-5
Cuanto más precoz es el inicio de TC peor el pronóstico. Es clave la detección precoz para la prevención.
La novedad del DSM-5 es la inclusión de la presencia de rasgos de dureza e insensibilidad afectiva (DIA) en los criterios diagnósticos a través de la especificación “con emociones pro sociales limitadas”. Los adolescentes con estos rasgos estarían cerca del diagnóstico de psicopatía en la edad adulta y son los casos de peor pronóstico. Son niños que muestran ausencia de remordimiento o de culpa, falta de empatía, despreocupación por su rendimiento y afecto superficial. Cuanto más precoz es el inicio del trastorno de conducta peor es el pronóstico, en edades tempranas es habitual que se preceda de un trastorno negativista desafiante y que tenga comorbilidad con TDAH. Entre un 40-50% de niños y adolescentes con diagnóstico de TC acaban teniendo diagnóstico de trastorno antisocial de la personalidad en la edad adulta pero también muchos de ellos desaparecen en la edad adulta en especial los de inicio en la adolescencia. En las chicas es más frecuente el inicio en la adolescencia y son más raras las conductas agresivas. Es importante diferenciar la agresión reactiva que es la que se produce de forma impulsiva en respuesta a una amenaza, a la frustración o a una agresión, de la agresión instrumental que es la que se produce de forma premeditada. Los adolescentes con agresividad instrumental tienen más riesgo de conductas delictivas y abuso de alcohol y con más frecuencia rasgos DIA. Los problemas de conducta de estos menores guardan menos relación con las pautas educativas de los padres y tienen peor pronóstico.
La comorbilidad en el TC es muy habitual, en especial con el trastorno negativista desafiante que puede preceder al TC, también con TDAH sobre todo en los de inicio temprano, con trastornos de ansiedad, afectivos y consumo de sustancias. Existen factores de riesgo asociados a la aparición de TC que tienen que ver con factores individuales de cada niño como su temperamento o inteligencia, factores familiares en especial maltrato o exposición a violencia y factores sociales. (4) Cuando el TC debuta en la adolescencia hay que ser cauto en el diagnóstico porque puede tratarse de una exacerbación de su rebeldía e imitación de conductas de su grupo, y un diagnóstico erróneo de esta gravedad puede estigmatizar y empeorar el pronóstico.
Tratamiento: Como se ha visto los casos más graves son los de inicio precoz por lo tanto es clave la detección precoz para la prevención, a mayor edad menos eficacia del tratamiento. La modalidad de tratamiento es psicosocial con intervenciones con el niño, la familia y el colegio. El tratamiento farmacológico se reserva para casos graves de agresividad y violencia.
Trastornos depresivos en los adolescentes
El concepto de depresión en la infancia aparece históricamente ligado a los efectos de la separación temprana del bebé de su madre como causa, en la actualidad los criterios diagnósticos empleados son los mismos que en la edad adulta. Las cifras de depresión en la infancia oscilan entre un 0.6% -4.6% en niños y un 1.6%-8% en adolescentes. En la infancia tienen más peso los factores ambientales y en la adolescencia los genéticos. Es un diagnóstico que con frecuencia pasa inadvertido y los niños no reciben tratamiento.
Diagnóstico. Se hace con los criterios DSM-V. Tabla 2
La depresión infantil suele ser reactiva a un acontecimiento negativo, la irritabilidad puede sustituir o acompañar a la tristeza y suele haber manifestaciones conductuales como peleas, oposicionismo, protestas y rebeldía desmesurada. Por eso ante un trastorno de conducta siempre hay que descartar un cuadro depresivo subyacente.
Los adolescentes con depresión suelen tener problemas en el consumo de drogas, alcohol y conductas de riesgo.
La edad modula la manifestación de la depresión, hasta la pubertad son frecuentes las somatizaciones y problemas de conducta, en la adolescencia irrumpen los síntomas emocionales como consecuencia de la maduración cognitiva. En la adolescencia hay un incremento de esta patología y una clara predisposición por el sexo femenino después de los 12 años. El principal predictor de depresión en la adolescencia es haberla padecido ya en la infancia y esta evolución a su vez predice nuevos episodios en la edad adulta. Los adolescentes con síndrome depresivo (SD) son más proclives a tener problemas de consumo de alcohol, drogas, conducta alimentaria y conductas de riesgo.
La comorbilidad en los SD es habitual, con trastornos de ansiedad hasta en un 40% lo que hace pensar en que comparten mecanismos etiopatogénicos, también con trastornos de conducta y con TDAH.
Existe otro diagnóstico que en general reviste menos gravedad pero mayor cronicidad que es el trastorno depresivo persistente o distímico. La diferencia básica es la duración que debe ser al menos de un año, la evolución es crónica, insidiosa y fluctuante y la gravedad de los síntomas es menor .Hasta un 50% de estos niños acaban desarrollando un cuadre depresivo mayor.
La etiología de los trastornos depresivos es compleja y multifactorial, a continuación se hace un repaso de los factores implicados
1. Factores neuroendocrinos y genéticos
2. Temperamento, fundamentalmente emotividad negativa, baja autoestima y miedos generalizados.
3. Personalidad. Surge como consecuencia de la interacción del temperamento con el ambiente. Neuroticismo e introversión aumentan la vulnerabilidad a la depresión.
4. Factores familiares. El antecedente de un apego inseguro con la madre, tener una madre deprimida (un 40% de niños deprimidos tiene una madre depresiva), estilos educativos basados en la falta de afecto, hostilidad, maltrato, rechazo manifiesto de los padres hacia el hijo o en el otro polo la sobreprotección así como malas relaciones familiares son factores de riesgo de depresión.
Tratamiento de los Trastornos Depresivos. Es de tipo psicológico y farmacológico.
El tratamiento farmacológico de inicio se reserva para los casos graves, los moderados resistentes a la psicoterapia, cuando hay antecedentes familiares de depresión sobre todo si hay ideación autolítica y si hay riesgo de suicidio. Las psicoterapias indicadas son la cognitivo-conductual y la interpersonal.
Los antidepresivos de elección son los ISRS (inhibidores selectivos de la recaptación de serotonina) en concreto la fluoxetina, ha sido aprobado en la FDA (Food and Drug Administration Americana) también el escitalopram. La dosis de fluoxetina es de 10 a 20 mg día según el peso del niño .La medicación se debe mantener durante unos seis meses después de la remisión de los síntomas.
De reciente incorporación al DSM-V es un nuevo trastorno que se denomina Trastorno por Conducta perturbadora con disregulación del estado de ánimo (5). Son niños con una irritabilidad crónica, humor negativo y ataques de ira (rabietas) que pueden suscitar confusión con un trastorno bipolar o aún más con un trastorno negativista desafiante con el que tienen gran comorbilidad. Su existencia se ha debatido entre diversos grupos de investigación. Este trastorno predice depresión mayor, ansiedad generalizada y distimia en la edad adulta. El tratamiento farmacológico más eficaz para esta irritabilidad crónica es la risperidona a dosis bajas. La terapia conductual también es eficaz.
El tratamiento farmacológico de inicio se reserva para los casos graves, los moderados resistentes a la psicoterapia, cuando hay antecedentes familiares de depresión sobre todo si hay ideación autolítica y si hay riesgo de suicidio. Las psicoterapias indicadas son la cognitivo-conductual y la interpersonal.
Trastorno bipolar
En los últimos 20 años se ha incrementado de forma notable este diagnóstico en niños y adolescentes, las causas pueden estar en relación a un mayor conocimiento de que se puede dar en esta edad pero también a un solapamiento con problemas conductuales y cuadros de disregulación severa del estado de ánimo que pueden hacer que se sobrediagnostique. Los criterios diagnósticos son los mismos que en la edad adulta pero con algunas peculiaridades:
— Mayor porcentaje de episodios mixtos
— Mayor tendencia a ciclos rápidos
— Síntomas maníacos e hipomaníacos intercalados con síntomas depresivos
— Altos niveles de irritabilidad
— Elevados porcentajes de comorbilidad con TDAH y trastornos por conducta perturbadora
— El consumo de sustancias y los intentos autolíticos son también típicos de este trastorno en la adolescencia
Existe controversia sobre si en la infancia en la que es inusual la presencia de los síntomas de euforia y grandiosidad, tendrían su equivalente en la irritabilidad crónica severa acompañada de agresión y labilidad emocional. Estos aspectos contribuyen a la complejidad del diagnóstico.
El tratamiento es farmacológico, los fármacos eficaces son los estabilizadores del ánimo litio: ácido valproico,carbamacepina y lamotrigina, y los neurolépticos de segunda generación: risperidona, olanzapina, quetiapina y aripiprazol. Siempre se aconseja que se acompañe de terapia psicosocial.
Trastornos de ansiedad en la adolescencia
La ansiedad es una de las formas más frecuentes de psicopatología en la adolescencia, presentando tasas de prevalencia entre un 10 y 20%. Los trastornos de ansiedad en la infancia cambian su expresión clínica según la edad, los miedos infantiles en la adolescencia se sustituyen por miedo al fracaso escolar, a la competencia social y las cuestiones de salud.(6)
La adolescencia es una etapa de cambios y retos, cambios físicos, elección de estudios, necesidad de autonomía respecto a los padres, inicio de vida laboral, la importancia de la aceptación e integración al grupo de sus iguales y las primeras relaciones afectivas de pareja. La ansiedad puede aparecer en este contexto sobre todo si ha habido manifestaciones previas en edades más tempranas. En la infancia el cuadro más frecuente es la ansiedad de separación que aparece normalmente antes de los seis años, tiende a disminuir a partir de los 12 y no se diagnostica a partir de los 18 años.
En la adolescencia son más frecuentes los trastornos de ansiedad en las chicas, en especial los ataques de pánico y las fobias específicas. Es la edad en que debuta la fobia social y los ataques de pánico. La presencia de síntomas de ansiedad en la adolescencia duplica el riesgo de padecer ansiedad en la edad adulta, también aumenta el riesgo de depresión, abuso de sustancias y fracaso escolar.
Se describen brevemente algunos de los trastornos de ansiedad más frecuentes: Ataques de pánico o crisis de angustia, agorafobia, trastorno por ansiedad de separación y fobia social.
La presencia de síntomas de ansiedad en los adolescentes duplica el riesgo de depresión, abuso escolar y fracaso escolar.
Los ataques de pánico o crisis de angustia se caracterizan por la aparición aislada y temporal de miedo o malestar de carácter intenso, en ausencia de peligro real, que se acompaña al menos de 4 de los siguientes síntomas somáticos o cognoscitivos: palpitaciones, sudoración, temblores o sacudidas, sensación de falta de aire o ahogo, sensación de atragantarse, opresión o malestar torácico, náuseas o molestias abdominales , inestabilidad o mareo, desrealización o despersonalización, miedo a perder el control o volverse loco, miedo a morir, parestesias y escalofríos o sofocos. La crisis se inicia de forma brusca y alcanza su máxima expresión con rapidez, acompañándose a menudo de una sensación de muerte inminente y de una urgente necesidad de escapar.
La agorafobia es la aparición de ansiedad al encontrarse en lugares o situaciones donde escapar puede resultar difícil, o donde, en el caso de padecer una crisis de angustia o síntomas similares puede no disponerse de ayuda. Esta ansiedad suele conducir a comportamientos permanentes de evitación de múltiples situaciones. A menudo a los pacientes les resulta más fácil exponerse a la situación temida si están acompañados por un conocido.
El trastorno por ansiedad de separación es la angustia intensa y desproporcionada que experimenta el niño o adolescente cuando tiene que afrontar o sólo anticipar la separación de sus padres o de las personas que le cuidan (por ejemplo al ir al colegio, ir de campamento, al acostarse…). Puede ser precursor de depresión o trastornos de ansiedad en la edad adulta.
La fobia social es el temor persistente ante situaciones que impliquen el contacto social con otras personas, principalmente si se trata de desconocidos. El adolescente experimenta miedo, vergüenza, sentido del ridículo, y verdaderos ataques de pánico ante circunstancias en las que ha de exponerse en público (acudir a una celebración, estar o comer con desconocidos en grupo, hablar en público…). Estas actividades generan miedo que se acompaña de manifestaciones somáticas tales como rubor, sudoración, temblor, tartamudez y un acusado sentido del ridículo. Para huir de tales situaciones desarrollan conductas evitativas que limitan su vida.
La adolescencia es la edad en que con más frecuencia debutan los trastornos de la conducta alimentaria (TCA). La preocupación por la imagen corporal, la necesidad de aprobación social y la influencia del modelo estético corporal imperante hacen que el adolescente sea vulnerable a desarrollar TCA.
El tratamiento de los trastornos de ansiedad tiene como objetivo disminuir la sintomatología, evitar complicaciones a largo plazo y prevenir la aparición de trastornos depresivos y de ansiedad en la edad adulta. La psicoterapia cognitivo-conductual y el tratamiento farmacológico han demostrado ser eficaces. Los psicofármacos cuya eficacia ha sido demostrada en niños y adolescentes con trastornos de ansiedad son los ISRS (inhibidores selectivos de la recaptación de serotonina), sertralina, fluoxetina, paroxetina, fluvoxamina y citalopram.
Trastornos de la conducta alimentaria
La adolescencia es la edad en que con más frecuencia debutan los trastornos de la conducta alimentaria (TCA). La preocupación por la imagen corporal, la necesidad de aprobación social y la influencia del modelo estético corporal imperante hacen que el adolescente sea vulnerable a desarrollar TCA. Los TCA en el DSMV han sufrido alguna modificaciones y se describen la Anorexia Nerviosa, la Bulimia, el Trastorno por Atracón, el Trastorno por Evitación/Restricción de la ingesta de comida y la Pica y el Trastorno por Rumiación.
Los trastornos de ansiedad en la infancia cambian su expresión clínica según la edad, los miedos infantiles en la adolescencia se sustituyen por miedo al fracaso escolar, a la competencia social y las cuestiones de salud.
Anorexia Nerviosa (AN)
El diagnóstico se hace con los criterios DSMV. Ver Tabla 3
Es más frecuente en las chicas, con una relación de 9 a 10 chicas por cada chico. La edad de mayor incidencia es entre los 15 y los 19 años. La clínica consiste en síntomas cognitivo-emocionales (distorsión o insatisfacción por la imagen corporal, deseo persistente de bajar peso y miedo a subir de peso), conductuales (todas las conductas orientadas a perder peso) y biológicos ( secundarios a la malnutrición y a las conductas compensatorias). En los varones más que la delgadez, el objetivo es un cuerpo musculado. Con frecuencia puede aparecer en la evolución una bulimia nerviosa. La curación se suele dar en un 70-80% de los casos pero la duración de la enfermedad es larga, requiriendo los casos graves de años de tratamiento. Hasta en la mitad de los pacientes puede perdurar algún tipo de TCA parcial que con frecuencia coexiste con otro trastorno psiquiátrico.
Los TCA tienen gran comorbilidad psiquiátrica, en especial con depresión, trastornos por ansiedad, trastorno obsesivo-compulsivo y trastorno de la personalidad.
Los TCA tienen gran comorbilidad psiquiátrica: depresión, ansiedad, trastorno obsesivo-compulsivo y trastorno de la personalidad.
El tratamiento comienza con la evaluación médica que debe hacer el pediatra o médico de familia para en primer lugar descartar que sea una enfermedad médica la causante de la pérdida de peso y para determinar la gravedad de la desnutrición. (7) Hay que controlar la tensión arterial y la frecuencia cardiaca, la bradicardia es indicativa de gravedad y puede determinar la indicación de ingreso hospitalario. El tratamiento de la anorexia nerviosa (AN) incluye el tratamiento nutricional, psicológico, psicosocial y a veces farmacológico. Los criterios de ingreso son: bradicardia, frecuencia cardiaca igual o menor de 45 pulsaciones por minuto, IMC igual o menor a 14-15, nula ingesta de alimentos o líquidos, alteraciones hidroelectrolíticas, hematemesis, riesgo suicida y comorbilidad severa.
Bulimia Nerviosa (BN)
Muchos pacientes con AN viran a BN. Su debut suele ser en la adolescencia tardía y adultos jóvenes. El diagnóstico se hace siguiendo los criterios del DSMV. Tabla 4.
Normalmente los atracones aparecen tras un periodo de ayuno y se siguen de sentimientos de culpa, ansiedad y empeoramiento de la imagen corporal por lo que se suele seguir de vómitos y periodos posteriores de ayuno prolongado para compensar. En esta patología es habitual la presencia de conductas de riesgo en relación a la impulsividad: autolesiones, consumo de alcohol y drogas, tentativas de suicidio, episodios de cleptomanía…La comorbilidad con otros trastornos psiquiátricos es habitual, en especial con depresión (entre un 40 y 80 %) y trastorno de personalidad límite y abuso de alcohol.
El tratamiento es la psicoterapia cognitivo-conductual, dieta y psicofármacos.
El tratamiento más eficaz es la psicoterapia cognitivo-conductual, también ha resultado ser útil la terapia interpersonal. Se debe acompañar de un asesoramiento dietético. A diferencia de la AN, los psicofármacos si son eficaces en el tratamiento Los fármacos empleados con eficacia demostrada son la fluoxetina a dosis altas (60 mg) y los fármacos anti-impulsivos siendo el topiramato el más estudiado.
Es novedad en el DSM V la aparición del diagnóstico de Trastorno por Evitación/ Restricción de la Ingesta de la Comida. Consiste en una disminución de la ingesta de la comida de forma crónica que repercute en un desarrollo poco adecuado. Aparece en la infancia, y más rara vez en la adolescencia. Los síntomas físicos son los propios de la malnutrición que pueden llegar a ser graves. El origen del trastorno no está claro y puede deberse a inapetencia y o, aversión a determinadas características sensoriales de la comida como textura, olor…, lo que lleva a restringir muchos alimentos. A veces se desencadena con una disfagia funcional o fobia a la deglución que se precipita tras un atragantamiento y que lleva aun miedo intenso a comer y tragar. Estos niños pueden tener psicopatología asociada sobre todo trastornos de ansiedad, trastorno obsesivo-compulsivo, discapacidad intelectual y autismo. En ocasiones se asocia a un temperamento difícil del niño y una dinámica familiar alterada por la conflictividad que existe en torno a la hora de las comidas. El pediatra debe descartar patología somática de base en especial problemas gastrointestinales, alergias o intolerancias alimentarias y trastornos neurológicos o neuromusculares.
El tratamiento debería empezar con la prevención y asesoramiento a los padres con pautas psicoeducativas cuando se detecta el problema. Las intervenciones son individualizadas dependiendo de cómo se inició el trastorno, exposición conductual a la comida, enseñar al niño a manejar la ansiedad y también a sus padres.
Esquizofrenia en la adolescencia
La presencia de síntomas psicóticos aislados no implica tener una esquizofrenia, en niños y adolescentes este tipo de síntomas es más elevado que en la edad adulta. La epidemiología de los primeros episodios psicóticos en adolescentes no es bien conocida, se estima una prevalencia para adolescentes de 13 años de 0.9/ 10.000 y para jóvenes de 18 años de 17.6/ 10.000.
Los criterios diagnósticos que se emplean en esquizofrenia en la infancia son los mismos que en la edad adulta. En los niños se habla de esquizofrenia de inicio muy temprano si debuta antes de los 13 años y si lo hace entre los 13 y los 17 años se denomina de inicio temprano.
Los síntomas en la esquizofrenia se dividen en síntomas positivos, negativos, motores, afectivos y cognitivos.
Los síntomas positivos incluyen las ideas delirantes, las alucinaciones y los trastornos de la vivencia del yo (difusión, robo o control del pensamiento). Los síntomas negativos incluyen la apatía, abulia, falta de interés, pobreza de pensamiento, perseveración y aplanamiento afectivo. Pueden confundirse con los efectos secundarios de la medicación o con síntomas depresivos. Los síntomas motores son el estupor catatónico, las estereotipias, el negativismo, la inquietud y la agitación. Los síntomas desorganizados son los comportamientos inadecuados que no se corresponden con la situación dada, los trastornos de curso del pensamiento o alteración en el proceso del pensamiento que se pueden manifestar en un lenguaje vago, circunstancial, prolijo o incoherente con uso de neologismos. Los síntomas afectivos son la ansiedad, irritabilidad y bajo estado de ánimo. En cuanto a los síntomas cognitivos consisten en dificultad de concentración, merma en la capacidad de abstracción, memoria etc…,
La esquizofrenia evoluciona en fases, existe una fase premórbida en la que se aprecian alteraciones en el desarrollo en los niños, principalmente retraso en el desarrollo motor, problemas atencionales, del lenguaje y del desarrollo motor. Se sigue de la fase de pródromos que comprende desde el primer cambio apreciable de conducta hasta los primeros síntomas psicóticos, puede durar años y los síntomas más frecuentes son los depresivos, negativos y el empeoramiento funcional y social. Se sigue del debut del primer episodio y de la fase de mantenimiento.
La esquizofrenia evoluciona en fases, existe una fase premórbida en la que se aprecian alteraciones en el desarrollo en los niños, principalmente retraso en el desarrollo motor, problemas atencionales, del lenguaje y del desarrollo motor.
La etiología de la esquizofrenia sigue siendo desconocida, a la teoría genética cada vez más sustentada se añade al ambiental con ejemplos como la alta prevalencia de infecciones en la madre durante el embarazo o déficits vitamínicos (folato) y complicaciones perinatales. Tras el nacimiento, el consumo de cannabis parece aumentar el riesgo de esquizofrenia en pacientes vulnerables.
La etiología del neurodesarrollo se ha ido consolidando, habría un neurodesarrollo alterado desde el nacimiento. Esta teoría se sustenta en la mayor frecuencia en esquizofrénicos de antecedentes de complicaciones obstétricas, anomalías físicas leves, anomalías volúmetricas cerebrales y en la citoarquitectura cortical y la presencia de dificultades neurocognitivas y neuromotoras previas al debut de la enfermedad. El inicio de la enfermedad de forma precoz y su inicio insidioso que es el típico en la infancia, son indicadores de mal pronóstico.
En la actualidad las campañas de prevención se basan en la detección de adolescentes de alto riesgo de padecer esquizofrenia. Los criterios para considerar ese alto riesgo son la presencia de síntomas psicóticos atenuados en los 12 meses previos, la presencia de síntomas psicóticos breves e intermitentes , tener un familiar de primer o segundo grado con psicosis y haber tenido un declive en el funcionamiento social y académico.(8)
El tratamiento de la esquizofrenia es farmacológico y psicosocial(9). Los fármacos indicados son los neurolépticos típicos o atípicos de segunda generación. La risperidona es el fármaco más estudiado pero también se utilizan la olanzapina, quetiapina y aripiprazol. La olanzapina está indicada en casos resistentes. El tratamiento psicológico indicado es psicoeducación, técnicas de distracción del pensamiento, de habilidades sociales y rehabilitación cognitiva si ha habido deterioro.
Tablas y figuras
Tabla 1. Criterios para el diagnóstico de trastorno de conducta según DSMV
|
A) Un patrón repetitivo y persistente de comportamiento en el que se violan los derechos básicos de otras personas o normas sociales importantes de la edad, manifestándose por la presencia de 3 o más de los siguientes 15 criterios de cualquiera de las categorías que aparecen a continuación durante los últimos 12 meses y por lo menos de un criterio durante los últimos 6 meses: |
|
Agresión a personas y animales |
|
1 A menudo fanfarronea, amenaza o intimida a otros 2 A menudo inicia peleas físicas 3 Ha utilizado un arma que puede causar daño físico grave 4 Ha manifestado crueldad física con otras personas 5 Ha manifestado crueldad física con animales 6 Ha robado enfrentándose a la victima 7 Ha forzado a alguien a una actividad sexual |
|
Destrucción de la propiedad |
|
8 Ha provocado deliberadamente incendios con la intención de causar daños graves 9 Ha destruido deliberadamente propiedades de otras personas |
|
Fraudulencia o robo |
|
10 Ha violentado el hogar, la casa o el automóvil de otra persona 11 A menudo miente para obtener bienes o favores o para evitar obligaciones 12 Ha robado objetos de cierto valor sin enfrentamiento con la victima pero sin allanamientos o destrozos |
|
Violaciones graves de normas |
|
13 A menudo permanece fuera de casa de noche a pesar de las prohibiciones paternas, un comportamiento que inició antes de los 13 años 14 Se ha escapado de casa durante la noche por lo menos 2 veces, viviendo en casa de sus padres o un hogar sustitutivo (o sólo una vez sin regresar durante un largo periodo de tiempo) 15 Suele hacer novillos en la escuela, práctica iniciada antes de los 13 años de edad |
|
B) El trastorno disocial provoca deterioro clínicamente significativo de la actividad social, académica o laboral |
|
C) Si el individuo tiene 18 años o más, no cumple criterios de trastorno antisocial de la personalidad. |
Tabla 2. Criterios diagnósticos del episodio depresivo mayor según el DSMV
|
A) Presencia de 5 o más de los siguientes síntomas durante un periodo e dos semanas que representan un cambio respecto al funcionamiento previo; uno de los síntomas debe ser 1) estado de ánimo depresivo, o 2) pérdida de interés o de la capacidad para el placer |
|
1 Estado de ánimo depresivo la mayor parte del día, casi cada día según lo indica el propio sujeto o la observación realizada por otros. En niños y adolescentes el estado de ánimo puede ser irritable 2 Disminución acusada del interés o de la capacidad para el placer en todas o en casi todas las actividades, la mayor parte del día casi cada día 3 Pérdida importante de peso sin hacer régimen o aumento de peso (por ejemplo, un cambio de más del 5 % del peso corporal en menos de un mes), o pérdida del apetito casi cada día. En niños y adolescentes fracaso en lograr el aumento de peso esperable 4 Insomnio o hipersomnia casi cada día 5 Agitación o enlentecimiento psicomotores casi cada día 6 Fatiga o pérdida de energía casi cada día 7 Sentimientos de inutilidad o de culpa excesivos o inapropiados casi cada día 8 Disminución de la capacidad para pensar o concentrarse, o indecisión, casi cada día 9 Pensamientos recurrentes de muerte, ideación suicida recurrente sin un plan específico o una tentativa de suicidio o un plan específico para suicidarse |
|
B) Los síntomas provocan malestar clínicamente significativo o deterioro social, laboral o de otras áreas importantes de la actividad del individuo |
|
C) El episodio no es atribuible a los efectos fisiológicos directos de una sustancia o una enfermedad médica |
|
D) La ocurrencia de un episodio depresivo mayor no se explica mejor por un trastorno esquizoafectivo, esquizofrenia, trastorno esquizofreniforme, trastorno delirante, u otros trastornos del espectro esquizofrénico y otros trastornos psicóticos |
|
E) No ha habido un episodio maniaco o hipomaniaco |
Tabla 3. Criterios diagnósticos de Anorexia Nerviosa según DSMV
|
A) Restricción de la alimentación en relación con las necesidades energéticas hasta presentar un peso significativamente bajo respecto al esperado según la edad, género, desarrollo y estado de salud .Tener un peso significativamente bajo se define como un peso menor a la franja mínima de normalidad o, en niños y adolescentes, menor al mínimo esperado |
|
B) Presencia de miedo intenso a ganar peso o a volverse obeso o persistencia de conductas que interfieren en la recuperación del peso, incluso estando en bajo peso |
|
C) Alteración de la percepción del peso o la silueta corporal, exageración de su importancia en la autoevaluación o negación del peligro que comporta el bajo peso |
|
Se especifica si es de tipo restrictivo o purgativo (presencia de vómitos autoinducidos, o abuso de laxantes, diuréticos o enemas) También se especifica si está en remisión parcial o completa Se especifica la gravedad: leve, moderada o extrema, en función del IMC (índice de masa corporal) |
Tabla 4. Criterios diagnósticos de bulimia nerviosa según DSMV
|
A) Presencia de atracones recurrentes. Un atracón se caracteriza por: |
|
1 Ingesta de alimento en un corto espacio de tiempo (por ejemplo en un periodo de dos horas) en cantidad superior a la que la mayoría de las personas ingerirían en un periodo de tiempo similar y en las mismas circunstancias 2 Sensación de pérdida de control sobre la ingesta del alimento (por ejemplo, sensación de no poder parar de comer o no poder controlar el tipo o la cantidad de comida que se está ingiriendo) |
|
B) Conductas compensatorias inapropiadas, de manera repetida con el fin de no ganar peso, como son provocación del vómito, uso excesivo de laxantes, diuréticos, enemas u otros fármacos, ayuno y ejercicio físico |
|
C) Los atracones y las conductas compensatorias inapropiadas tienen lugar, como promedio, al menos una vez a la semana durante un periodo de 3 meses |
|
D) La autoevaluación está exageradamente influida por el peso y la silueta corporales |
|
E) La alteración no aparece exclusivamente en el transcurso de la anorexia nerviosa |
|
Se debe especificar si es de tipo purgativo o no purgativo y la gravedad actual: leve, moderada o grave |
Bibliografía:
1. Lee et al .Mental Health: Opportunity and Obligation. Science31 octubre 2014 vol 346 no 6209 pp.547-549
2. Toro Trallero J. El adolescente en su mundo. Riesgos, problemas y trastornos. Editorial Pirámide 2010
3. DSMV. Manual de clasificación de enfermedades mentales de la Asociación Americana de Psiquiatría2014
4. Torrubia R Molinero B. Trastorno de conducta y psicopatía en Psicopatología del Desarrollo. Editorial Pirámide 470-488
5. Krain A Vasco L Klein RG. Disruptive Mood Dysregulation Disorder; a New Diagnostic Approach to chronic irritability in Youth. The American Journal of Psychiatry sept 2014vol 171 nº8 918-924.
6. Tassin C Reynaerc C et al. Anxiety Disorders in adolescence. Psychiatri Danub nov 2014 26 suppl 1: 27-30
7. Campbell K Peebles R. Eating disorders in children and adolescents: state of the art review. Pediatrics sept 2014. 134 (3) 582-92.
8. Simos AZ Umbricht D et al. Declining Transition rates to psychosis: the role of diagnostic spectra and symptom overlaps in individuals with attenuated psychosis syndrome. Schizoph. Res. Nov 2014 159 (2-3) 292-8-
9. Stafford MR Mayo-Wilson E et al. Efficacy and safety of pharmacological and psychological interventions for the treatment of psychosis and schizophrenia in children, adolescents and young adults: a systematic review and meta-analysis. Plos One 2015. Feb 11; 10 (2) e 0117166 doc 10.1371 journal pone 0117166 e collection 2015.
Anticoncepción. ¿Qué necesitan los adolescentes?
Anticoncepción ¿Qué necesitan los adolescentes?
M.J. Rodríguez Jiménez.
F.E.A. Ginecología y obstetricia. H.U. Infanta Sofia. San Sebastián de los Reyes. Madrid.
Adolescere 2015; III (2): 69-79
Resumen
|
En la adolescencia el método anticonceptivo que se utilice debe ser eficaz, seguro, reversible, de fácil uso, que no afecte a la calidad de la relación percibida por el usuario y si es posible, de precio asequible. Teniendo en cuenta que el único método anticonceptivo doblemente eficaz para la prevención del embarazo no deseado y para evitar la transmisión de cualquier infección de transmisión sexual es el preservativo, se debería hablar de él siempre que se intuya que el o la adolescente vaya a iniciar o ya mantenga relaciones sexuales con o sin coito. Los métodos cuyo uso requiera mayores cuidados pueden ser rechazados o mal utilizados por los adolescentes. Palabras clave: Métodos anticonceptivos; Consejo contraceptivo; Adherencia y cumplimentación. |
Abstract
|
The contraceptive method used in adolescence must be effective, safe, reversible, easy to use, with little perceived interference with the quality of the relationship and if possible, affordable. Given that the only method that is effective in preventing both unwanted pregnancy and sexually transmitted disease is the condom, one should mention it whenever there is suspicion of initiated/close to initiating sexual relations with or without intercourse. Other methods that require greater care may be rejected or misused by the teenagers. Key words: Contraception; Contraceptive advice; Adherence and completion. |
Introducción
Hablar de anticoncepción en la adolescencia implica necesariamente reconocer dos hechos diferentes:
— el primero, positivo: el reconocimiento del derecho que el adolescente tiene a disfrutar de su sexualidad de un modo seguro evitando el resultado adverso de la misma.
— el segundo negativo: reconocer que a pesar de las múltiples estrategias utilizadas por familia, educadores, sanitarios e instituciones gubernamentales, no se consigue eliminar el problema que supone el embarazo no deseado.
Las cifras de los estudios de población son claras en ese sentido:
Según datos del Instituto Nacional Estadística (INE) correspondientes al año 2012, la tasa de fecundidad se sitúa en 12 nacimientos x mil adolescentes entre 15 y 19 años Los datos más recientes publicados sobre la tasa de interrupciones voluntarias del embarazo correspondientes al año 2013 y publicados en diciembre de 2014, aunque no especifican cifras sobre menores, señalan que del total de abortos, el 12,23%o fueron de “19 y menos años”.
Si se suman ambas cifras, el resultado concuerda aproximadamente con los últimos datos publicados por Instituto Nacional de Estadística, Ministerio de Sanidad y Consumo y del Consejo Superior de Investigaciones Científicas, que establecían en el año 2010 la tasa de embarazo en mujeres de 15 a 19 años en España en el 23,36 por mil. La proporción de abortos sobre embarazos fue del 54,52%.
Además, las estimaciones del INE son que el número de madres adolescentes seguirá en aumento en esta década y para el año 2019 nacerán 1047 niños de madres menores de 15 años.
Las estimaciones del INE son que el número de madres adolescentes seguirá en aumento en esta década y para el año 2019 nacerán 1047 niños de madres menores de 15 años.
Entre los métodos de protección utilizados el preservativo sigue siendo el más frecuente y habitual, seguido de la píldora anticonceptiva.
Por todo ello la anticoncepción en la adolescencia plantea al profesional una pregunta: ¿Por qué si los métodos anticonceptivos están al alcance de todos, son prescritos con liberalidad y pueden comprarse con facilidad no son empleados por los adolescentes de forma habitual?
Las estadísticas informan en ese sentido: aunque existe una tendencia creciente a utilizar métodos anticonceptivos, todavía existe un 35% de adolescentes que reconocen no utilizarlos de manera habitual. Las prácticas de riesgo son especialmente notables entre los y las jóvenes con menor nivel educativo y menor estatus social, así como entre los y las jóvenes inmigrantes sin nacionalidad española. Casi el 30% de quienes tienen formación sólo básica dicen tener relaciones sin protección, porcentaje muy similar al de jóvenes no nacionalizados, que duplica prácticamente el porcentaje medio del colectivo. Es en estos grupos en los que se encuentra la mayor proporción de embarazos no deseados.
Entre los métodos de protección utilizados el preservativo sigue siendo el más frecuente y habitual, seguido de la píldora anticonceptiva. Otros métodos como anillo, parches o implantes son utilizados minoritariamente. Y el DIU(dispositivo intrauterino) es muy poco usado, aunque últimamente se propugna su uso como método de larga duración Al menos en declaración explícita el uso de otros métodos como el coito interrumpido o los métodos naturales son muy minoritarios, pero siguen existiendo.
Consejo contraceptivo en adolescentes
Aunque no existen métodos anticonceptivos específicos, lo evidente es que la anticoncepción en la adolescencia debe reunir una serie de requisitos por las circunstancias y características especiales de esta edad:
— Debe tener en cuenta el grado de maduración biológica y no interferir en el desarrollo y el crecimiento estatural.
— Debe ser reversible salvo que casos excepcionales como enfermedades o deficiencias psíquicas aconsejen lo contrario.
— Debe ser adecuado a su actividad sexual, valorando el tipo y frecuencia y la existencia de compañero no monógamo o cambios frecuentes de pareja.
— Debe ser de fácil realización. Los métodos cuyo uso requiera mayores cuidados pueden ser rechazados o mal utilizados por los adolescentes.
— Puede plantear problemas de tipo ético-legal cuando el adolescente sea menor de edad.
Para realizar un adecuado consejo contraceptivo, es necesario tener en cuenta los tres factores que intervienen: prescriptor, método y usuario.
Prescriptor
Uno de los problemas que los adolescentes refieren es que no siempre tiene facilidad para acceder a los servicios de atención a la salud:
— Los adolescentes desconocen los recursos sanitarios donde pueden acudir.
— La burocratización de los sistemas de atención al usuario impide la confidencialidad y puede dar origen a una demora inasumible para el adolescente.
— Los horarios de las consultas médicas coinciden con el horario escolar, por lo que es difícil el acceso a las mismas sin que se enteren los padres o profesores.
— El tipo de consulta demandado por el adolescente precisa de mayor tiempo del que dispone el profesional.
Uno de los problemas que los adolescentes refieren es que no siempre tiene facilidad para acceder a los servicios de atención a la salud.
Una vez superados esos escollos la atención por el profesional sanitario debe reunir una serie de requisitos:
— establecer un buen vínculo y que el adolescente perciba que el profesional se interesa y se muestra dispuesto a ayudarle sin paternalismos.
— explicar las condiciones de confidencialidad de la consulta, facilitando así que el adolescente confíe sus preocupaciones y dudas más abiertamente. Si se presenta con el padre y la madre o tutores, después de escuchar lo que éstos tengan que decir, en su presencia, se les solicita quedarse a solas. Separarlo de los padres le hace sentirse bien, percibe que se respeta su autonomía y se le considera capaz de ocuparse de su salud. Si se presentan como pareja, es lógico atenderles juntos.
— el proceso de elección del método ha de ser voluntario y no condicionado por las preferencias del profesional, por factores de presión o coerción de la pareja, o por influencias negativas de padres y madres o del grupo de iguales. Hay que informar y asesorar sobre riesgos y beneficios, y promover que sean ellos quienes decidan.
— dejar que los jóvenes expresen sus ideas y dudas sobre el método y manifestar comprensión ante los inconvenientes que expliquen. No se trata de convencerlos de las ventajas de usar un método determinado, pues el joven puede sentir que ésa no ha sido su decisión y no lo utilice o cometa errores.
— siempre se debe mantener una visión positiva de la sexualidad, pero informando de los riesgos de la misma. Se debe potenciar y valorar la asertividad para poder resistirse a la presiones a la hora de mantener o no relaciones y negociar con la pareja el uso del preservativo.
La medicalización excesiva de la anticoncepción puede ser disuasoria para el acercamiento del adolescente a los servicios Si se va a prescribir un método anticonceptivo hormonal, la Sociedad Española de Anticoncepción (SEC) recomienda pesar y tomar la tensión arterial y realizar una anamnesis orientada a descartar factores de riesgo, en concreto indagar sobre antecedentes familiares de patología trombótica o vascular en <45 años. El examen ginecológico y las determinaciones analíticas no son imprescindibles para hacer consejo anticonceptivo; es conveniente pedir una analítica con perfil hepático y coagulación pero ésta puede posponerse para una visita posterior de seguimiento del método.
Método
En ausencia de un método anticonceptivo ideal, es muy importante poner a disposición del adolescente la gama más amplia posible de métodos, analizando detalladamente cada uno de ellos en relación a las variables biológicas, psicoafectivas, socioeconómicas y los valores del entorno en que se desenvuelve.
En ausencia de un método anticonceptivo ideal, es muy importante poner a disposición del adolescente la gama más amplia posible de métodos, analizando detalladamente cada uno.
La indicación /elección de un método debe contemplar factores dependientes del mismo:
— Eficacia: se refiere a la capacidad del método para evitar un embarazo. Se mide mediante el índice de Pearl (IP) que es el número de embarazos que se producirían cada 100 mujeres durante un año de uso. La eficacia teórica dista de la real al estar condicionada por la utilización por parte de la usuaria.
— Seguridad: se refiere a la capacidad de un método para alterar positiva o negativamente la salud. La elección segura debe valorar el estado de salud del potencial usuario, así como las contraindicaciones e indicaciones de cada uno de los métodos.
— Reversibilidad: se refiere a la recuperación de la capacidad reproductora al interrumpir el uso. En la anticoncepción para adolescentes este es un requisito obligatorio excepto en casos concretos (pacientes incapacitadas).
— Facilidad/complejidad de uso: está relacionada con factores no dependientes del método en sí, tales como nivel educacional, madurez psíquica, conocimiento del propio cuerpo y habilidades manuales que es necesario individualizar.
Con estos requisitos, se establecen cuatro categorías para los métodos anticonceptivos en la adolescencia:
— Recomendables: incluyen preservativos y anticonceptivos orales, parches y anillo.
— Aceptables: incluyen DIU, diafragma, esponjas, espermicidas y anticonceptivos depot.
— Poco aceptables: incluyen métodos quirúrgicos y métodos naturales.
— De emergencia: anticoncepción postcoital.
Usuario
La indicación /elección de un método debe contemplar factores dependientes del usuario:
— Edad: valorar el grado de maduración biológica. En este apartado es preciso recordar que la anticoncepción hormonal puede instaurase tras la menarquia sin que se afecte al desarrollo o crecimiento de la adolescente.
— Grado de maduración psicológica: condiciona la motivación, la aceptabilidad, el cumplimiento y el control y seguimiento del método.
— Actividad sexual: se orienta a conocer si existen o no prácticas coitales, edad de inicio de las mismas, frecuencia, estabilidad de la pareja, grado de participación de la pareja en la anticoncepción y número de parejas sexuales.
— Aceptabilidad: el método debe ser compatible con las normas confesionales, creencias, valores y normas de conducta de cada usuario. Si existen conflictos, la cumplimentación no va a ser adecuada.
— Impacto sobre la economía: muchas veces el adolescente es el que debe pagarse el anticonceptivo y ello hace que opte por no usarlo o por utilizar “métodos gratuitos” como el coito interruptus. Es importante relacionar el precio del anticonceptivo con otros gastos habituales del adolescente (tabaco, copas, entradas a discoteca…) y hacerle ver que más que un gasto es una “inversión” en seguridad y tranquilidad.
— Entorno familiar y social: que pueden ser facilitadores o restrictivos del uso de anticoncepción y de su seguimiento.
Métodos anticonceptivos
Preservativo masculino
Es un método anticonceptivo especialmente recomendable en la adolescencia, dado que ofrece protección frente a las infecciones de transmisión sexual (ITS) y carece de efectos secundarios sistémicos. El preservativo no tiene contraindicaciones, no precisa supervisión médica y es relativamente barato y asequible. Se acepta que existe una gran diferencia entre la eficacia teórica y el uso típico: la eficacia teórica es IP: 0.5-2% y la real de 8-14% según la población estudiada. La tasa de rotura oscila entre 0.5-3% por lo que hay que avisar de esta posibilidad e indicar que si tiene lugar antes de la eyaculación, sólo hay que cambiar el preservativo, y si después de la misma, utilizar la anticoncepción de urgencia.
El preservativo masculino es un método anticonceptivo especialmente recomendable en la adolescencia, dado que ofrece protección frente a las infecciones de transmisión sexual (ITS) y carece de efectos secundarios sistémicos.
Si el preservativo se utiliza correctamente, su efectividad es elevada. Su uso, asociado a la anticoncepción hormonal o al dispositivo intrauterino (Doble método), ofrece una elevada seguridad anticonceptiva y de protección frente a las ITS, lo que lo hace especialmente indicado en la adolescencia. El doble método exige una importante motivación de ambos miembros de la pareja y su coste económico es elevado.
Otros métodos de barrera
— Espermicidas: tiene una protección añadida sobre las ITS pero deben utilizarse asociados a otros métodos de barrera pues la eficacia per se es escasa (15-20% fallos)
— Diafragma: tiene la ventaja de ser reutilizable y la desventaja de que no protege frente a ITS y necesita un adiestramiento para su inserción. La tasa de fallos es del 6 al 16%.
— Preservativo femenino: su tasa de eficacia varía entre el 4% y el 27%. Ofrece protección anticonceptiva y, si se utiliza de forma adecuada, proporciona una protección adicional de la vulva frente a ciertas ITS. Tiene un mayor coste que el preservativo masculino, mayor tasa de fallos y peor cumplimiento por desplazamientos durante el coito. No precisa supervisión médica.
Anticoncepción Hormonal Combinada (AHC)
Constituye un método de elección por su alta eficacia anticonceptiva y por tener una serie de efectos no anticonceptivos beneficiosos. Las adolescentes, por su edad, suelen tener muy pocas contraindicaciones para la AHC, pero siempre se tendrán en cuenta los criterios de elegibilidad de la OMS. Las diferentes presentaciones de la AHC solamente difieren en la pauta de empleo, hecho que debemos valorar con la adolescente para que decida la que le resulte más cómoda: diaria en el caso de la píldora, semanal en el caso del parche mensual en el caso del anillo. Su eficacia es 0,3% en uso perfecto y el 8% en uso típico durante el primer año
Las adolescentes, por su edad, suelen tener muy pocas contraindicaciones para la AHC, pero siempre se tendrán en cuenta los criterios de elegibilidad de la OMS.
Anticoncepción hormonal combinada oral
Tomar 1 comprimido diario a partir del primer día de la regla. Según la presentación del preparado la toma será de 21 días (descansando 7) o 28 días (sin descanso) y reiniciar. En los preparados de 28 días que contienen píldoras sin medicación, éstas pueden ser de 7, 4 y 2 días. La hemorragia por deprivación se inicia en los días de descanso o píldoras sin contenido hormonal. Hay que tomar la píldora más o menos a la misma hora, y no olvidar ninguna. Si hay olvidos que no superan las 48 horas se puede seguir normalmente el tratamiento; si las superan, hay que seguir con la medicación y emplear medidas anticonceptivas complementarias (preservativo) durante 7 días.
Anticoncepción hormonal combinada transdérmica
El parche se coloca pegado en la piel (salvo en las mamas) el primer día del sangrado menstrual y se cambia 1 vez por semana durante 3 semanas. Tras 1 semana sin parche en la que aparece la hemorragia por deprivación se inicia un nuevo ciclo de 3 semanas.
Anticoncepción hormonal combinada vaginal
El anillo se coloca en el interior de la vagina el primer día del sangrado menstrual y se retira a los 22 días. Tras un periodo de 6 días sin anillo en los que aparece la hemorragia por deprivación, se introduce un nuevo anillo (siempre se coloca y retira el mismo día de la semana).Normalmente, el anillo no se nota durante el coito ni causa molestias, pero, si lo hiciera, puede retirarse durante un máximo de 3 horas, lavarlo con agua fría o tibia y volverlo a insertar.
Anticoncepción hormonal sólo con gestágeno (AHG)
La eficacia anticonceptiva de la AHG es muy alta y, además, disminuye la incidencia de dismenorrea. Está especialmente indicada en las adolescentes que presenten contraindicaciones a los estrógenos. Su principal inconveniente radica en los posibles cambios del patrón de sangrado, porque el sangrado irregular es peor tolerado en las adolescentes en comparación con las adultas. Existen 3 presentaciones de AHG: oral(píldoras de levonorgestrel), inyección intramuscular depot(acetato de medroxiprogesterona depot AMPD) e implante. La toma de la píldora con AHG es diaria, iniciándola el primer día de la regla, sin interrupciones. En el caso del inyectable, la primera dosis se administrará entre el primer y el quinto día del ciclo, de forma intramuscular, y se repetirá cada 12 semanas. El implante subcutáneo se coloca entre el primer y el quinto día del ciclo y dura 3 años.
Dispositivo intrauterino (DIU)
El DIU ofrece a las adolescentes una elevada eficacia anticonceptiva y no precisa motivación para su cumplimiento. Se coloca durante la regla y es un método de larga duración (5 años).Existen DIUs de cobre y hormonales con levonorgestrel (DIU-LNG) Precisa inserción por parte de un profesional y tolerancia al examen ginecológico por parte de la adolescente El DIU de cobre puede producir aumento del sangrado y de la dismenorrea. El DIU-LNG puede alterar el patrón de sangrado menstrual, hecho que debe advertirse a la adolescente para que acepte la posibilidad de sangrado irregular o amenorrea. Recientemente ha aparecido en el mercado un DIU-LNG más pequeño con una duración de 3 años, especialmente indicado para adolescentes por su mayor facilidad de inserción y que según el fabricante no altera el patrón menstrual conservando una alta eficacia.
Recientemente ha aparecido en el mercado un DIU-LNG más pequeño con una duración de 3 años, especialmente indicado para adolescentes por su mayor facilidad de inserción y que según el fabricante no altera el patrón menstrual conservando una alta eficacia.
Anticoncepción de urgencia (AU)
Los adolescentes deben conocer la existencia de los métodos de urgencia para poder utilizarlos en caso necesario informándolos de que la eficacia de la AU no es absoluta, sólo protege frente al coito muy reciente. En las primeras 24 horas la eficacia es del 95%, de 24 a 48 horas 85%, y de 48 a 72 horas 58%.
En el mercado español se dispone de AU con 1 comprimido de levonorgestrel para su utilización hasta transcurridas las72 horas del coito de riesgo, y con acetato de ulipristal hasta las 120 horas. En España, la AU es de libre dispensación, sin receta médica, ya que se trata de un medicamento que no es tóxico, o tiene riesgo de adicción, su dosificación es muy fácil (un solo comprimido), no causa teratogenia y no tiene contraindicaciones. El principal mecanismo de acción de la AU es la inhibición o el retraso de la ovulación, pero no impide la nidación de un huevo fecundado.
Cumplimiento y adherencia al tratamiento anticonceptivo
Como en otras etapas de la vida, en la adolescencia el método anticonceptivo que se utilice debe ser seguro y eficaz y sabemos que la efectividad de un método, es decir su eficacia durante el uso, depende de la adherencia al mismo y de su continuidad. Los adolescentes tienen un peor cumplimiento de los métodos anticonceptivos y, por tanto, un mayor riesgo de embarazo no deseado y de contagio de una infección de transmisión sexual.
El preservativo es el método más utilizado pero su principal problema es que no se usa en todas las relaciones sexuales, siendo inconsistente en el 15% de las mujeres de 14 a 19 años que manifiestan utilizarlo como método anticonceptivo habitual. Las principales razones para no usar el preservativo que manifiestan son: lo imprevisto de la relación, el estado de euforia por alcohol o drogas, el empleo de otro método anticonceptivo o la negativa de la pareja.
El inadecuado cumplimiento del tratamiento en la toma de los anticonceptivos hormonales puede deberse al olvido de píldoras, la toma en un orden diferente o al retraso en el inicio del siguiente ciclo.
El inadecuado cumplimiento del tratamiento en la toma de los anticonceptivos hormonales puede deberse al olvido de píldoras, la toma en un orden diferente o al retraso en el inicio del siguiente ciclo. También influye negativamente el uso esporádico con frecuentes ceses y reinicios, no utilizar una protección anticonceptiva adicional cuando es preciso y discontinuar el método sin consultar otras alternativas y sin utilizar ningún otro.
Las adolescentes olvidan con más frecuencia la toma de píldoras, hasta 3 píldoras de media en cada ciclo, y menos del 41% la toman correctamente todos los días. Por todo esto la tasa de fallos se estima alrededor del 16% durante el primer año de uso.
En general, la población adolescente tiene más retiradas precoces de DIU que la población adulta.
Razones para un peor cumplimiento en el caso de los adolescentes (Tabla I).
Estrategias para mejorar cumplimiento
Preservativo masculino
Los adolescentes deben conocer que el uso correcto del preservativo reduce, en un porcentaje muy elevado, la incidencia de infección del VIH en ambos sexos, y también de otras ITS, por lo que es muy importante motivarlos para utilizar el preservativo como método anticonceptivo y de protección frente a infecciones.
No se debe presuponer que lo sepan utilizar. Hay que instruirlos, e instruirlas, en un uso correcto. En los adolescentes que ya lo utilizan, hay que preguntar sobre su uso en todos los coitos y su colocación adecuada desde el inicio del coito.
Se debe adiestrar en habilidades para la negociación de su uso desterrando falsas ideas como que se siente menos placer o que solo debe ser usado con pareja no habitual.
Anticoncepción hormonal combinada
Hay que conocer qué les preocupa y qué creen que tiene de malo la AHC, para despejar dudas y favorecer la adhesión al tratamiento. Una estrategia muy motivadora es informar a las usuarias sobre los beneficios no contraceptivos de la AHC, por ejemplo la regularización del ciclo o la mejora del acné. Hay que insistir en el tema del aumento de peso, que preocupa mucho a las adolescentes, explicando que suele ser mínimo con los actuales métodos de baja dosis.
A fin de mejorar y facilitar la cumplimentación de los tratamientos anticonceptivos entre las adolescentes, se han diseñado una serie de estrategias:
— Pautas sin descanso, con siete comprimidos sin sustancia activa, con el fin de crear hábitos de rutina para la toma diaria y evitar el retraso en el inicio del siguiente envase.
— Pautas con un menor intervalo libre de hormonas, con solo 4 comprimidos sin sustancia activa. Parece que la pauta 24+4 tiene mejor índice de Pearl en las adolescentes que la convencional 21+7.
— Inicio rápido (quick start). Consiste en el inicio de la toma el mismo día de la consulta siempre que exista la seguridad de ausencia de embarazo y recomendando anticoncepción de apoyo con preservativo durante los 7 días posteriores a la iniciación del método.
— Otras vías de administración no diarias: semanal (parche), mensual (anillo) trimestral (gestágeno depot),trianual (implante). Uno de los problemas en el uso de cualquier método anticonceptivo por parte de las adolescentes, es el mal cumplimiento debido a unas tasas de abandonos elevadas, por lo que la utilización por las más jóvenes de métodos de larga duración como son el DIU-LNG, el implante, e incluso el AMDP inyectable propician una mayor efectividad que otros métodos hormonales al presentar menor tasa de abandonos y evitarse errores en su uso.
— Puede ser útil asociar la toma de la píldora a una actividad cotidiana, por ejemplo, después de lavarse los dientes. También puede ser útil la utilización de sistemas de aviso para recordar la toma diaria de la píldora, como alarmas de recuerdo en el teléfono móvil.
— Implicar (si es posible) a los padres y madres o a la pareja. De esta manera, pueden ayudar a la joven a recordar el uso correcto del método elegido.
— Realizar un control a los 3-6 meses del inicio de la toma, para comprobar el uso correcto y aclarar dudas.
— Actuar frente a las administraciones públicas demandando la financiación de los métodos anticonceptivos.
Los adolescentes deben conocer que el uso correcto del preservativo reduce, en un porcentaje muy elevado, la incidencia de infección del VIH en ambos sexos, y también de otras ITS.
A pesar de que en la 4ª edición de los Criterios Médicos de Elegibilidad de la OMS no existe un límite para su utilización en función del IMC, la Sociedad Española de Contracepción considera que cuando éste es superior a 35 Kg/m2 el incremento del riesgo tromboembólico hace que el riesgo sea superior a los beneficios que se puedan obtener.
Situaciones especiales en adolescentes
Obesidad: A pesar de que en la 4ª edición de los Criterios Médicos de Elegibilidad de la OMS no existe un límite para su utilización en función del IMC, la Sociedad Española de Contracepción considera que cuando éste es superior a 35 Kg/m2 el incremento del riesgo tromboembólico hace que el riesgo sea superior a los beneficios que se puedan obtener. Los métodos con solo gestágeno se pueden utilizar sin limitación, excepto el acetato de medroxiprogesterona inyectable con el que existe una mayor tendencia a ganar peso. Se ha comunicado una disminución de la eficacia anticonceptiva del parche en mujeres con peso superior a 90 Kg.
Diabetes: Los anticonceptivos hormonales a dosis bajas no alteran el control de la diabetes a largo plazo (ej. niveles de HbA1) ni facilitan la progresión a vasculopatía y el impacto sobre la tolerancia a la glucosa, los requerimientos de insulina o el perfil lipídico es mínimo o inexistente.
La principal limitación para el uso de anticonceptivos hormonales radica en su posible interacción con el tratamiento antiepiléptico, que puede disminuir la eficacia anticonceptiva.
Alteraciones tiroideas: se puede utilizar cualquier método anticonceptivo presentando la anticoncepción hormonal combinada como efecto beneficioso añadido el control de las alteraciones del ciclo que son frecuentes en estos casos.
Síndrome del ovario poliquístico: Los anticonceptivos hormonales combinados con un gestágeno de efecto antiandrogénico es el tratamiento de elección para las irregularidades del ciclo. Si no se pudiera utilizar este anticonceptivo se considerarán los otros métodos siendo siempre importante la valoración conjunta con el endocrinólogo y la indicación de hábitos dietéticos adecuados y ejercicio físico.
Trastornos de la alimentación: Las adolescentes con trastorno de la alimentación así como las deportistas profesionales desarrollan con frecuencia una amenorrea hipotalámica que va a dar lugar a una situación de hipoestronismo, por lo que la anticoncepción hormonal combinada sería el método de elección. En el caso de las mujeres con trastorno de la alimentación el tratamiento hormonal no es suficiente para incrementar la masa ósea siendo necesarias para ello la normalización del peso y sobre todo, la recuperación espontánea de la menstruación.
Talasemia, anemia de células falciformes y anemia ferropénica: Las adolescentes con talasemia, anemia de células falciformes o anemia ferropénica pueden utilizar cualquier método anticonceptivo aunque el uso de DIU de cobre aumenta la pérdida de sangre.
Discapacitados: El asesoramiento anticonceptivo debe individualizarse considerando el tipo de discapacidad (física o psíquica), su grado, el deseo y posibilidad de reproducción (métodos reversibles o irreversibles) y el entorno familiar y social entre otros factores.
Epilepsia: La principal limitación para el uso de anticonceptivos hormonales radica en su posible interacción con el tratamiento antiepiléptico, que puede disminuir la eficacia anticonceptiva. Las adolescentes que presentan incremento de las crisis durante la fase lútea o menstrual se pueden beneficiar de los anticonceptivos hormonales al suprimir las fluctuaciones de las hormonas endógenas. En el caso de que no se pueda cambiar el tratamiento y este sea inductor enzimático, los métodos anticonceptivos hormonales que se pueden utilizar son el AMPD y la anticoncepción intrauterina, teniendo el primero un efecto beneficioso añadido ya que disminuye la frecuencia de las crisis epilépticas.
Tablas y figuras
Tabla 1. Razones para un peor cumplimiento de la anticoncepción en los adolescentes
|
— Escasa percepción de riesgo propia de la adolescencia — Edad — Mala tolerancia a efectos secundarios — Existencia de ideas erróneas — Excesiva percepción de riesgos — Ambivalencia respecto al embarazo — Deficiente accesibilidad a los servicios sanitarios — Coste económico — Influencia de los amigos |
Bibliografía:
1. Ministerio de Sanidad, Servicios Sociales e Igualdad. Instituto Nacional de la Juventud. Informe de la juventud en España.2012. Disponible en: http://www.injuve.es/observatorio/
2. Equipo Daphne. 7ª Encuesta de anticoncepción en España. 2011. Disponible en: http://www.equipodaphne.es/encuestas
3. Organización Mundial de la Salud. Criterios médicos de elegibilidad para el uso de anticonceptivos. 4ª Edición. Ginebra 2009**
4. Serrano Fuster I. Anticoncepción en la adolescencia. Guía de Atención Ginecológica en la Infancia y Adolescencia. Grupo de Trabajo de Ginecología en la Infancia y Adolescencia. Sociedad Española de Ginecología y Obstetricia. Madrid 2013.p.143-151.
5. Actualización en el manejo clínico de la anticoncepción hormonal, intrauterina y de urgencia. Conferencia de Consenso de la Sociedad Española de Contracepción. 2011. Disponible en: http://www.sec.es/area-cientifica/documentacion-cientifica/conferencia-de-consenso/**
6. Cancelo Hidalgo MJ, Parera Junyent N, de la Viuda García E, Parra Ribes I, Rodríguez Jiménez MJ, González Navarro JV. Anticoncepción en la adolescencia. Documento de Consenso Sociedad Española de Ginecología y Obstetricia. Octubre 2013.p.11-79**
7. García Cervera J. Contracepción en la adolescencia. Protocolos asistenciales de la Sociedad Española de Ginecología y Obstetricia. 2012. Disponible en http://www.sego.es
8. Tia M, Guy N, Brock PH, Dake Yang. Retrospective review of intrauterine device in adolescent and young women. J Ped Adolesc Gynecol. 2012;25(3):195-200.
9. Alvarez González JD, Gómez Martínez MA, González Navarro JV, Parera Junyent N, Pérez Campos E: Guía actualizada de Anticoncepción de Urgencia. Sociedad Española de Contracepción. Disponible en: http://www.sec.es/area_cientifica/manuales
La entrevista al adolescente
entrevista al adolescente
J. Casas Rivero(*), J.L. Iglesias Diz(**).
(*) Pediatra Unidad de Medicina de la Adolescencia. Hospital Universitario La Paz Madrid. (**) Pediatra Acreditado en Medicina de la Adolescencia. Santiago.
Adolescere 2015; III (2): 64-68
Resumen
|
La atención del adolescente representa un reto para el médico Pediatra. El Pediatra está en condiciones de atender mejor que nadie a ese “nuevo ser” que parece renacer de aquel niño que fue. Todos los cambios que comienzan con la pubertad deben ser afrontados de una manera diferente, no basta conocer las características de su desarrollo, sus enfermedades o sus conductas, es necesario también tener la capacidad de sentirse a gusto con ellos y adquirir experiencia en el trato de la gente joven. Hoy más que nunca necesitamos estar al corriente de ese mundo propio en que ellos se mueven, internet, los videojuegos, la forma de divertirse, sus gustos musicales u otros aspectos de su cultura. Como si no vamos a poder relacionarnos con ellos y ayudarles. Palabras clave: Atención; Adolescente; Entrevista. |
Abstract
|
The adolescent care is a challenge for the pediatrician. He is able to serve better than anyone else to this “new human being” who seems to rebirth from the child he was. All changes that start with puberty should be addressed in a different way, it is not enough to know the characteristics of their development, their illness or their behavior. We must also have the ability to feel comfortable with them and gain experience in dealing with young people. Today more than ever we need to be aware of that world in which they move, internet, video games, how they have fun, the musical tastes, and other aspects of their culture. Otherwise, how we would be able to relate to them for helping them. Key words: Care; Adolescent; Interview. |
La entrevista constituye la primera y más importante parte de todo acto médico que tenga como objetivo aproximarse a la salud integral del adolescente. Debido a las características evolutivas de este grupo de edad, muy a menudo la entrevista representa la única y última oportunidad que tiene el médico para orientar, corregir, diagnosticar, asesorar, interpretar o ayudar a la persona en este momento de crecimiento y desarrollo, antes que se estructure como ser adulto. De ahí la importancia de una entrevista bien planteada, que pueda ser satisfactoria tanto para el médico como para su paciente. Para que el médico haya podido obtener la información clínica pertinente y para que el adolescente haya descubierto a un adulto que sabe escucharle y puede orientarle en lo que a su salud integral se refiere.
Muy a menudo la entrevista representa la única y última oportunidad que tiene el médico para orientar, corregir, diagnosticar, asesorar, interpretar o ayudar a la persona en este momento de crecimiento y desarrollo, antes que se estructure como ser adulto.
Ha sido tema de inacabables discusiones el debate sobre las características físicas que debe reunir una consulta específica para atender adolescentes. Y sabemos que no siempre es fácil conseguir un lugar idóneo. A menudo, estas discusiones esconden un temor, más o menos explícito, a enfrentarse con la realidad del adolescente, con lo que se retrasa el inicio de actividades. Sin embargo, en acertada frase de J. Roswell Gallagher, considerado “padre de la medicina del adolescente”, el hecho de proporcionar al adolescente un lugar específico no es garantía de su cooperación: lo que realmente cuenta es la manera como el médico habla con él y lo trata. De aquí la importancia de adquirir una buena capacidad para la entrevista.
Lo que realmente cuenta es la manera como el médico habla con él y lo trata.
Para estructurar las bases de esta entrevista, debemos adquirir un correcto conocimiento sobre las características del entrevistado (el adolescente), revisar las cualidades y la disposición del entrevistador (el pediatra), y tener muy presentes las características que deben reunir el contenido y la forma de la entrevista para que sea un eficaz acto médico.
Las cualidades del entrevistador incluyen: Ser capaz, paciente, saber escuchar, dar apoyo y afecto, tener equilibrio entre comprensión y el ejercicio de la autoridad, tener neutralidad moral y sentido del humor; pero para que su ejercicio sea eficaz, deben gustarle los adolescentes, si no le gustan o se encuentra incómodo con ellos es mejor que los remita a otra parte. Por otro lado el entrevistador debe evitar algunos posicionamientos erróneos en su relación con el adolescente como son.
1. Tomar el papel de adolescente: el adolescente busca un profesional que le resuelva sus problemas no un compañero de “la pandilla”
2. El papel sustituto de los padres: el pediatra escuchará y evitará juicios como los que proceden de los padres del paciente.
3. A ver quién puede más: No se puede forzar a la acción. Nadie hace de adolescente mejor que ellos, le resultará muy difícil vencerlos en su propio juego.
El pediatra debe recordar los aspectos en que puede actuar positivamente en la entrevista.
1. Actuar como abogado destacando las cualidades positivas del paciente sin apoyar conductas inadecuadas.
2. Escuchar más que hablar, escuchar puede ser difícil pero mejora la relación con el paciente.
3. Inculcar responsabilidad, que los adolescentes se sientan responsables de su propio cuidado.
4. Demostrar interés por lo que nos cuentan y no minimizar sus preocupaciones.
5. Ser positivo, el humor puntual genera buen ambiente pero no necesitan un médico chistoso, si no alguien que les ayude.
6. Es necesario tener claro lo que pretendemos obtener de la entrevista la cual tendrá las siguientes funciones.
A) Determinar la naturaleza de los problemas de salud y vigilarlos, desde una perspectiva bio-psico-social.
B) Crear y conservar la relación terapéutica.
C) Educar para la salud y motivar al paciente para que lleve adelante los planes del tratamiento.
La atención del adolescente requiere algo más de tiempo que en otras edades. Es también imprescindible efectuar parte de esta entrevista a solas con el adolescente.
La atención del adolescente requiere algo más de tiempo que en otras edades. Es también imprescindible efectuar parte de esta entrevista a solas con el adolescente y volver a dar toda la información final tanto a los padres como al paciente, preservando siempre el secreto y la intimidad. El profesional debe conocer las peculiaridades de la “medicina del adolescente” y sentirse cómodo con sus pacientes y sus padres.
El médico debe tener presente que, la mayoría de las veces, tiene ante sí un paciente con un grado de madurez suficiente para decidir, acertadamente, sobre temas que le incumben a él. Se deben evitar las actitudes paternalistas; no dar sermones ni infundir miedos ante algunas actitudes que, subjetivamente, no nos parecen acertadas. El médico no debe imponer sus normas morales o de conducta. Ha de intentar entender la manera de ser del adolescente, con el que quizás habrá una diferencia de edad de 40 años. Esta diferencia de edad entre ambos puede influir en la relación médico paciente; un médico joven se identificará más fácilmente con el adolescente y un médico de más edad lo hará con los padres. La postura idónea es la neutral. No se ha de convertir en un padre salvador ni en un aliado de los padres. El entrevistador no debe citarse como ejemplo, ni recordarle su adolescencia. Tampoco es una buena táctica querer ponerse a la altura del adolescente imitando sus ademanes, vocabulario o manera de vestir. No debe demostrar al adolescente que él es más amigo que los otros adultos y que con él se puede confabular. El médico, para el adolescente, ha de ser eso, el médico, no un amigo. Debe actuar como consejero y sobre todo como informador. Aunque el adolescente no solicite ninguna información concreta, es conveniente que el pediatra intuya sus necesidades en materias de salud y le facilite información, útil y concreta, sobre los temas de su interés. Si la información se le da por escrito y de fácil y corta lectura, mejor.
El médico debe tener presente que, la mayoría de las veces, tiene ante sí un paciente con un grado de madurez suficiente para decidir, acertadamente, sobre temas que le incumben a él.
Se debe abandonar la idea de que el adolescente es, por definición, un paciente difícil. Como en otras edades, habrá chicos y chicas de carácter poco comunicativo y otros más abiertos y colaboradores. Según el temperamento de la persona, el solo hecho de estar ante un médico y más aún si se está enfermo, cambia el carácter del sujeto. Reacciones de llanto, de no querer hablar o de mentir, pueden ser reacciones pasajeras que irán desapareciendo en posteriores entrevistas.
Algunas estrategias de la entrevista
La elección de la pregunta adecuada no es siempre fácil pero debemos intentar plantearlas de modo que faciliten respuestas clarificadoras aunque para ello sea necesario “dar un rodeo”.
1. Preguntas abiertas: Permiten una mayor libertad expresiva -Cuéntame lo que ocurrió – Estaba jugando al tenis…Vs. “¿Te dieron un golpe?”- No .
2. Respuestas reflejas: Repetimos su respuesta a una pregunta para que la amplíe. “¿Qué tal en casa?” “Mi madre me riñe siempre”. “¿te riñe siempre?” “bueno en realidad lo que ocurre…”.
3. Clarificación: Abre el diálogo y se le da importancia a la forma expresiva del adolescente. “ayer estuvimos de rollo por la tarde…” “perdona, me puedes aclarar eso de estar de rollo”.
4. Preguntas que generen tranquilidad con afirmaciones que faciliten la discusión al abordar temas escabrosos: “es habitual que los chicos se masturben y eso es normal…”.
5. Trasmitir apoyo y ánimo: cuando el adolescente nos expone una situación que es difícil o dolorosa para él. “has debido de sufrir mucho con eso, pero a pesar de todo lo resolviste con valentía…”.
6. Preguntas generales de interiorización: nos informan sobre su modo de vida sus cualidades, gustos y aspiraciones.
¿Qué cosas se te dan bien? ¿Qué deseo querrías ver cumplido?
¿Cuándo estás más feliz? ¿Qué haces cuando estás de mal humor? ¿Cómo te ves a los 25 años? ¿Qué haces cuando no tienes clase/trabajo?
7. Problemas especiales en la entrevista:
• El adolescente hablador: Debe frenarse su locuacidad con preguntas como: Hablas mucho de … ¿ porqué?
• Adolescente callado: hablar de temas generales y que puedan ser del agrado del paciente, fijarse en los detalles personales que nos pueden ayudar a iniciar la conversación.
• Adolescente nervioso o inquieto: Frases de tranquilidad, “sé que es difícil hablar de algunas cosas…”
• Adolescente lloroso: Ser cariñoso, dejarlo que llore (disponer y ofrecerle pañuelos de papel, pensará así que no es el único que llora).
8. Psicoterapia motivacional y la escucha activa. Los pediatras debemos aprender a utilizar recursos que faciliten la comunicación con el adolescente y mejorar así las opciones terapéuticos de que disponemos. La psicoterapia motivacional consiste en ofrecer al paciente una guía en forma de interrogantes que se refieran a sus propios problemas y con nuestra ayuda facilitar que él/ella mismos sean los que van encontrando las respuestas. El adolescente muchas veces conoce o intuye las soluciones pero necesita reafirmarse, adquirir seguridad y nosotros podemos ayudarle en este sentido.
Sentirse escuchado es en sí mismo una terapia.
La Escucha activa. Escuchar activamente es dejar que el paciente se exprese con libertad, con tiempo, hablando de lo que le interesa, quiere, aspira o teme, significa en fin escuchar y entender la comunicación desde el punto de vista del que habla. Sentirse escuchado es en sí mismo una terapia.
Solo existe una condición para romper esa confidencialidad: que exista riesgo grave para la salud del paciente o de terceros y así se debe explicar al adolescente y a sus padres.
9. Confidencialidad.
Recordamos aquí la importancia de la confidencialidad; este aspecto debe explicarse a la familia y al paciente. El adolescente se sentirá más seguro y podrá contarnos aspectos importantes de su comportamiento que de otro modo podrían quedar ocultos. Solo existe una condición para romper esa confidencialidad: que exista riesgo grave para la salud del paciente o de terceros y así se debe explicar al adolescente y a sus padres. No hay medicina sin confidencia, no hay confidencia sin confianza y no hay confianza sin secreto.
Además de disponer del tiempo necesario y del lugar idóneo, se deben incluir en la entrevista preguntas no relacionadas directamente sobre temas médicos.
Para hacer la entrevista con cierto orden y como ayuda para mantener una conversación con el adolescente, que en ocasiones es parco en palabras, recordar algún acrónimo lo facilita. El acrónimo F.A.C.T.O.R.E.S. (familia, amigos, colegio, tóxicos, objetivos, riesgos, estima, sexualidad) es útil como guión de la anamnesis y a la vez que se realiza el interrogatorio, también se puede dar al paciente información sobre algunos temas relacionados. El propuesto por Goldenring: H.E.A.D.S.S. (hogar, educación, actividades, drogas, sexualidad, suicidio) ha sido ampliada a H.E.E.A.D.S.S.S. (eating, alimentación; safety, seguridad), tiene la misma finalidad al igual que las ocho ces de Silber (calcio, colesterol, cigarrillos, condón, cinturón de seguridad, comprensión/cariño, comida, casco).
Conocer otras áreas de la vida del paciente, es una manera legítima de conocer más íntimamente su vida, lograr entenderla y así poder ayudarle. La atención médica del adolescente obliga al profesional a conocer la patología habitual en estas edades y sospecharla tras una correcta entrevista y exploración clínica.
El objetivo de este taller es ofrecer una sistemática útil de actuación y aprender también como interrogar y obtener información en situaciones difíciles. La presentación de casos prácticos en la que los participantes son puestos a prueba entrevistando a hipotéticos pacientes completa el taller en el que se obtendrán suficientes conocimientos teóricos y prácticos para la práctica diaria.
Bibliografía
1. American Academy of Pediatrics. Committee on Adolescence. Achieving Quality Health Services for Adolescents. Pediatrics.2008; 121: 1263.
2. Castellano Barca G, Hidalgo Vicario MI. Entrevista clínica del adolescente. En Hidalgo Vicario MI, Redondo Romero MA, Castellano Barca G. Medicina de la Adolescencia. Atención Integral. Ed Ergon. Majadahonda. 2ª ed. Madrid. 2012, pag. 11-18
3. García-Tornell S, Gaspá Martí J. Entrevista clínica del adolescente. Atención al adolescente. En: Tratado de Pediatría Extrahospitalaria SEPEAP. Madrid: Ergon; 2011. p. 1263- 74.
4. Hidalgo Vicario MI. Entrevista y examen físico del adolescente. En: Muñoz Calvo MT, Hidalgo Vicario MI, Clemente Pollán J (eds.). Pediatría Extrahospitalaria. Fundamentos clínicos para Atención Primaria. 4ª edición. Madrid: Ergon; 2008. p. 781-90.
5. American Academy of Pediatrics. Committee on Adolescence. Achieving Quality Health Services for Adolescents. Pediatrics. 2008; 121: 1263.
Organizando la consulta del adolescente. Herramientas de ayuda
Organizando la consulta del adolescente. Herramientas de ayuda
G. Perkal Rug(*), F. Guerrero Alzola(**)
(*)Pediatra Adjunto del Servicio de Pediatría del Hospital Santa Caterina I.A.S. Salt. Girona. (**)Pediatra Adjunto de la Unidad de Medicina de la Adolescencia del Hospital La Paz. Madrid.
Adolescere 2019; VII (2): 36-40
Resumen
|
Los adolescentes con edades comprendidas entre 10 y 19 años representan la sexta parte de la población mundial repartiéndose el 88% en los países en vías de desarrollo y el 12% en los países desarrollados. En España representan el 9,6% de la población. Considerados en general una población sana, los recursos sanitarios destinados a su atención han sido hasta ahora muy limitados, con el agravante de fijar como edad límite para su asistencia en los servicios de pediatría la de 14 años (en algunas comunidades los 16 años) y quedar así flotando en un limbo asistencial. Por contrapartida, en los últimos años se ha complejizado la patología de la adolescencia y ha aumentado su mortalidad, morbilidad y lesiones. También los padres de adolescentes necesitan y solicitan ayuda y orientación en mayor proporción que en años anteriores. Todo esto nos plantea la necesidad de crear espacios adecuados, saludables y “amigables” para la asistencia integral de este grupo poblacional, con un enfoque biopsicosocial. La segunda parte de este taller está recogido en la web de la Sociedad Española de Medicina de la Adolescencia (SEMA) en la pestaña “¿Cómo organizar la consulta del adolescente?” en “Herramientas de Interés”. Palabras clave: Adolescencia; Espacios amigables para Adolescentes; Atención integral. |
Abstract
|
Adolescents aged between 10 and 19 years represent the sixth part of the world’s population, which renders 88% in developing countries and 12% in developed countries. In Spain they represent 9.6% of the population. Generally considered a healthy population, health resources for their care have been so far limited, with the aggravating circumstance of age limit for assistance in pediatric services of 14 years (in some provinces, age 16) and thus floating in healthcare limbo. Additionally, in recent years pathology of adolescence has become more complex with increased mortality, morbidity and injuries. Also, parents of teenagers demand help and guidance in greater proportion than in previous years. All of this raises the need to create adequate, healthy and “friendly” spaces for the comprehensive care of this population group, with a biopsicosocial focus. The second part of this workshop is collected in the website of the Spanish Society of Adolescent Medicine (SEMA) in the tab “How to organize the adolescent’s consultation?” In “Tools of Interest”. Key words: Adolescence; Friendly spaces for teenagers; Comprehensive attention. |
Introducción
¿Por qué son necesarias las consultas de adolescentes?
- Los adolescentes con edades comprendidas entre 10 y 19 años representan la sexta parte de la población mundial (1200 millones de personas) repartiéndose el 88% en los países en vías de desarrollo y el 12% en los países desarrollados. En España representan el 9,6% de la población según el censo de 2015(1).
- Considerados en general una población sana, los recursos sanitarios destinados a su atención han sido hasta ahora muy limitados, con el agravante de fijar como edad límite para su asistencia en los servicios de pediatría la de 14 años (en algunas comunidades los 16 años) y quedar así flotando en un limbo asistencial.
- En los últimos años se ha complejizado la patología de la adolescencia y ha aumentado su mortalidad, morbilidad y lesiones.
- Según el informe de la OMS del 13 de diciembre de 2018:
- En 2015 murieron 1200 millones de adolescentes, es decir más de 3000 al día, en su mayoría por causas prevenibles o tratables.
- Las lesiones por accidentes de tránsito fueron la principal causa de mortalidad en 2015.
- La mitad de todos los trastornos de salud mental en la edad adulta empiezan a manifestarse a los 14 años pero la mayoría de los casos no se detectan ni son tratados.
- El 70% de la mortalidad en los adultos se debe a conductas iniciadas en la adolescencia.
- Cada año se registran en el mundo 44 nacimientos por cada 1000 chicas de 15 a 19 años, la mayoría en países de ingresos bajos y medianos. Una de las metas del Objetivo de Desarrollo Sostenible relacionado con la salud (ODS3), consiste en garantizar de aquí al 2030,
el acceso universal a los Servicios de Salud Sexual y Reproductiva, incluidos los de planificación familiar, información y educación, y la integración de la salud reproductiva en las estrategias y los programas nacionales. Así uno de los indicadores propuestos con respecto a la Estrategia Mundial para la Salud de la Mujer, el Niño y el Adolescente es la tasa de natalidad entre las adolescentes. - En marzo de 2017, la OMS publicó un informe sobre la aplicación mundial de medidas aceleradas en favor de la Salud de los Adolescentes (Global Accelerated Action for the Health of Adolescents (AA-HA): Guidance to support country implementation), basado en las aportaciones recibidas tras un amplio proceso de consultas con los Estados Miembros, los Organismos de las Naciones Unidas, los adolescentes y jóvenes, la sociedad civil y otros asociados.
Su objetivo es prestar asistencia a los gobiernos a la hora de decidir qué prevén hacer, y cómo, para responder a las necesidades sanitarias de los adolescentes en sus países. - Los padres de adolescentes necesitan y solicitan ayuda y orientación en mayor proporción que en años anteriores.
- Estar motivados.
- Estar preparados en la asistencia del adolescente:
- Formación académica sobre la patología prevalente en la adolescencia.
- Tener conocimientos sobre la jurisprudencia vigente en relación al concepto de menor maduro y mayoría de edad sanitaria.
- Cuáles serían los recursos ideales necesarios.
- Con qué recursos contamos realmente.
- Las características propias del adolescente: desinformación sobre su estado de salud; sensación de omnipotencia; temor a ser visto por conocidos si va a consultar sobre salud sexual y reproductiva.
- Desconocimiento sobre la existencia de espacios para la atención de adolescentes y del tipo de asistencia que brindan.
- Horarios inapropiados.
- Falta de capacitación de los profesionales.
- Desconocimiento de los derechos de los adolescentes, falta de garantía para el ejercicio del secreto profesional y el respeto a la confidencialidad.
- Espacios no diferenciados para adolescentes.
- Salud integral: “Comprende el bienestar físico, mental y social de los jóvenes simultáneamente con su desarrollo educativo y la adecuada participación en las actividades de la comunidad, acorde a su cultura y el desarrollo de su máxima potencialidad” (OMS).
- Atención interdisciplinaria.
- Intersectorialidad: articulación de varios sectores (educación, trabajo, justicia, deportes) en la planificación y utilización de los recursos necesarios para una atención integral.
- Enfoque de riesgo: estrategias utilizadas para detectar las poblaciones vulnerables, determinar las prioridades en salud, promover los efectos de factores protectores y disminuir los factores de riesgo.
- Centro amigable de salud para adolescentes: espacio físico independiente, diseñado para atender adolescentes, jóvenes y sus acompañantes. Los horarios se acomodan a la disponibilidad de tiempo de los jóvenes. Ofrecen actividades para potenciar el desarrollo psicosocial y formativo reconocidos como procesos de promoción de la salud (talleres en sala de espera, consejería,
actividades culturales). - Servicio diferenciado para la atención de adolescentes: comparte la infraestructura con otros servicios de salud pero cuenta con ambientes exclusivos para adolescentes, con un horario diferenciado y una señalización adecuada para orientarlos en su acceso. Los profesionales están capacitados en la asistencia a adolescentes y trabajan en forma interdisciplinaria.
- Consultorio diferenciado: uno o más profesionales ofrecen atención integral de salud a adolescentes, dentro de su programación diaria de consultas en un consultorio y horario adaptados a tal fin.
- Consultorio no diferenciado: uno o más profesionales visitan adolescentes en los mismos día y horarios que a otros grupos poblacionales.
- Privacidad y acceso: las características son comunes para cualquiera de las 4 modalidades.
- Espacio físico: es ideal que esté separado de otras consultas y que disponga de mínimas condiciones de privacidad (biombos, cortinas) para la exploración del adolescente.
- Señalización: es importante que el acceso a la consulta, servicio, esté bien señalizado y, en la sala de espera, disponer de información clara sobre los límites de edades de atención, el tipo de asistencia que se brinda (atención integral en salud, control del adolescente sano, asesoramiento, consejería), también explicar la política de confidencialidad y los derechos del adolescente así como la posibilidad de poder asistir solos a la consulta.
- Programación horaria y gestión de turnos: intentar adaptar los horarios que favorezcan la asistencia al adolescente, en función de los estudios y/o trabajos.
- Programación de turnos: la agenda se debe organizar en visitas programadas (primeras y sucesivas) y espontáneas. Estas últimas son esenciales para brindarle al adolescente la posibilidad de acceder fácilmente en el caso de consultas urgentes: una “puerta abierta”. Recordemos que una puerta cerrada es una oportunidad perdida de asistir, aconsejar y prevenir.
- Infraestructura
- Recepción: condiciones mínimas de privacidad y personal administrativo entrenado a tal fin.
- Sala de espera: espacio adaptado para los adolescentes y sus acompañantes. Disponibilidad de folletos informativos sobre Educación para la Salud. También se podría aprovechar para organizar talleres. Buzón de sugerencias.
- Consultorios: equipados con el material necesario para los controles antropométricos, orquidómetro de Tanner, camillas de longitud adecuada, batas (para respetar el pudor de las chicas), material anexo: gráficas de crecimiento, cuestionario de salud, calendario de sueño, cuestionarios para valorar ansiedad, depresión y TDAH.
- Sala de reuniones: para el equipo interdisciplinario y que se podría aprovechar también para reuniones grupales con los adolescentes y terapias familiares.
- Recursos Humanos
- Equipo interdisciplinario
- Administrativa/o
- Área Médica: pediatría, ginecología-obstetricia. Consultores
- Enfermería
- Salud mental (psicología/psiquiatría)
- Servicios Sociales (Educador/a social/ Trabajador/a social)
- Objetivos
- Brindar una asistencia integral en la patología prevalente del adolescente dentro de la organización del Servicio de Pediatría.
- El Pediatra de adolescentes debe constituirse en el referente para él y su familia y coordinar las actuaciones pertinentes.
- Establecer protocolos de actuación conjuntos con los miembros del equipo interdisciplinario, los consultores especialistas referentes y los médicos de Urgencias.
- Organizar la transición de los adolescentes con enfermedades crónicas.
- Promover la rotación por esta consulta de los MIR de Pediatría y Medicina de familia, así como la de los estudiantes de Medicina.
- Utilizar la actividad asistencial registrada para realizar trabajos de investigación, guías clínicas y publicaciones.
- Infraestructura
- Equipamiento
- Recursos Humanos
- Objetivos
- Identificar los problemas de salud prevalentes en la población adolescente de la zona correspondiente al área básica de Salud.
- Protocolizar la actuación y elaborar guías sobre los problemas identificados.
- Trabajar en conjunto con los Servicios sociales y de Salud mental de la zona, así como con las escuelas e institutos, para organizar tareas de Promoción de la Salud, identificar factores de riesgo y realizar prevención primaria de los mismos.
- Programar reuniones periódicas con los médicos de familia del centro para optimizar la transición de aquellos adolescentes con enfermedades crónicas, problemática social o de salud mental.
- Rentabilizar el buzón de sugerencias para participar en actividades comunitarias de divulgación; organizar talleres para padres y adolescentes.
- Organizar rotaciones dentro de la formación docente de los MIR de Pediatría y Medicina de familia y también de los estudiantes de Medicina.
- Registrar la actividad clínica y asistencial para utilizarla en trabajos de investigación y publicaciones.
Según el informe de la OMS del 13 de diciembre de 2018:
En 2015 murieron 1.200 millones de adolescentes,es decir más de 3000 al día,en su mayoría por causas prevenibles o tratables
Las lesiones por accidentes de tránsito fueron la principal causa de mortalidad en 2015
La mitad de todos los trastornos de salud mental en la edad adulta empiezan a manifestarse a los 14 años pero la mayoría de los casos no se detectan ni son tratados
Necesidad de crear espacios adecuados, saludables y “amigables” para la asistencia integral de este grupo poblacional, con un enfoque biopsicosocial
Todo esto nos plantea la necesidad de crear espacios adecuados, saludables y “amigables” para la asistencia integral de este grupo poblacional, con un enfoque biopsicosocial.
Organizar una consulta de adolescentes
Planteamientos
Dónde deben ser atendidos los adolescentes
En Atención Primaria:
La Atención Primaria es la puerta de ingreso del paciente en el sistema sanitario y es en ella donde hay más posibilidades de contactar directamente con el adolescente.
En el Hospital:
Al Hospital los adolescentes generalmente vienen derivados por patologías o consultan al servicio de Urgencias.
Qué barreras institucionales y propias encuentran los adolescentes para su acceso al sistema sanitario:
Objetivos fundamentales de una consulta de adolescentes
Atención integral
“Comprende el bienestar físico, mental y social de los jóvenes simultáneamente con su desarrollo educativo y la adecuada participación en las actividades de la comunidad, acorde a su cultura y el desarrollo de su máxima potencialidad” (OMS)
Espacios amigables para la atención de adolescentes
“Servicios amigables para adolescentes (OPS/ UNFPA):
“Servicios amigables para adolescentes (OPS/ UNFPA): Servicios donde los/las adolescentes encuentran oportunidades de salud cualquiera sea la demanda, siendo agradables a los adolescentes y a sus familias por el vínculo que se establece entre los usuarios y el proveedor de salud, y por la calidad de sus intervenciones“
Servicios donde los/las adolescentes encuentran oportunidades de salud cualquiera sea la demanda, siendo agradables a los adolescentes y a sus familias por el vínculo que se establece entre los usuarios y el proveedor de salud, y por la calidad de sus intervenciones.“
Modalidades de servicios
Las cuatro modalidades pueden entenderse como una forma progresiva de organizar la asistencia a adolescentes, con la incorporación gradual de acciones y de los recursos disponibles de la institución o región.
Instalación
Características del lugar:
Recordemos que una puerta cerrada es una oportunidad perdida de asistir, aconsejar y prevenir
Características según modalidad
Centro o Servicio
Consultorios: equipados con el material necesario para los controles antropométricos, orquidómetro de Tanner, camillas de longitud adecuada, batas (para respetar el pudor de las chicas), material anexo: gráficas de crecimiento, cuestionario de salud, calendario de sueño, tests para valorar ansiedad, depresión y TDAH
Objetivos: brindar una asistencia integral en la patología prevalente del adolescente dentro de la organización del Servicio de Pediatría, el Pediatra de adolescentes debe constituirse en el referente para él y su familia y coordinar las actuaciones pertinentes
Consultorio de atención diferenciada / no diferenciada
Debe reunir las condiciones de privacidad y confidencialidad antes mencionadas.
El mismo que el descrito para el Centro o Servicio.
El profesional a cargo debe tener conocimientos sobre el crecimiento y desarrollo biopsicosocial de adolescente, la jurisprudencia vigente en relación al concepto de menor maduro y derechos del adolescente. Debe tener capacidad para resolver los motivos de consulta más frecuentes, así como detección y prevención de riesgos. También es importante contar con un circuito prefijado de derivaciones a las especialidades pertinentes y, dentro de lo posible, tener un profesional referente con el cual poder mantener una comunicación fluida sobre la evolución del adolescente.
El profesional a cargo debe tener conocimientos sobre el crecimiento y desarrollo biopsicosocial de adolescente, la jurisprudencia vigente en relación al concepto de menor maduro y derechos del adolescente
La falta de infraestructura no puede ser un limitante para instalar un espacio amigable para la atención de adolescentes. En estos casos, un consultorio en un sector del hospital y/o centro de salud que cuente con las condiciones descritas de privacidad servirá para iniciar la atención.
La falta de infraestructura no puede ser un limitante para instalar un espacio amigable para la atención de adolescentes
El escaso tiempo disponible por visita y el inconveniente de tener que compartir la sala de espera con otras edades más pequeñas se puede compensar dejando el espacio de las últimas visitas del día destinado sólo a los adolescentes y/o concentrándolas en uno o dos días de la semana.
Trabajar en conjunto con los Servicios sociales y de Salud mental de la zona, así como con las escuelas e institutos, para organizar tareas de Promoción de la Salud, identificar factores de riesgo y realizar prevención primaria de los mismos
Bibliografía
1. Bascaryl L.,. Belluschi F., Calandra N.,. Cohen F., Escobar JC., Frank aJ., Giurgiovich A., Goddard P, Mayanski G., Milgram L., Mulli V., Zamberlin N., Szames C. Guía de recomendaciones para la Atención Integral de adolescentes en espacios amigables y de calidad.1/05/2012.
2. Quality Assesment Guidebook: a guide to assessing health services for adolescents clients. WorldHealthOrganization,2009. http//www.whqlibdoc.who.int/publications/2009/978241598859-eng-pdf.
3. Rodriguez Molinero L.Mesa de Debate. Cómo organizar la consulta del adolescente.Organización en la Atención Primaria. Revista Adolescere.Vol.V. Mayo 2017.Nº 2. 33-41.
4. Girard G. Mesa de Debate.Cómo organizar la consulta del adolescente.Organización en la Atención Hospitalaria. Revista Adolescere.Vol.V. Mayo 2017. Nº 2. 42-51.
5. Quintana S.Alicia., Hidalgo H. Catalina.” Acortando distancias entre proveedores de salud, adolescentes y jóvenes.Servicios de Salud Amigables en Bolivia,Perú y Ecuador.” https://revistas.uis.edu.co/index.php/revistasaluduis/article/view/6870.
6. Global AcceleratedAaction for the Health of adolescents (AA-HA!): Guidance to support countryimplementation.https://apps.who.int/iris/bitstream/10665/255415/1/9789241512343-eng.pdf.
7. Salud Mental del adolescente.World Health Organization. https://www.who.int/es/news-room/fact-sheets/detail/adolescent-mental-health.
8. Ammerman S., Martin H. ”Atención al adolescente. ¿Cuándo,cómo y dónde?” . Medicina de la Adolescencia. Atención Integral. Hidalgo Vicario M.I., Redondo Romero A.M., Castellano Barca G.2ª edición. 17:111-120.2012. Ergon S.A.
Taller. Anticoncepción
Anticoncepción
R. Quintana Pantaleón. Hospital Sierrallana. Torrelavega. Cantabria
Adolescere 2014;II (2): 92-102
Resumen
|
Desde los 13 años los adolescentes pueden legalmente mantener relaciones sexuales y adoptar medidas contraceptivas sin necesitar el consentimiento de padres o tutores. Pueden, por tanto, acudir solos a nuestras consultas y solicitar un método anticonceptivo. Para ayudarles a decidir cual es el método que mejor se ajusta a sus necesidades y preferencias, se desarrolla un proceso asistencial denominado Consejo Contraceptivo. Los métodos que recomendaremos en la adolescencia son el preservativo, la anticoncepción hormonal combinada (píldora, parche y anillo), la anticoncepción con solo progestágenos (píldora, inyección trimestral e implante) y el uso de la doble protección (preservativo, anticoncepción hormonal) para reducir el riesgo de infecciones de transmisión sexual. La píldora postcoital ocupa también un lugar importante en la anticoncepción de los adolescentes. Palabras clave: Anticoncepción en menores de edad, Consejo Contraceptivo, Doble protección, Preservativo, Anticoncepción hormonal, Píldora postcoital. |
Abstract
|
Since age 13 years-old, teens can legally have sex and take contraceptive measures without requiring the consent of parents or guardians. They can therefore attend our office by themselves and request a contraceptive method. To help them decide which method best fits their needs and preferences, a welfare process called Contraceptive Counseling takes places. The methods recommended in adolescence are condoms, combined hormonal contraception (pill, patch and ring), progestogen-only contraception (pill, trimestral injection and implant) and the use of dual protection (condoms, hormonal contraception) to reduce the risk of sexually transmitted infections. The postcoital pill also occupies an important place in adolescent contraception. Key words: underage contraception, Contraceptive Counseling, Double protection, Condom, hormonal contraception, postcoital pill. |
Es tarea de toda la sociedad contribuir a que los adolescentes se conviertan en adultos maduros y capaces de vivir plena y responsablemente. Proporcionarles educación sexual forma parte de ese esfuerzo ya que les ayuda a sentirse cómodos con su propia sexualidad, les transmite valores de respeto y sensibilidad antes las necesidades de las otras personas, les hace conscientes de los riesgos de la actividad sexual sin protección y les capacita para adoptar un comportamiento sexual responsable.
Hoy, el embarazo continúa siendo el principal riesgo en la trayectoria vital de las jóvenes, a pesar de que los adolescentes actuales utilizan los métodos anticonceptivos en mayor medida que las generaciones precedentes y de que se está incrementando el recurso a la interrupción voluntaria de embarazo en el grupo de edad de 15-19 años, que, solo hace unos años, enfrentaba esta situación con un matrimonio precoz. Las infecciones de transmisión sexual continúan sin ser vistas por los adolescentes como un riesgo, de forma que lo que les mueve a utilizar de forma muy generalizada preservativos, es el evitar un embarazo y no la prevención de infecciones1.
Anticoncepción en menores de edad
Desde los 13 años, edad legal del consentimiento sexual en nuestro país, un adolescente puede necesitar adoptar medidas contraceptivas y acudir a los servicios sanitarios en demanda de consejo contraceptivo y de la prescripción de un método anticonceptivo. En estos casos, muchos profesionales albergan dudas acerca de la obligación de confidencialidad y sobre la necesidad del consentimiento paterno. Sin embargo, en virtud de los derechos de la personalidad reconocidos al menor (derecho a la vida, la integridad física y moral, el honor, la intimidad, la sexualidad y la opinión), la Ley básica reguladora de la autonomía del paciente establece la mayoría de edad médica en los 16 años y además, reconoce a los menores de 16 años “maduros” el derecho a la asistencia sanitaria sin necesidad de autorización de sus representantes legales y la capacidad para prestar un consentimiento válido y eficaz. La ley de autonomía establece también que corresponde al facultativo la valoración de la madurez del menor. Indudablemente acudir a nuestras consultas solicitando un método anticonceptivo supone una conducta sexual responsable e implica madurez. Resulta conveniente hacer constar en la historia clínica que se ha comprobado la madurez del menor, que el método adoptado es elegible médicamente y que se le ha aconsejado que informe a sus padres o tutores de que está utilizando un anticonceptivo o anticoncepción postcoital2.
Consejo contraceptivo
La elección de un método anticonceptivo requiere de un cuidadoso consejo contraceptivo. Es necesario que los adolescentes conozcan todos los métodos reversibles3 para poder elegir el que mejor se adapte a sus necesidades, valores, preferencias y personalidad. Para ello se desarrolla un proceso asistencial denominado Consejo Contraceptivo que pretende:
- Conocer las necesidades anticonceptivas de la chica o pareja.
- Identificar valores, creencias y características personales de la adolescente y su pareja que deban ser tomadas en cuenta para elegir el método más adecuado.
- Valorar el estado de salud para descartar posibles condiciones médicas que afecten a la elegibilidad de los diferentes métodos anticonceptivos. La guía “Criterios Médicos de Elegibilidad para el uso de anticonceptivos” de la OMS proporciona una orientación clara y actualizada sobre las situaciones de salud que pueden desaconsejar el uso de un determinado método4.
- Dar a conocer los métodos anticonceptivos, informando sobre su eficacia, forma de uso, relación con el coito, precio, etc.
- Recomendar la doble protección.
- Ayudar a tomar decisiones informadas.
- Proporcionar información sobre el correcto uso del método elegido, el manejo de eventualidades (rotura, olvidos, vómitos, uso de otros fármacos) y los efectos secundarios posibles. La guía “Recomendaciones sobre prácticas seleccionadas para el uso de anticonceptivos” de la OMS ofrece asesoramiento basado en la evidencia científica sobre cómo usar el método anticonceptivo elegido de una forma segura y eficaz5.
- Proponer un seguimiento ya que la elección de un método contraceptivo debe seguirse de una adecuada supervisión y de la posibilidad de acceder a la consulta si se produce cualquier problema o surge alguna duda.
Doble protección
Las relaciones sexuales coitales exponen al riesgo de contraer Infecciones de Transmisión Sexual (ITS), entre las que se incluyen la infección por papilomavirus, algunos de cuyos serotipos son los agentes etiológicos del cáncer de cérvix, y la infección por VIH. Sin embargo, pocos adolescentes consideran que sea necesario prevenir las ITS. Siguen relacionándolas con la drogadicción, la homosexualidad y la prostitución y contribuye a su no percepción de este riesgo el que suelen elegir a sus parejas entre su grupo de amigos y conocidos lo que les infunde una falsa seguridad. Es por ello importante informar sobre las ITS y recomendar la doble protección, es decir el uso del preservativo para prevenir infecciones y para que los chicos se responsabilicen del control de su fertilidad y de otro método, generalmente hormonal, para aumentar la eficacia anticonceptiva2.
Preservativo6
Está especialmente indicado si las relaciones son esporádicas o imprevistas y para evitar ITS.
La tasa de embarazo en usuarios perfectos es de 2 gestaciones por 100 mujeres que lo utilicen durante un año, pero puede ser de hasta un 12% si el uso es incorrecto o inconstante.
Por fácil e intuitiva que parezca su utilización, es importante dar las siguientes instrucciones para procurar un uso correcto:
- Comprarlos en establecimientos garantizados y guardarlos en un lugar fresco y seco (no en el bolsillo del pantalón, en la guantera del coche o en la moto).
- Comprobar la fecha de caducidad y su integridad antes de usarlos.
- Abrir el envoltorio cuidadosamente, sin utilizar ningún instrumento cortante.
- Colocar el preservativo desde el inicio de la erección, colocando el pequeño anillo en el que está enroscado hacia el exterior y pinzando el extremo del condón antes de desenrollarlo sobre el pene para que quede un pequeño espacio libre de aire.
- Poner el preservativo antes del contacto íntimo ya que las secreciones preeyaculatorias contienen espermatozoides y tanto estas secreciones como las vaginales pueden contener microorganismos causantes de ITS.
- Usar lubricantes si se practica sexo anal.
- No usar como lubricante vaselina, aceite mineral, aceite vegetal o cremas para niños, porque dañan el preservativo, pudiendo diseminarse el VIH a través de las paredes del 50% de los preservativos en 3 minutos. Se deben utilizar solo geles hidrosolubles.
- Después de la eyaculación, retirar cuidadosamente el pene mientras está erecto, sosteniendo el borde superior del preservativo para evitar la salida del esperma o que el preservativo se pierda en la vagina.
- Cerrar el preservativo con un nudo y comprobar siempre su integridad.
- Evitar que el pene tras la retirada del preservativo toque el área genital.
- Usar un nuevo preservativo en cada coito.
- No poner un preservativo sobre otro para obtener una mayor seguridad, ya que el roce que se produce conlleva un mayor riesgo de rotura.
La tasa de rotura de los preservativos oscila entre 0,5 – 3%. Siempre hay que advertir de esta posibilidad y recomendar cambiar el preservativo si la rotura se produce antes de la eyaculación y el uso de la píldora postcoital si se produce después de la eyaculación. Dada la frecuencia de rotura es conveniente proporcionar una dosis de anticoncepción postcoital a todos los usuarios ya que se ha comprobado que disponer de este método no aumenta las conductas sexuales de riesgo y sí la probabilidad de que se utilice si es necesario, disminuyendo el número de embarazos no deseados.
Anticoncepción Hormonal Combinada (AHC)
Asocia un estrógeno generalmente etinilestradiol, a un progestágeno que varía según los diferentes preparados comercializados. Disponemos de tres formulaciones: píldoras, anillo vaginal y parche transdérmico.
Por su alta eficacia anticonceptiva es una buena elección para adolescentes sanas que mantienen relaciones sexuales con suficiente frecuencia y no requieren protección frente a ITS. Puede indicarse desde la menarquía ya que no interfiere con el proceso de maduración del eje hipotalámo-hipofisiario. Para evitar un efecto negativo sobre la masa ósea de las adolescentes se recomienda utilizar una dosis de 30 microgramos de etinilestradiol.
Su eficacia teórica es elevada, con una tasa de 0,8 embarazos por 100 mujeres año. La eficacia real o efectividad es de alrededor de 8 embarazos, por los frecuentes olvidos. La protección anticonceptiva se mantiene también durante los días libres de hormonas en cada ciclo.
Para prescribir tanto la píldora como el anillo o el parche deberemos realizar una historia clínica para descartar las siguientes situaciones clínicas que pueden darse en la adolescencia y contraindican el uso de AHC4:
- Trombofilia hereditaria
- Enfermedad tromboembólica venosa
- Anticuerpos antifosfolipídicos
- Cirugía mayor e inmovilización prolongada
- Migrañas con aura
- Hepatitis aguda
- Tumores hepáticos benignos
- Uso de anticonvulsivos: fenitoína, carbamazepina, barbitúricos, primidona, oxcarbazepina y lamotrigina en monoterapia. Los tratamientos que combinan lamotrigina con otros antiepilépticos no inductores enzimáticos no interactúan con los AHC.
- Tratamiento con rifampicina y rifabutina
- Uso de Hierba de San Juan.
- Primeras 3 semanas postparto (pueden iniciarse inmediatamente después de un aborto) y durante los 6 primeros meses de lactancia materna.
Además de la historia clínica es conveniente determinar la tensión arterial y el peso. Pero, en adolescentes sin factores de riesgo, sanas y sin quejas ginecológicas no está indicado realizar exploraciones pélvicas ni siquiera analítica sanguínea. Estos requisitos innecesarios disuaden a muchas de solicitar anticoncepción hormonal7.
La AHC ofrece la posibilidad de tratar problemas muy frecuentes a estas edades, ya que alivia la dismenorrea, disminuye el sangrado menstrual evitando anemias ferropénicas y mejora el acné y el hirsutismo.
Los efectos no deseables afectan a un pequeño número de adolescentes. Los cambios en el peso preocupan a las adolescentes, pero en grandes series la proporción de mujeres que perdieron o ganaron peso fue semejante. Si en los primeros ciclos con la píldora aparecen náuseas, se recomendará la toma al acostarse. Ante la aparición de cloasma conviene recomendar el uso diario de un fotoprotector. Los sangrados fuera del periodo de descanso suelen desaparecer espontáneamente en el transcurso de los primeros ciclos. La amenorrea es infrecuente y generalmente es secundaria a la atrofia del endometrio por la deficiencia de estrógeno, pero resulta prudente hacer una prueba de embarazo.
Es conveniente una cita de seguimiento a los 3-6 meses para comprobar que el método elegido se está usando adecuadamente y valorar posibles efectos secundarios. Se recomendará una consulta telefónica ante cualquier duda o problema y siempre antes de suspender el método. Los siguientes controles se fijarán según las necesidades. Se recomienda la toma de tensión arterial con cierta periodicidad (1-2 años).
Píldora combinada. Ovoplex 30/150
Las píldoras disponibles son muchas, pero la combinación de elección en la adolescencia es la que contiene 30 mcg de etinilestradiol y 150 mcg de levonorgestrel (OVOPLEX 30/150, incluido en la prestación farmacéutica del Sistema Nacional de Salud, SNS)8.
El acné o hirsutismo pueden no mejorar con este preparado ya que el levonorgestrel tiene un cierto efecto androgénico. En estas situaciones, pueden utilizarse preparados con 30 mcg de etinilestradiol y 3 mg de drospirenona que presentan un efecto antiandrogénico y antimineralocorticoide. Un preparado de uso muy extendido cuando la mujer presenta manifestaciones de androgenización tales como acné, hirsutismo o alopecia, es el que contiene 35 mcg de etinilestradiol y 2 mg de acetato de ciproterona (incluido en la prestación farmacéutica del SNS). No debe utilizarse durante periodos largos de tiempo, por ello se recomienda suspenderlo 3 meses después de obtenida mejoría clínica y continuar con otro preparado contraceptivo con drospirenona.
La AHC puede iniciarse en cualquier momento del ciclo. Idealmente se comenzará tomando la primera píldora el primer día de sangrado menstrual, ya que de esta forma se consigue la máxima eficacia en el primer ciclo, pero también puede iniciarse hasta el quinto día del ciclo sin necesitar ninguna protección adicional. A continuación, se tomará una píldora diaria durante 21 días consecutivos, seguido de una pausa sin tratamiento de siete días. En este intervalo se producirá una hemorragia de deprivación, que tenderá a ser de menor cuantía que las reglas habituales de la adolescente. Los preparados con drospirenona y acetato de ciproterona disponen también de una presentación mensual con 28 comprimidos, en la que los 7 últimos son placebo. Algunas adolescentes pueden preferir esta presentación para evitar olvidos.
Anillo vaginal. Nuvaring
Algunas adolescentes y jóvenes encuentran este sistema más fácil y conveniente que la toma diaria de píldoras, aunque resulta mucho más caro ya que no está financiado por el SNS. Los síntomas relacionados con el propio anillo, sensación de cuerpo extraño, sentirlo durante el coito, leucorrea, mal olor vaginal y expulsión, aparecen con cierta frecuencia y pueden motivar el abandono del método9.
Para iniciar su uso, el anillo se coloca entre el día 1 y 5 del sangrado menstrual, comprimiéndolo entre los dedos e introduciéndolo en la vagina completamente. No es necesario conseguir una posición determinada del anillo en la vagina. Una vez colocado no debe advertirse su presencia. Se mantendrá colocado durante tres semanas, y se retira traccionando con el dedo índice de su parte más accesible, al finalizar ese periodo de tiempo, el mismo día de la semana en que fue insertado. Tras una semana sin anillo, durante la que aparece un sangrado por deprivación, se colocará otro el mismo día de la semana en que se colocó el anterior. Durante los primeros siete días del primer ciclo debe utilizarse alguna precaución anticonceptiva adicional.
Antes de recolocar el anillo tras una extracción deliberada o espontánea se recomienda lavarlo con agua fría o tibia (no caliente). Si tarda en recolocarse más de 3 horas su eficacia puede reducirse y debe utilizarse un método anticonceptivo adicional durante los 7 días siguientes.
Parche anticonceptivo. Evra
La aceptabilidad de este método en adolescentes no es alta. Puede producir reacciones cutáneas leves en el lugar de aplicación que disminuyen con el tiempo y durante los primeros meses, sangrados y tensión mamaria con mayor frecuencia que los preparados orales. El sangrado de deprivación es más prolongado que con la píldora10.
El primer parche se aplica el primer día de la regla y a continuación uno cada semana durante tres semanas, seguidas de un intervalo libre de 7 días durante el que se producirá la hemorragia de deprivación. Los parches sucesivos se colocarán en diferentes localizaciones (espalda, abdomen, brazos, parte alta del tórax), evitando las mamas porque la alta concentración local de estrógeno puede ocasionar tensión mamaria. Si se comienza su uso en otro momento del ciclo, se recomendará utilizar un método adicional durante 7 días.
Anticoncepción hormonal con sólo progestágenos (ASG)
Los anticonceptivos que contienen sólo gestágenos11 son de elección para adolescentes que no requieren protección frente a ITS y que presentan alguna contraindicación a la AHC, o para aquellas que presentan algunos efectos adversos con ella, como náuseas, retención de líquidos, cefalea, cambios de humor, depresión o disminución de la libido.
Disponemos de ASG en forma de píldora diaria, inyectables trimestrales e implantes. Estas dos formulaciones resultan particularmente útiles cuando hay dificultades de cumplimiento.
Estos anticonceptivos se utilizan de forma continuada y, por tanto, no inducen una hemorragia de deprivación similar al sangrado menstrual, como hace la AHC. Producen, por el contrario, un patrón impredecible de sangrado: desde sangrado regular, sangrado frecuente, sangrado prolongado, sangrado infrecuente a amenorrea. Estas alteraciones del patrón menstrual, aunque directamente relacionadas con el efecto de los progestágenos sobre el endometrio, constituyen el motivo más frecuente de rechazo o abandono de estos métodos. Es por ello muy importante advertir a la adolescente de estas alteraciones y explicar con claridad que no suponen ningún problema para la salud y que, la amenorrea puede constituir una ventaja si existe sangrado menstrual excesivo o dismenorrea.
Píldora con solo gestágeno. Cerazet
Está incluida en la prestación farmacéutica del SNS.
No es un método elegible si la adolescente presenta un tumor hepático, anticuerpos antifosfolípidicos, padece una enfermedad tromboembólica venosa aguda, se encuentra en las primeras 6 semanas de lactancia o sigue tratamiento con ritonavir, carbamacepina, fenitoina, primidona, barbitúricos, topiramato y oxcarbacepina Es elegible aunque la adolescente presente migraña con aura, hepatitis aguda, cirugía con inmovilización, trombofilia genética, historia personal de enfermedad tromboembólica o epilepsia No presenta interacción con lamotrigina y no disminuye la densidad mineral ósea4.
Se inicia el tratamiento el primer día de la regla. Si se comienza entre el segundo y quinto día del ciclo se tomarán precauciones anticonceptivas adicionales durante 7 días. Las píldoras se presentan en envases de 28, se toman diariamente a la misma hora y de forma ininterrumpida (al terminar un envase se inicia otro sin intercalar ningún periodo de descanso).
Inyección intramuscular Depo-Progevera 150
Está incluida en la prestación farmacéutica del SNS.
Es elegible médicamente en las mismas situaciones: migraña con aura, hepatitis aguda, cirugía con inmovilización, trombofilia genética, historia personal de enfermedad tromboembólica, lactancia (a partir de las 6 semanas), epilepsia (contribuye a disminuir las crisis convulsivas), y además no presenta interacción medicamentosa con el uso de anticonvulsivos inductores enzimáticos, lamotrigina o rifampicina4.
Al reducir los niveles de estrógenos, reduce la densidad mineral ósea. Se desconoce si esta pérdida impide a las adolescentes alcanzar su potencial pico de masa ósea. Se considera que desde la menarquía a los 18 años es más conveniente usar otro tipo de anticoncepción. A partir de los 18 años no hay restricciones en el uso.
La ampolla de Depo Progevera debe agitarse vigorosamente antes de ser utilizada y se administra mediante inyección intramuscular profunda, preferentemente en el glúteo mayor o en el deltoides, en los cinco primeros días que siguen a una regla. Se repite la dosis cada 12 semanas. La OMS reconoce un “Periodo de gracia” de 4 semanas que permite administrar la siguiente dosis hasta 16 semanas después de la anterior. Si han transcurrido más de 16 semanas, puede administrarse la siguiente dosis, si hay certeza razonable de que la adolescente no está embarazada. Deberá usar precaución anticonceptiva durante los 7 días siguientes y puede utilizarse si se precisa anticoncepción postcoital.
Produce sangrado irregular y frecuente durante los 3 primeros meses en el 80% de las mujeres, lo que deberá ser advertido y amenorrea al año de uso en el 50% de los casos.
Puede producir un incremento de peso de 2-3 kilos durante el primer año y suprimir la ovulación hasta un año después de su cese, pero no se asocia a acné, depresión o cefaleas.
Implante anticonceptivo. Implanon NXT
Disponemos de un implante anticonceptivo subcutáneo que consiste en una varilla flexible radiopaca que contiene 68 mg de etonogestrel (IMPLANON NXT, incluido en la prestación farmacéutica del SNS con visado y financiado por muchos servicios de salud).
La OMS considera que pueden usarse sin restricciones entre la menarquia y los 18 años. No parece afectar la densidad mineral ósea.
Presenta la ventaja de poder ser utilizado en adolescentes que no son buenas candidatas para los otros métodos anticonceptivos, tanto por olvidos, despistes y estilo de vida, como por problemas de capacidad intelectual, salud mental o conductas de riesgo. Además, es elegible médicamente si la adolescente presenta migraña con aura, epilepsia, hepatitis aguda, cirugía con inmovilización, trombofilia genética, padece enfermedad tromboembólica o está lactando (a partir de las 6 semanas)4.
Su eficacia es altísima, pero disminuye con el uso concomitante de fármacos inductores enzimáticos (rifampicina, anticonvulsivos y hierba de San Juan). No presenta interacción con lamotrigina.
El implante se inserta en la cara interna del brazo no dominante en los 5 primeros días del ciclo. Puede insertarse también en cualquier momento del ciclo si existe razonable seguridad de que la adolescente no está embarazada. En este caso se recomendará anticoncepción adicional durante 7 días.
Su eficacia se mantiene tres años. A partir de esa fecha debe procederse a su extracción y, si se desea, a la colocación de un nuevo implante a través de la misma incisión. Al cumplirse la caducidad si no se ha procedido a su recambio debe utilizarse otro método anticonceptivo.
Debe explicarse a las adolescentes el cambio en el patrón menstrual: 20% tendrán amenorrea y 50% sangrado irregular.
No hay evidencia de retraso en el retorno de la fertilidad ni de asociación con cambios en el peso, alteraciones del humor o de la libido.
Anticoncepción hormonal postcoital
La llamada píldora del día siguiente ocupa un lugar importante en la anticoncepción de los adolescentes, dado que las relaciones sexuales no planeadas y sin protección son muy frecuentes, así como la rotura de preservativos, los olvidos de píldoras o los fallos con el coito interrumpido. Se considera que por cada 1000 tratamientos se evitan 53 embarazos. Como píldora postcoital se utiliza levonorgestrel 1,5 mg en dosis única (Norlevo y Postinor, dispensados gratuitamente por muchos Servicios de Salud y de venta libre en farmacias) y se recomienda su utilización dentro de las 72 horas siguientes al coito no protegido12. Existe una dilatada y amplia experiencia con el uso del levonorgestrel que ha demostrado que es un fármaco absolutamente seguro. A la dosis utilizada no existe ninguna contraindicación médica, y además su administración en un embarazo inadvertido no tiene consecuencias ni tampoco si no se consigue prevenir la gestación. Está indicada independientemente del día del ciclo ya que no puede determinarse con seguridad el momento de la ovulación.
Conviene recabar los siguientes datos:
- Fecha de la última regla y tipo menstrual
- Horas transcurridas desde el coito no protegido. Transcurridas más de 96 horas del coito, la eficacia del levonorgestrel disminuye aunque puede seguirse aconsejando hasta las 120 horas, explicando que este uso no está autorizado en ficha técnica. Como alternativa entre las 72 y las 120 horas se ha propuesto la utilización de un nuevo preparado, acetato de ulipristal. No se recomienda en menores de 18 años porque no se han realizado ensayos clínicos en adolescentes, aunque están previstos. También puede considerarse la posibilidad de insertar un dispositivo intrauterino (DIU) de cobre, método postcoital altamente eficaz.
- Uso de fármacos inductores enzimáticos. En este caso estaría indicado el uso de una dosis de 3 mg de levonorgestrel o un DIU de cobre.
La siguiente regla puede aparecer en la fecha prevista, aunque en algunos casos se adelanta y en otros se atrasa, dependiendo del momento del ciclo en que se ingirió la dosis. Transcurrida una semana de la fecha esperada debe realizarse un test de embarazo.
No es adecuada para su uso frecuente porque su eficacia es inferior al resto de métodos anticonceptivos.
Si la historia clínica lo revela necesario, hay que ofrecer información sobre métodos anticonceptivos, ITS y prácticas de sexo seguro.
Bibliografía
1. Informe Juventud en España 2008. Instituto de la Juventud. Ministerio de Igualdad.
2. Quintana R. Anticoncepción. En Medicina de la Adolescencia. Atención Integral 2ª, 882-890. Edición Ergon S.A. 2012
3. Contraceptive choices for Young People. Faculty of Sexual & Reproductive Healthcare Clinical Guidance. March 2010
4. Criterios medicos de elegibilidad de los métodos anticonceptivos. Cuarta edición 2009. OMS
5. Selected practice recommendations for contraceptive use. Department of Reproductive Health and Research Family and Community Health.World Health Organization, Geneva, 2008
6. Male and Female Condoms. Faculty of Family Planning & Reproductive Health Care Clinical Guidance. January 2007
7. Stewart, FH, Harper, CC, Ellertson, CE, et al. Clinical breast and pelvic examination requirements for hormonal contraception: current practice vs evidence. JAMA 2011; 285:2232
8. First Prescription of Combined Oral Contraception (Updated January 2007) Faculty of Family Planning & Reproductive Health Care Clinical Guidance.
9. Combined Vaginal Ring (NuvaRing®) March 2009. Faculty of Sexual & Reproductive Healthcare Clinical Guidance.
10. Burkman R.T. Transdermal contraceptive patch. UpToDate 2010.
11. Sánchez Borrego R, Lete Lasa I. Anticoncepción con solo gestágenos. Revisión de los datos. ERGON 2004
12. Emergency Contraception Faculty of Sexual & Reproductive Healthcare Clinical Guidance August 2011
Taller. Corazón y deporte
!DOCTYPE html>
Corazón y deporte
M.T. Viadero Ubierna. Cardiología Infantil – Servicio de Pediatría. Hospital Universitario Marqués de Valdecilla. Santander
Adolescere 2014;II (2): 113-128
Resumen
|
Se exponen los beneficios y riesgos de la práctica deportiva en la adolescencia. Palabras clave: Deporte, Beneficios, Riesgos, Corazón, Cardiopatías. |
Abstract
|
The benefits and risks of sport in adolescence are discussed. Key words: Sport, Benefits, Risks, Heart, Heart disease. |
1. Introducción
El ejercicio y la vida activa son beneficiosos para todas las personas. Mas aún, si cabe, para los adolescentes. Los beneficios físicos son bien conocidos; ayuda al correcto desarrollo del organismo y a prevenir hábitos perjudiciales como la drogadicción. Pero además, en la adolescencia, edad crítica donde se está forjando la personalidad adulta, tiene otros beneficios tanto o más importantes que éstos. En el plan psicológico o emocional ayuda a desarrollar valores como la constancia, la disciplina y el esfuerzo. Potencia la sociabilidad y enseña a los chicos a afrontar victorias y derrotas, de las que estará llena la vida de todo adulto.
Para entrar en materia, es importante que definamos una terminología básica. Entendemos por actividad física ordinaria cualquier movimiento de los grupos musculares que realizamos durante la vida normal. Se encuentra aumentada en los niños y es difícilmente limitable: subir escaleras, caminar para ir al colegio, etc.
Así mismo, deberemos distinguir también el deporte recreativo del deporte de competición. El deporte competitivo, individual o colectivo, es un ejercicio físico destinado a la competición organizada y requiere un entrenamiento sistemático y generalmente intenso. Debe ser limitado individualmente, atendiendo a las características físicas y patológicas de la persona que lo va a realizar.
Algunos pacientes tendrán que limitarse únicamente a la práctica de actividades recreativas mientras que otros podrán realizar deporte competitivo.
Un porcentaje cada vez más elevado de adolescentes practican actividades deportivas y es cada vez más habitual que, desde edades tempranas, realicen deporte a nivel competitivo y federado.
Legalmente, en nuestro país, casi todas las comunidades autónomas establecen una serie de recomendaciones (que no normativas de obligado cumplimiento) sobre la necesidad de realizar reconocimientos médicos deportivos antes de la práctica federada, pero existe controversia sobre las pruebas que deben formar parte de este test de aptitud.
Estas recomendaciones deben individualizarse según las características fisiopatológicas del sujeto y el tipo de deporte que desea practicar con el fin de reducir riesgos innecesarios.
2. Beneficios y riesgos del ejercicio
Como ya hemos apuntado, el ejercicio continuado da lugar a una serie de adaptaciones o cambios físicos a distintos niveles. Gran parte de estos cambios van a ser beneficiosos para el organismo pero otros, especialmente si se trata de una persona con alguna patología de base, conocida o no, pueden ser perjudiciales y suponer un riesgo para la salud.
2.1. Beneficios globales del ejercicio
— Cambios en la composición corporal (aumento de la masa muscular y disminución de la grasa corporal) y en el somatotipo
— Refuerzo de ligamentos y tendones. Aumento en el espesor de los cartílagos
— Aumento de las cifras de hemoglobina/hematocrito, que resultará en un mayor aporte de oxígeno a los tejidos
— Aumento de la eficiencia respiratoria: aumento de los volúmenes pulmonares y de la superficie de intercambio alveolo/capilar
— Activación del sistema neuroendocrino, con aumento de la secreción de hormonas anabólicas (GH, cortisol, testosterona…)
— Activación del sistema nervioso autonómico parasimpático, que producirá, entre otros efectos, cambios sobre el sistema cardiovascular (hipotensión, bradicardia…)
2.2. Beneficios del ejercicio sobre el sistema cardiovascular
El sistema cardiovascular es uno de los sistemas del organismo que va a sufrir mas modificaciones a consecuencia de la práctica de ejercicio de forma mantenida. Entre las adaptaciones más relevantes encontramos:
— Descenso de la Tensión Arterial (T.A): si bien durante el ejercicio intenso se va a producir un aumento agudo de la T.A, ya que el incremento del gasto cardiaco es mayor que la disminución de las resistencias periféricas, el ejercicio crónico produce el efecto contrario, una reducción de las cifras de T.A
— Descenso de la frecuencia cardiaca (F.C): se producirá un enlentecimiento en la frecuencia de descarga del nodo sinusal, bradicardia sinusal y la posible aparición de otros ritmos de escape más lentos
— Aumento del volumen sistólico
— Aumento de la hipertrofia miocárdica y/o dilatación ventricular, según el tipo de ejercicio realizado
— Reducción de las necesidades de oxígeno miocárdicas
— Disminución de la resistencia a la insulina
— Mejoría del perfil lipídico: disminución de los niveles de LDL, colesterol total y triglicéridos e incremento de la fracción HDL
2.3. Riesgos del ejercicio
La realización de deporte, globalmente beneficiosa, también está sujeta a una serie de riesgos. Con los últimos y mediáticos casos de muerte súbita aparecidos en deportistas jóvenes teóricamente sanos, la alarma ha saltado a la luz pública y la concienciación y temor social por este tema han aumentado considerablemente.
Entre los posibles efectos nocivos sobre el sistema cardiovascular en pacientes con cardiopatía encontramos:
— Muerte Súbita: a consecuencia de arritmias, isquemia miocárdica, rotura de aneurismas, embolismos…
— Empeoramiento de una patología de base con sobrecarga de presión o hipertrofia ventricular (p. ej: miocardiopatía hipertrófica, estenosis aórtica…)
— Empeoramiento de una patología de base con sobrecarga de volumen o dilatación de cavidades (p. ej: miocardiopatía dilatada, insuficiencia mitral…)
— Empeoramiento del hiperaflujo pulmonar en cardiopatías con shunt (p. ej: comunicación interventricular, interauricular etc)
— Aparición de hemorragias (p. ej: pacientes anticoagulados)
3. Clasificación de los tipos de ejercicio
Desde el punto de vista fisiológico el ejercicio se puede clasificar en dos tipos: isométrico (estático) o isotónico (dinámico). Le denominación anaeróbico o aeróbico no es completamente superponible, ya que a lo que hace referencia es al tipo de metabolismo muscular; si bien es cierto que en el ejercicio isométrico predomina el metabolismo anaeróbico y en el isotónico el aeróbico, aunque hay muchas excepciones.
Para entender mejor los posibles efectos negativos sobre el sistema cardiovascular en pacientes con patologías, vamos a describir los cambios que se producen en función del tipo de ejercicio:
— Isométrico o estático (anaeróbico): desarrolla mucha tensión muscular de forma mantenida, con poco acortamiento de fibras musculares y escaso movimiento articular. Esta tensión muscular mantenida limita el flujo sanguíneo, produciendo aumento de la post-carga y de la tensión arterial que, a largo plazo, ocasionarán sobrecarga de presión e hipertrofia miocárdica compensadora.
— Isotónico o dinámico (aeróbico): consiste en cambios activos en la longitud muscular con contracciones rítmicas. Se produce entonces vasodilatación en los músculos ejercitados y vasoconstricción esplácnica y renal. Esto disminuye la post-carga y aumenta el retorno venoso, produciendo sobrecarga de volumen y dilatación ventricular compensadora.
4. Clasificación de los deportes
La clasificación mas utilizada es la realizada por Mitchell, publicada en 1994 en la revista Journal of the American College of Cardiology (JACC) –TABLA 1–.
Esta clasificación atiende al tipo de ejercicio realizado (estático o dinámico), la intensidad del mismo (baja, media o alta), al riesgo de colisión (a) y al riesgo en caso de síncope (b)
5. Exámenes de aptitud deportiva
La primera pregunta a la que trataremos de dar respuesta es si ¿es necesario realizar un reconocimiento deportivo antes de iniciar la práctica deportiva?
Parece que no se cuestiona la necesidad de realizar un reconocimiento a adolescentes involucrados en competición de alto nivel, pero hay mas controversia cuando el deporte se va a realizar a menor escala.
Las federaciones deportivas suelen exigir, aunque tampoco en todos los casos, la realización del reconocimiento para extender la licencia deportiva necesaria antes de participar en sus competiciones.
Tampoco hay unanimidad entre las diversas sociedades científicas a propósito de qué pruebas deben realizarse en la evaluación previa a la competición. En general, se recomienda una anamnesis detallada, exploración física centrada en el aparato cardiovascular y locomotor y alguna prueba sencilla de valoración de la condición física. El principal debate se centra en la necesidad o no de realizar un ECG de reposo a aquellos niños asintomáticos, sin antecedentes personales ni familiares de patología cardiaca y cuya exploración física es normal.
Existen muchas publicaciones que tratan de concluir el grado de sensibilidad y especificidad de estas pruebas para detectar a las personas con riesgo de lesión y, especialmente, de muerte súbita.
5.1. Objetivos del reconocimiento deportivo
¿Por qué se deben realizar pruebas antes de iniciar la práctica deportiva? Los objetivos de estos estudios son varios:
— Descubrir enfermedades que puedan suponer riesgo vital para el deportista, sus compañeros o sus rivales
— Detectar patologías que representen una contraindicación de forma absoluta, relativa o temporal para la práctica deportiva
— Conocer la tolerancia del individuo al esfuerzo que va a realizar y su grado de adaptación al mismo
— Realizar prescripciones de ejercicio a individuos que así lo precisen
— Permitir realizar deporte adecuado a los cardiópatas
— Cumplir con los requisitos legales y de seguridad para los programas deportivos organizados
5.2. Contenidos del reconocimiento deportivo
Un referente internacional como es la Asociación Americana del Corazón (A. H. A), en su declaración científica respecto al examen cardiovascular pre-participación de atletas de competición, establece como conclusión la necesidad de realizar un estudio de detección de la enfermedad cardiovascular que incluya una cuidadosa investigación de la historia personal y familiar y una exploración física diseñada para identificar lesiones cardiovasculares que pueden provocar muerte súbita o progresión de una enfermedad subyacente. Este estudio debe ser obligatorio para todos los deportistas y realizarse antes del inicio de la practica deportiva organizada.
5.3. Modelos de reconocimiento deportivo cardiológico básico
Un modelo de reconocimiento deportivo cardiológico básico bastante completo sería el propuesto por Boraita Pérez et al en la Guías de Práctica Clínica sobre Actividad Física del Cardiópata de la Sociedad Española de Cardiología (S.E.C) y publicado en la Revista Española de Cardiología en Mayo del 2000.
La Tabla 2 es una adaptación de su propuesta:
La realización de un ECG en reposo en niños sanos, sin hallazgos patológicos, es motivo de controversia. Como ya hemos visto, la A.H.A, a diferencia de otras relevantes sociedades europeas, no lo incluye en sus recomendaciones, basando el cribaje cardiovascular en la historia clínica y la exploración física. Diversos trabajos han cuestionado la utilidad del E.C.G basándose en su escasa sensibilidad detectando patología como especificidad, generando ansiedad y preocupación ante resultados dudosos o falsos positivos. Pero esto parece deberse a que no siempre es valorado por personas expertas. En Italia, donde existen leyes estrictas desde hace muchos años que obligan a realizar ECG en reposo y tras el esfuerzo submáximo, sí hay estudios que documentan la disminución en la incidencia de muerte súbita gracias a las aportaciones del ECG.
Las patologías, causa potencial de muerte súbita, que pueden detectarse mediante un ECG son:
— Miocardiopatía hipertrófica: desviación del eje QRS, voltajes elevados, ondas Q patológicas, anomalías en la repolarización
— Anomalías coronarias congénitas: ondas Q patológicas, anomalías en la repolarización
— QT largo: prolongación del intervalo QT corregido por FC. El diagnóstico clínico de QT largo puede ser complejo, existiendo debate sobre el límite para considerar el intervalo QT prolongado.
Como regla general, un QTc > 470 ms en hombres y > 480 ms en mujeres debe hacer sospechar la existencia de un síndrome de QT largo (congénito o adquirido). Además se tendrán en cuenta otros criterios clínicos y ECG (criterios de Schwartz)
— Wolff-Parkinson-White: presencia de PR corto, onda delta y QRS ancho
— Brugada: morfología de bloqueo de rama derecha y anomalías en la repolarización con elevación del ST en precordiales derechas
Es importante recalcar que el corazón es el órgano que soporta mayor sobrecarga con la actividad física continuada, sufriendo notables modificaciones cuando esta se realiza con la suficiente intensidad y frecuencia.
A consecuencia de estos cambios, el E.C.G de los deportistas va a sufrir unos cambios, reflejo de esta adaptación fisiológica, que deberemos distinguir de aquellas otras modificaciones que puedan significar una patología que pueda comprometer la vida del sujeto; al igual que para evitar falsos positivos que generen ansiedad y exploraciones complementarias innecesarias.
Son modificaciones normales del E.C.G que no requieren mayor evaluación:
— Signos de aumento del tono vagal: Bradicardia sinusal (asintomática y con FC > 30 lpm), arritmia sinusal, ritmo auricular bajo, ritmo nodal, bloqueo AV de primer grado (PR largo), bloqueo AV de 2º grado Mobitz I (alargamiento progresivo del PR hasta que una onda P deja de conducir), repolarización precoz (elevación del segmento ST que se inicia al final del QRS e inicio del ST –punto J– de concavidad superior y que se acompaña de ondas T altas en precordiales V2-V4)
— Crecimiento de cavidades: voltajes altos en precordiales sin ondas Q ni anomalías en la repolarización
— Bloqueo incompleto de rama derecha
5.4. Reconocimiento cardiológico deportivo avanzado
Ante la sospecha de patología cardiaca subyacente puede ser necesario completar el reconocimiento deportivo cardiológico básico con otras exploraciones complementarias.
Según la A.H.A. estará indicada la realización de ecocardiografía doppler, prueba de esfuerzo (recomendación clase I) y Holter 24h (IIb) para la aptitud de aquellos sujetos que vayan a participar en competiciones de alto nivel (nacional e internacional) Tabla 3
6. Reconocimiento deportivo en pacientes cardiópatas
Hasta hace unos años se consideraba que los pacientes cardiópatas en general no debían realizar actividad física. En la actualidad son muchas las publicaciones que hablan de los efectos beneficiosos de la actividad física en los pacientes afectos de alguna cardiopatía.
En la mayoría de los casos se puede y se debe permitir al niño/adolescente cardiópata realizar algún tipo de ejercicio, pero las recomendaciones deben ser individualizadas y basadas en el informe periódico del cardiólogo.
Tanto el niño como sus padres y profesores han de estar debidamente informados, permitiéndole interrumpir el ejercicio siempre que presente fatiga o cualquier otro síntoma de alarma.
6.1. Objetivos del reconocimiento deportivo en cardiópatas
— Determinar la tolerancia al ejercicio y recomendar programas de actividad física
— Determinar el riesgo cardiovascular que supone participar en la actividad deportiva elegida
— Valorar los síntomas relacionados con el esfuerzo
— Evaluar si las arritmias aparecen, mejoran o se agravan con el esfuerzo
— Establecer la gravedad de la enfermedad
6.2. Contenidos del reconocimiento deportivo en cardiópatas
Aunque expondremos unas recomendaciones de tipo genérico, estas deberán individualizarse en cada paciente. Igualmente será necesaria la revaluación periódica, en relación a las características de cada paciente, a la naturaleza de la enfermedad y al tipo de deporte practicado.
Las recogidas a continuación son un resumen modificado de las redactadas en la guía de la S.E.C, extraídas a su vez de las aconsejadas en la 26ª Conferencia de Bethesda. Tabla 4.
6.3. Consideraciones especiales en los niños cardiópatas
Como ya hemos adelantado, a la hora de establecer las recomendaciones en los niños y adolescentes con cardiopatía tendremos que tener en cuenta una serie de consideraciones:
— El tipo de ejercicio que va a realizar según la carga estática/dinámica
— El tipo de actividad recreativa: Poco intensa / Intensa
— El tipo de cardiopatía que aqueja: Benigna / Leve / Moderada / Severa
6.4. Clasificación de las cardiopatías congénitas
Clasificaremos las cardiopatías congénitas, según su gravedad en: benignas, leves, moderadas y severas. Tabla 5
6.5. Limitaciones en la actividad física y el deporte de competición según el tipo de cardiopatía
En la tabla 6 se esquematizan unas recomendaciones generales. De todos modos conviene, con cada caso concreto, acudir a los protocolos y guías clínicas como los emitidos por la Sociedad Española de Cardiología Pediátrica y Cardiopatías Congénitas (S.E.C.P.C.C) y la Sociedad Española de Cardiología (S.E.C)
6.6. Otras consideraciones especiales
6.6.1. Pacientes con taquicardia supraventriculares
Las recomendaciones de la S.E.C.P.C.C. incluyen taquicardias por reentrada intranodal y reentrada a través de vía accesoria, así como las taquicardias auriculares:
— Los pacientes con taquicardias breves (5-10 segundos) autolimitadas, esporádicas y que no se desencadenen con el ejercicio, pueden participar en todo tipo de deportes.
— Si las taquicardias son muy sintomáticas o cursan con mareos o síncope, los pacientes no podrán participar en actividades deportivas hasta que reciban tratamiento adecuado y no tengan recurrencias en al menos 4 semanas. Después de este tiempo podrán participar en deportes con baja carga estática y dinámica (clase IA).
— Podrán participar en todo tipo de deportes una semana después de una ablación con catéter tras la que no se pueda reinducir la arritmia en el Estudio Electrofisiológico (EEF). Si éste no se realizara, se deben esperar 2-4 semanas para comprobar que no existen recurrencias de las taquicardias.
6.6.2. Pacientes con pre-excitación ventricular tipo Wolff-Parkinson-White
Si se detecta en un ECG pre-excitación ventricular, la S.E.C.P.C.C y la S.E.C recomiendan, en caso de desear practicar deporte de competición, realizar una ecocardiografía para descartar cardiopatía estructural, un Holter para comprobar la presencia de arritmias y una prueba de esfuerzo máxima para comprobar si la pre-excitación desaparece con el ejercicio.
Hay que tener en cuenta que la muerte súbita en estos pacientes, aunque descrita, es un fenómeno raro, que parece restringido a sujetos con vías accesorias con un periodo refractario corto. También que la existencia de sintomatología debe re-evaluarse periódicamente, ya que puede aparecer en la evolución.
6.6.2.1. Recomendaciones específicas para la aptitud deportiva
En el W.P.W asintomático:
— Actividad física: permitida si desaparece la pre-excitación en la PE por debajo del 85% de la frecuencia cardíaca máxima y no se detectan arritmias en el Holter durante la práctica deportiva.
— Deporte de competición: sólo permitido tras E.E.F y ablación de la vía accesoria.
En el W.P.W sintomático:
— Actividad física: permitida si desaparece la pre-excitación en la PE por debajo del 85% de la frecuencia cardíaca máxima y no se detectan arritmias en el Holter durante la práctica deportiva, aunque se recomienda E.E.F y ablación.
— Deporte de competición: sólo permitido tras E.E.F y ablación.
6.6.2.2. Pacientes intervenidos quirúrgicamente
Tras ser sometidos a una cirugía cardiaca, conviene evitar traumatismos en la región tóracica durante el primer mes. Pasado el mes post-intervención pueden iniciar actividad suave progresiva y a partir de los tres meses cuando ya podrán reanudar su actividad física “normal”. Las limitaciones posteriores para la actividad física y el deporte de competición dependerán de las lesiones residuales que presente cada paciente.
6. 6. 3. Pacientes portadores de marcapasos
Si la patología de base que motivó la indicación del dispositivo no lo contraindica y la respuesta de la frecuencia cardiaca es adecuada con el ejercicio, los portadores de marcapasos podrán realizar deportes de bajo componente estático y de bajo-moderado componente dinámico.
Además conviene que eviten, específicamente, actividades que puedan ocasionar traumatismos en la región del generador o de los cables (tórax y/o abdomen).
6.6.4. Pacientes en tratamiento anticoagulante
Aunque las indicaciones de anticoagulación en la edad pediátrica son mucho mas excepcionales que en adultos, hay algunas patologías que precisarán de anticoagulación: primeros meses post cirugía de Fontan, portadores de válvulas mecánicas, algunas miocardiopatías con disfunción ventricular severa… Específicamente deberán evitar deportes de contacto. Para el resto de recomendaciones dependerá de la patología de base y la situación hemodinámica de la misma.
6.6.5. Pacientes con síncopes de repetición
Los síncopes de perfil neuromediado, en especial los vaso-vagales, son muy frecuentes en la adolescencia. En sí mismos, no deben suponer ninguna restricción para actividad física. De hecho debe fomentarse, aunque deben evitar aquellos deportes que puedan suponer riesgo vital en caso de pérdida de conocimiento: buceo, deportes de motor… (ver clasificación de Mitchell). Es importante recordar que con el ejercicio extenuante pueden producirse fenómenos de vasodilatación periférica que predispongan a presentar síncopes de este tipo. Es aconsejable por tanto indicar unas recomendaciones que eviten su presentación en relación a la actividad física:
— Iniciar el ejercicio de forma progresiva, con un entrenamiento adecuado
— Finalizarlo de forma progresiva y no bruscamente
— Cesar la actividad en caso de pródromos/mareo
— Evitar realizar ejercicio en ambientes húmedos, calurosos y mal ventilados
— No realizar ejercicio estando en ayunas
— Hidratarse bien, antes y durante la actividad física
— Llevar suplementos alimenticios o bebidas energéticas
Tablas y figuras
Tabla 1. Clasificación de los deportes
|
Carga Dinámica Baja |
Carga Dinámica Media |
Carga Dinámica Alta |
|
|
Carga Estática Baja |
Billar Bolos Cricket Curling Golf Tiro |
Béisbol Esgrima Ping-Pong Voleibol Tenis mesa Tenis (dobles) |
Bádminton Carrera larga distancia Esquí fondo/travesía Fútbol (a) Hockey hierba (a) Marcha atlética Squash Tenis |
|
Carga Estática Media |
Automovilismo (a,b) Motociclismo (a,b) Equitación (a,b) Tiro con Arco Buceo (a,b) |
Carrera velocidad Fútbol Americano Natación Sincronizada Patinaje Artístico Rugby (a) Salto (Atletismo) Surf (a,b) Esgrima |
Baloncesto (a) Balonmano Carrera de Media Distancia Snowboarding de Fondo Hockey Hielo (a) Lacrosse Natación (b) |
|
Carga Estática Alta |
Artes Marciales (a) Bobsleigh (a,b) Escalada (a,b) Esquí acuático Gimnasia (a,b) Halterofilia (a,b) Lanzamiento (a,b) Vela Windsurf (a,b) |
Culturismo (a,b) Esquí Alpino (a,b) Lucha Libre (a) Skateboarding (b) Snowboarding (b) |
Boxeo (a) Canoa/Kayak Ciclismo (a,b) Decatlon Patinaje (velocidad) Remo Triatlon |
Mitchell. Journal of the American College of Cardiology (JACC) 1994. (a) riesgo de colisión (b) riesgo en caso de síncope.
Tabla 2. Modelo de reconocimiento deportivo cardiológico básico
|
DATOS DE FILIACION: Nombre y Apellidos: ________________ Fecha de Nacimiento: __/__/____ Sexo: Varón _____ Mujer _____ |
|
ANTECEDENTES FAMILIARES: Cardiopatía Isquémica: _____ Muerte súbita en <35 años: _____ Otras cardiopatías: Miocardiopatías __________ Canalopatías __________ Sdr Marfan __________ ANTECEDENTES PERSONALES: Deportivos: Deporte practicado: ____________________________ Edad de inicio: ___________________________ Horas entrenamiento/semana: ________________ Nivel de participación: __________________ Patológicos: Soplo cardiaco __________ Cardiopatía __________ HTA __________ Diabetes __________ Obesidad __________ Dislipemias __________ Tabaquismo __________ Alcoholismo __________ Fibrinógeno elevado __________ Sedentarismo __________ Tipo de dieta __________ Toma de vitaminas/suplementos _________________ |
|
ANAMNESIS: Dolor/molestias precordiales con el ejercicio: ________________________________________________________ Síncope/pre-síncope/mareo intenso: ________________________________________________________________ Palpitaciones/Latido irregular/Taquicardia exagerada: _______________________________________________ Disnea en esfuerzos de ligera/moderada intensidad: ________________________________________________ |
|
EXPLORACIÓN FÍSICA: FC: __________ Ritmo cardiaco: __________ TA: __________ Auscultación Cardiaca: _________________ Pulsos periféricos: ______________________ Estigmas de Marfan. __________________________________________________________________________________ |
|
ECG EN REPOSO: FC: __________ Eje QRS: __________ Ritmo: Sinual __________ Auricular __________ Nodal __________ Marcapasos migratorio __________ Conducción AV: Normal _________ BAV 1er grado __________ BAV 2º grado __________ BAVC __________ WPW __________ Conducción Intraventricular: BIRDHH _____ BRDHH _____ BRIHH _____ HSA _____ HSP _____ Excitabilidad: Extrasístoles supraventriculares _________ Extrasístoles ventriculares _______________ Repolarización: R. Precoz _________ S. Brugada __________ QT largo __________ QT corto ______________ DAVD __________ Signos isquemia __________ Signos crecimiento cavidades __________ |
|
PRUEBA DE ESFUERZO BÁSICA: FC máxima: 220 – Edad: _______________ FC Submaximal: 85% de la FC Máxima: _____________________ Valoración Clínica, Eléctrica y Respuesta Tensional: ____________________________________________________ |
Modificado de Boraita Pérez et al. GPC sobre Actividad Física del Cardiópata de la Sociedad Española de Cardiología. Revista Española de Cardiología Mayo 2000.
Tabla 3. Reconocimiento cardiológico deportivo avanzado
|
ECOCARDIOGRAFÍA-DOPPLER: — Deportistas participantes en nivel nacional e internacional — Soplo cardiaco inexplicado — ECG anormal inexplicado — Enfermedad cardiaca congénita, conocida o sospechada — Miocardiopatías — Arritmias — Pericarditis — Miocarditis — Anomalías coronarias (eco de esfuerzo) — Cardiopatía isquémica (eco de esfuerzo) — Sospecha de valvulopatía significativa |
|
PRUEBA DE ESFUERZO CON REGISTRO ECG: — Deportistas participantes en nivel nacional e internacional — Deportistas mayores de 35 años que practican cualquier deporte federado — Deporte recreativo sólo en caso de que existan antecedentes familiares de primer grado de muerte súbita o presencia de dos o mas factores de riesgo cardiovascular |
|
REGISTRO ECG DE LARGA DURACIÓN (HOLTER): Clase I de la A.H.A: — Palpitaciones — Síncope — Mareo — Bradicardia grave en reposo (<40 lpm) — Extrasistolia ventricular frecuente en el ECG de reposo o esfuerzo — Taquicardia paroxística durante la prueba de esfuerzo Clase II de la A.H.A: — Disnea — Dolor torácico — Fatiga |
Tabla 4. Reconocimiento deportivo en cardiópatas
|
HISTORIA CLINICA: — Antecedentes Familiares: Muerte súbita en <35 años, cardiopatía isquémica, cardiopatías congénitas, Marfan, miocardiopatías, canalopatías — Antecedentes Personales: Deportivos: Tipo de ejercicio, Horas entrenamiento/semanales, Nivel competitivo Patológicos: Tipo de cardiopatía, severidad de la misma, clase funcional actual, intervenciones previas, lesiones residuales, tratamiento médico actual |
|
EXPLORACIÓN FÍSICA CARDIOLÓGICA: — Constantes: FC, Saturación de O2, TA ESI, TA EII — Soplos — Pulsos: intensidad, simetría… — Megalias — Edemas, signos de elevación de la PVC… |
|
ECG DE REPOSO (12 DERIVACIONES): — Indicaciones: siempre — Será importante conocer el ECG basal del sujeto, para poder comparar |
|
ECOCARDIOGRAFÍA-DOPPLER: Indicaciones: — Cardiopatías congénitas — Valvulopatías. Prolapso Mitral — Marfan — Miocardiopatías — Arritmias significativas — Enf coronaria (congénita o adquirida) — HTA |
|
PRUEBA DE ESFUERZO (CON MONITORIZACIÓN ECG Y DE TA): Indicaciones: — Enf coronaria (congénita o adquirida) — Cardiopatías congénitas (CC): según la severidad de la misma y el tipo de deporte a realizar |
|
HOLTER 24H: Indicaciones: — Arritmias cardiacas — Valvulopatías. Prolapso Mitral — Miocardiopatías. Miocarditis — CC: T. De Fallot, TGA, Otras según sintomatología… |
|
ESTUDIO ISOTÓPICO CON RADIONÚCLIDOS (REPOSO Y ESTRÉS): — Puede estar indicado en: Miocarditis, Enf arterial coronaria (congénita y adquirida) |
|
CATETERISMO CARDIACO / CORONARIOGRAFÍA: — Puede estar indicado para evaluar determinadas patologías: T. Fallot, TGA, Estenosis mitral, CC con shunt, Enf coronaria (congénita o adquirida) etc |
|
ESTUDIO ELECTROFISIOLÓGICO (E.E.F): — Puede estar indicado en: Arritmias/Síncope en contexto de miocardiopatías, WPW etc |
|
ANGIO-RMN CARDIACA: — Puede estar indicado para evaluar determinadas patologías: Coartación de Aorta, T. Fallot, TGA, Displasia arritmogénica del VD, disfunción ventricular post-cirugía… |
|
BIOPSIA ENDOMIOCÁRDICA: — Puede estar indicado en determinadas patologías: Trasplante cardiaco, sospecha miocarditis… |
Tabla 5. Clasificación de las cardiopatías congénitas
|
CARDIOPATÍA |
PARÁMETROS HEMODINÁMICOS |
|
CARDIOPATÍAS BENIGNAS: Estenosis aórtica leve Estenosis pulmonar leve CIA* CIV* DAP* Coartación de aorta nativa u operada Insuficiencia aórtica leve Insuficiencia mitral leve Extrasístoles auriculares Extrasístoles ventriculares Taquicardia supraventricular (*Qp/Qs < 1,5) |
Gradiente sistólico pico < 20 mmHg Gradiente sistólico pico < 40 mmHg Presión normal en la arteria pulmonar Presión normal en la arteria pulmonar Presión normal en la arteria pulmonar Con gradiente basal < 10 mmHg Sin repercusión hemodinámica Sin repercusión hemodinámica Sin repercusión hemodinámica Si desaparecen con el ejercicio leve Si desaparecen con el ejercicio leve Sin historia de arritmias con el ejercicio |
|
CARDIOPATÍAS LEVES: Estenosis pulmonar moderada CIA* CIV* DAP* Coartación de aorta nativa/operada HTA leve Extrasístoles ventriculares IM leve-moderada IAo leve-moderada (* Qp/Qs 1,5 – 2) |
Gradiente sistólico pico 40-60 mmHg PAP < 50% de la sistémica PAP < 50% de la sistémica PAP < 50% de la sistémica Gradiente basal 10-20 mmHg >p95 Que no desaparecen con ejercicio poco intenso Sin disfunción ventricular y dilatación leve Sin disfunción ventricular y dilatación leve |
|
CARDIOPATÍAS MODERADAS: Estenosis aórtica moderada Coartación de aorta nativa/operada HTTP CC Cianógenas Prótesis valvulares IAo moderada-severa IM moderada-severa Extrasístoles ventriculares HTA |
Gradiente sistólico pico 20-50 mmHg Gradiente basal >20 mmHg PAP > 40 mmHg Corregidas totalmente Con gradiente residual mínimo Con ECG alterado (no isq) y dilatación de VI Con ECG alterado (no isq) y dilatación de VI Polimorfas, parejas >p 97 |
|
CARDIOPATÍAS SEVERAS: Estenosis aórtica severa MCH HTTP grave CC Cianógenas Coartación de aorta Anomalías coronarias congénitas Sdr de Marfan Miocarditis IC congestiva IM severa IAo severa Sdr QT largo congénito Estenosis pulmonar severa TSV HTA grave |
Gradiente sistólico máx>50 mmHg o alt ECG (isq) Con o sin obstrucción Inversión del cortocircuito No operadas o paliadas Gradiente basal >50 mmHg Con disfunción de VI y dilatación severa Con disfunción de VI y dilatación severa Antecedentes de arritmias con el ejercicio |
Tabla 6. Limitaciones según el tipo de cardiopatía
|
TIPO DE CARDIOPATÍA |
ACTIVIDAD FÍSICA |
DEPORTE DE COMPETICIÓN |
|
BENIGNAS |
— Sin limitación |
— Sin limitación |
|
LEVES |
— Sin limitación |
— Permitidos: baja-moderada intensidad — Para alta intensidad se exige PE normal |
|
MODERADAS |
— Permitida: poco intensa — Prohibida: intensa |
— Permitido: baja intensidad si PE normal — Prohibido el intenso |
|
SEVERAS |
— Permitida: poco intensa — Prohibida: intensa |
— Prohibido |
Bibliografía
1. Guías de práctica clínica de la Sociedad Española de Cardiología sobre la actividad física en el cardiópata. Por: Araceli Boraita Pérez (coordinadora), Antonio Baño Rodrigo, José R. Berrazueta Fernández, Ramiro Lamiel Alcaine, Emilio Luengo Fernández, Pedro Manonelles Marqueta y Carlos Pons I. de Beristain. Sociedad Española de Cardiología. Rev Esp Cardiol 2000; 53: 684-726.
2. Ejercicio físico y deporte en niños con cardiopatías. Por: Antonio Baño Rodrigo, Amalia Tamariz-Martel Moreno. Sección de Cardiología. Hospital Infantil Universitario Niño Jesús. Universidad Autónoma de Madrid. Madrid. Dentro de los protocolos de la Sociedad Española de Cardiología Pediátrica y Cardiopatías Congénitas.
3. Muerte súbita y deporte. ¿Hay alguna manera de prevenirla en los deportistas? Araceli Boraita. Servicio de Cardiología. Centro de Medicina del Deporte. Consejo Superior de Deportes. Madrid. Rev Esp Cardiol 2002;55(4):333-6.
4. La práctica deportiva mejora el perfil lipídico plasmático, pero ¿a cualquier intensidad? Araceli Boraita. Servicio de Cardiología. Centro de Medicina del Deporte. Consejo Superior de Deportes. Madrid. Rev Esp Cardiol 2004;57(6):495-8.
5. Ejercicio físico y cardiopatía. López Abel, Bernardo Hurtado Díaz, Javiera F.
6. El corazón del deportista: hallazgos electrocardiográficos más frecuentes Araceli Boraita Pérez y Luis Serratosa Fernández. Centro Nacional de Medicina del Deporte. Consejo Superior de Deportes. Rev Esp Cardiol 1998; 51: 356-368.
7. Is there evidence for mandating electrocardiogram as part of the pre-participation examination? Borjesson M1, Dellborg M. Clin J Sport Med. 2011 Jan;21(1):13-7.
8. Cost-effectiveness of preparticipation screening for prevention of sudden cardiac death in young athletes. Wheeler MT1, Heidenreich PA, Froelicher VF, Hlatky MA, Ashley EA. Ann Intern Med. 2010 Mar 2;152(5):276-86.
9. Sudden cardiac death in young athletes: what is the role of screening? Asif IM1, Rao AL, Drezner JA. Curr Opin Cardiol. 2013 Jan;28(1):55-62.
10. Sudden Cardiac Death and Preparticipation Screening: The Debate Continues—In Support of Electrocardiogram-Inclusive Preparticipation Screening. Irfan M. Asif, Jonathan A. Drezner. Progress in Cardiovascular Diseases. Volume 54, Issue 5, Pages 445-450, March 2012.
11. Electrocardiograms in athletes: interpretation and diagnostic accuracy.Lawless CE1, Best TM. Med Sci Sports Exerc. 2008 May;40(5):787-98.
12. Sudden cardiac death in athletes: what is the role of screening? Corrado D1, Basso C, Thiene G. urr Opin Cardiol. 2012 Jan;27(1):41-8.
13. Cardiovascular pre-participation screening of young competitive athletes for prevention of sudden death: proposal for a common European protocol. Domenico Corrado et al. European Heart Journal (2005) 26, 516–524.
14. Ley 10/1990, de 15 de octubre, del Deporte. B.O.E.
15. Classification of Sports. Mitchell et al. JACC. Vol 24-Nº4. October 1994.
Taller. Manejo de psicofármacos
Manejo de psicofármacos
S.Alonso Bada. Unidad de Salud Mental Infanto-juvenil del Hospital Sierrallana. Torrelavega, Cantabria
Adolescere 2014;II (2): 103-112
Resumen
|
La adolescencia supone una etapa de cambio fundamental en el desarrollo humano que permite la evolución desde la infancia hasta la vida adulta. Además de los cambios físicos, el adolescente vive un proceso de construcción de su identidad. Palabras clave: Psicofármacos, Adolescente, Trastornos mentales. |
Abstract
|
Adolescence is a stage of change essential in human development that allows the evolution from childhood to adulthood. Besides the physical changes, the adolescent experiences a process of identity construction. Key words: Psychotropic drugs, Teenage mental disorders. |
Generalidades del uso de psicofármacos en el adolescente
El elemento clave para utilizar de forma adecuada los psicofármacos en la adolescencia es el realizar una evaluación psiquiátrica de calidad. Para esto es fundamental tener un conocimiento de los diferentes trastornos clínicos y las características de su presentación en los jóvenes así como de los cambios evolutivos esperables en esta etapa del desarrollo para poder diferenciar los síntomas, que requieren una intervención, de lo que son variantes de la normalidad. Además de la exploración clínica nos ayudaremos de la información aportada por padres y cuidadores, y en algunos casos será necesario contar con información de su centro escolar.
No podemos olvidar que la farmacoterapia únicamente es una pieza más de un plan terapéutico global, en el que se han de tener en cuenta todos los aspectos de la vida del adolescente y debe acompañarse de otras intervenciones: psicosociales, psicoterapia individual, terapia familiar y de grupo, terapia conductual o cognitivo conductual, psicoeducación o consejo a los padres.
La intervención debe estar fundamentada en la definición cuidadosa de los síntomas del paciente, dentro de una evaluación global, así como en el conocimiento de las indicaciones de los diferentes psicofármacos.
Una vez establecido el diagnóstico y determinada la indicación de tratamiento psicofarmacológico, debemos informar al adolescente y a su familia de los fármacos disponibles con indicación en su caso particular. Es importante que tengan expectativas realistas de lo que se puede conseguir con el tratamiento; si es la remisión sindrómica o la desaparición de algún síntoma diana, o simplemente una reducción de la intensidad sintomática.
Posteriormente serán informados de las posibles terapéuticas, con sus diferencias tanto en perfil de eficacia como de posología o efectos secundarios hasta decidirnos por uno de ellos. Es importante que conozcan los beneficios, los riesgos y la existencia de otros tratamientos alternativos.
Una situación en la que debemos ser especialmente cuidadosos con la información en aquellos casos es en los que sea preciso utilizar un fármaco fuera de indicación. Para estos casos en concreto es recomendable la utilización de un consentimiento informado, que sea leído y firmado tanto por el chico como por sus responsables legales.
Debemos iniciar los tratamientos en monoterapia, dando preferencia a aquellos síntomas que sean más severos y graves; utilizaremos este primer fármaco hasta su dosis óptima antes de cambiar a otro de otra familia o añadir otro.
La titulación deberá iniciarse a dosis bajas, aunque no de forma demasiado lenta porque los pacientes pueden cansarse y dejar el tratamiento antes de alcanzar las dosis terapéuticas adecuadas.
Si aparecen secundarismos, discutiremos con el adolescente y el cuidador si el plan de tratamiento debe ser modificado, valorando si el efecto secundario es transitorio y tolerable, si necesita otra medicación para paliar el efecto adverso o si es conveniente cambiar el tratamiento.
Una vez conseguido el efecto deseado es preciso realizar un seguimiento de la medicación y valorar periódicamente la necesidad de mantener el tratamiento o iniciar la retirada.
No debemos olvidar que el adolescente, a partir de los 12 años, debe ser escuchado en el proceso de decisión terapéutico y a partir de los 16, alcanza la mayoría de edad sanitaria, por lo que podrá legalmente decidir sobre su tratamiento.
La Ley de Autonomía del paciente regula esta situación y define las excepciones como en aquellos casos en que el paciente, a juicio del médico, no sea capaz de comprender la situación y tomar esa decisión en concreto, así como en casos de situación de riesgo grave.
Familias de fármacos utilizados en psiquiatría del adolescente
Antidepresivos
La prevalencia de depresión en niños es del 1-2% sin diferencias significativas entre ambos sexos, aumentando con la edad hasta aproximadamente un 9% en la adolescencia, siendo entonces 2 veces más frecuente en chicas. Varios estudios han demostrado que un alto porcentaje de los pacientes que sufren un episodio depresivo presentaron su primer episodio antes de los 18 años, observando que esta depresión de inicio en la edad pediátrica se asociaba a más ideas y comportamientos de suicidio.
La presentación clínica de la depresión en el adolescente difiere de la del adulto en que presentan con mayor frecuencia irritabilidad en vez de tristeza, hiperactividad, aislamiento social y quejas somáticas.
El tratamiento de elección en el Episodio Depresivo del adolescente son los antidepresivos.
Los antidepresivos tricíclicos (imipramina, clomipramina, amitriptilina) aunque han sido ampliamente utilizados en el campo de la psiquiatría del niño para tratamiento de depresión, TOC, enuresis nocturna… actualmente no se consideran de primera elección al no haberse demostrado una eficacia superior al placebo y por producir efectos secundarios importantes, como su cardiotoxicidad, lo que los hace además, especialmente peligrosos en el caso de sobreingesta voluntaria.
Los ISRS (Inhibidores Selectivos de la Recaptación de Serotonina) son los fármacos de primera elección, más concretamente la fluoxetina, recomendado tanto por la guía NICE como por la FDA, además de ser el único que tiene indicación para su uso en menores por la Agencia Española del Medicamento. La sertralina y el escitalopram se consideran de segunda elección para los organismos internacionales, aunque no disponen de indicación en España.
El tratamiento recomendado por las guías clínicas para el tratamiento de las depresiones juveniles, moderadas o graves, es la asociación de antidepresivos (fluoxetina) con psicoterapia.
Fluoxetina: Indicada para niños a partir de 8 años y adolescentes; para episodios depresivos de moderados a graves, si no hay respuesta a la terapia psicológica después de 4 o 6 sesiones. Se recomienda iniciar con 5-10 mg día, aumentando cada dos semanas hasta los 40 mg.
Sertralina: Indicada para niños y adolescentes con trastorno obsesivo compulsivo. Para la AEM no tiene indicación en el tratamiento del Trastorno Depresivo en edad pediátrica, aunque hay estudios que han demostrado su eficacia. Se inicia de 25 a 50 mg/día subiendo de 25 o 50 mg cada dos semanas hasta una dosis máxima de 200 mg.
Escitalopram indicado por la FDA desde los 12 años. La dosis de inicio es de 5 mg ajustándose a 10 en 2 semanas, hasta una dosis máxima de 20 mg.
Otros ISRS como el citalopram, fluvoxamina o paroxetina tienen un uso más limitado en esta población.
• Efectos secundarios de los ISRS: Los más frecuentes son inquietud, síntomas gastrointestinales, irritabilidad, insomnio y disfunción sexual. Son fármacos con bajo perfil de secundarismos y bastante seguros en caso de sobreingesta voluntaria.
los Inhibidores Selectivos de la Recaptación de Serotonina y Noradrenalina (ISRN): son fármacos ampliamente utilizados en adultos, pero su uso en adolescentes está más limitado. No tienen indicación para su uso en menores, pero en estudios se ha demostrado la eficacia de Venlafaxina en casos resistentes. Se iniciaría a dosis de 37.5 titulándose hasta los 150 mg;
Otros antidepresivos: Bupropion, Mirtazapina, los Inhibidores selectivos de la recaptación de Noradrenalina, o los IMAO, con amplio uso en población adulta, no están recomendados en población infanto-juvenil.
Los grandes estudios con antidepresivos (TADS y TORDIA) recomiendan iniciar con un ISRS (Fluoxetina); y si no hay respuesta cuando se ha llegado a la dosis máxima, se deberá cambiar a otro ISRS acompañándolo de Terapia Cognitivo Conductual, y si sigue sin responder, recomiendan cambio a Venlafaxina más TCC.
Antidepresivos y suicidio. Black Box Warning.
A partir de la década de los 50, empiezan a publicarse datos sobre la relación de los antidepresivos con la aparición de ideas de suicidio al inicio del tratamiento. Durante los años sucesivos se fueron reportando casos tanto de adultos como de niños y adolescentes con depresión en los que se observaba un empeoramiento de las ideas de suicidio tras iniciar el tratamiento antidepresivo. Esto llevó a la FDA a solicitar a los laboratorios que revisaran y compartieran sus datos en estudios con niños y adolescentes.
En los años 2003-4 la FDA y las Agencias Europea y Española del Medicamento desaconsejan usar la mayoría de los AD en menores de 18 años, obligando a incluir una Black Box Warning en los envases de antidepresivos, advirtiendo del aumento de las ideas de suicidio durante su uso en menores. La black box warning es la advertencia más severa que puede llevar un fármaco. El objetivo es informar del riesgo; no prohíbe el uso de este tipo de fármacos en menores y reconoce que la depresión puede tener consecuencias graves si no se trata.
Este fenómeno ha tenido sus consecuencias en el uso de antidepresivos y el manejo de la depresión en este grupo de edad. Hasta el 2003 la depresión se detectaba cada vez mejor y se trataba más, y como consecuencia, la tasa de suicidio en este rango de edad estaba disminuyendo. Tras el Black Box Warning se produjo una disminución en la prescripción de antidepresivos y un aumento en el número de suicidios en niños y adolescentes, determinado en múltiples estudios en diferentes países, tanto en EEUU como en Europa.
En los últimos años se han realizado gran cantidad de estudios sobre los diferentes ISRS, sobre la depresión en menores, metaanálisis más completos y estudios ecológicos que han ayudado a delimitar bien el uso correcto de estos fármacos.
Recomendaciones para el uso de ISRS en niños y adolescentes según la AACAP y la guía NICE.
1. Confirmar el diagnóstico de Depresión y su gravedad; estando indicados en el caso de depresión moderada o grave, no leve.
2. Explorar las ideas de suicidio basales.
3. Valorar el riesgo de efectos secundarios que puedan favorecer la realización de un acto autolítico como por ejemplo: agitación psicomotriz, impulsividad elevada, agitación, ansiedad, uso de drogas, intentos previos o antecedentes familiares de intentos o suicidios consumados.
4. Informar sobre posibles efectos secundarios.
5. Siempre que sea posible, combinar el fármaco con Terapia Cognitivo Conductual.
6. Programar revisiones frecuentes tanto para monitorizar el efecto, la posible aparición de ideación autolítica así como la presencia de secundarismos.
Antipsicóticos
Son los fármacos específicos para el tratamiento de la Esquizofrenia y otros trastornos psicóticos, cuadros que con frecuencia se inician durante la adolescencia, teniendo además indicaciones para otras patologías en este grupo de edad.
Inicialmente, los datos disponibles que apoyaban la utilización de antipsicóticos en niños y adolescentes fueron extrapolados de resultados de estudios realizados en poblaciones adultas, sin tener en cuenta los factores diferenciales para este grupo etario, como una mayor predisposición a presentar efectos extrapiramidales y una mayor resistencia al efecto de los antipsicóticos atípicos.
Todos los antipsicóticos comparten el mecanismo de acción bloqueando los receptores dopaminérgicos D2; este bloqueo de los receptores D2 produce una disminución de la actividad dopaminérgica en la vía mesolímbica, cuya hiperfunción se ha considerado la base de las experiencias psicóticas. Parte del mecanismo de acción de los antipsicóticos está relacionado también con el bloqueo de receptores histaminérgicos, muscarínicos, serotoninérgicos y alfa adrenérgicos.
Los antipsicóticos clásicos o típicos son el haloperidol, clorpromacina, levomepromazina, trifluoperazina, pimozida… Exceptuando Haloperidol, no son utilizados como fármacos de primera elección en el tratamiento de la psicosis del adolescente.
Los antipsicóticos atípicos o de segunda generación combinan bloqueo dopaminérgico D2 con actividad sobre los receptores serotoninérgicos HT2. Suponen un avance en cuanto a la disminución de los efectos extrapiramidales y la sedación, aunque presentan otros efectos secundarios como el aumento de peso y el síndrome metabólico. Dentro de este grupo encontramos olanzapina, quetiapina, risperidona, paliperidona, aripiprazol, ziprasidona y amisulpride.
Efectos secundarios
Los más frecuentes son sedación, aumento de peso e hipotensión ortostática Es necesario tener presente la posibilidad de que aparezca un síndrome neuroléptico maligno: es un efecto poco frecuente pero grave, caracterizado por hipertermia, rigidez muscular, taquicardia, alteraciones de la tensión arterial, sudoración y alteración del nivel de conciencia y aumento de la CK muscular. Requiere manejo hospitalario. Los síntomas extrapiramidales, menos frecuentes con los atípicos, incluyen síntomas como acatisia, distonía aguda, temblor, rigidez… Uno de los efectos secundarios que requiere mayor control y supervisión es el síndrome metabólico, que se caracteriza por aumento del apetito y el peso, aumento de los niveles de lípidos y la glucemia plasmática. Su relevancia clínica hace preciso monitorizar en estos pacientes tanto el índice de masa corporal como la Tensión Arterial, la glucemia en ayunas y el perfil lipídico. Otro de los efectos metabólicos es la hiperprolactinemia, que debe monitorizarse si es sintomática: galactorrea, ginecomastia o amenorrea. La aparición de efectos cardiovasculares es más frecuente con antipsicóticos típicos: puede presentarse un alargamiento del intervalo QT. Otro dato que debemos conocer es que, aunque no estén contraindicados en casos de epilepsia, sí producen una disminución del umbral convulsivo; y es un riesgo dosis dependiente, lo que hace necesario que se ajuste la dosis del anticomicial cuando es necesario utilizar estas medicaciones de forma concomitante.
Antipsicóticos con indicación en niños y adolescentes
Los antipsicóticos atípicos son considerados como primera elección por su mejor perfil de efectos secundarios y mayor eficacia en los síntomas negativos. Pero no se han establecido criterios de dosificación específicos para esta franja de edad, utilizándose dosificaciones similares a los adultos, y ajustándose la dosis en función del efecto clínico y la aparición de secundarismos. De los típicos, únicamente el haloperidol es considerado de primera línea por la FDA, aunque algunos tienen una amplia utilidad en otros trastornos como los tics.
La respuesta clínica puede demorarse una o dos semanas por lo que en ocasiones el tratamiento se inicia a dosis más altas de las recomendadas para acelerar el inicio del efecto, lo que puede ocasionar más efectos secundarios.
— Risperidona: indicado para el tratamiento a corto plazo -hasta 6 semanas- de la agresión persistente en los trastornos de conducta en niños de 5 años en adelante y adolescentes con un funcionamiento intelectual por debajo de la media, en los que la gravedad de la agresión u otros comportamientos perturbadores requieran tratamiento farmacológico. No tiene indicación para el tratamiento de la Esquizofrenia ni el trastorno bipolar en menores aunque se ha demostrado su eficacia en estudios y sí está indicado en EEUU. Se inicia a dosis de 0.25 a 1 mg, ascendiendo de 0.5 a 1 mg cada 1 o 2 días hasta una dosis máxima aprobada para adultos de 16 mg.
— Olanzapina: su uso en niños o adolescentes está indicado en EEUU pero no en España, aunque ha demostrado su eficacia en estudios. Se inicia de 2.5 a 10 mg de inicio, subiendo de 2.5 a 5 mg cada semana aproximadamente hasta una dosis máxima de 20 mg.
— Aripiprazol: Indicado para el tratamiento de la Esquizofrenia en adolescentes mayores de 15 años y en el Trastorno Bipolar a partir de los 13 años, en episodios maníacos moderados o severos. Iniciar con dosis de 2.5 mg, ascender hasta 5-10 mg de mantenimiento o hasta una dosis máxima de 20 mg.
— Clozapina; indicado en Esquizofrenia a partir de los 15 años. Fármaco que ha demostrado alta eficacia pero cuyo uso no es de primera elección por el riesgo de sufrir discrasias sanguíneas (agranulocitosis), efecto no muy frecuente pero muy grave. Requiere analítica semanal las primeras 18 semanas y posteriormente cada mes mientras dure el tratamiento. Comenzando con una dosis de 12.5 mg, subimos cada día 25 mg hasta 450 mg.
— Haloperidol: indicado para el tratamiento de la ansiedad grave, agitación psicomotriz de cualquier etiología, estados psicóticos agudos o crónico, tics y corea. A partir de 5 años. Se inicia con 0.25 a 1 mg/día titulando hasta 6 mg de dosis máxima, en varias tomas.
— Otros: Clorpromacina: (Largactil) tratamiento de la agitación psicomotriz, procesos psicóticos: esquizofrenia y síndromes delirantes. A partir de 5 años. Contraindicado a menores de 1 año. Levomepromazina: (Sinogan) Estados de ansiedad, estados de agitación, psicosis agudas y crónicas. A partir de 3 años.
— Pimozida: Psicosis agudas y crónicas, trastornos de ansiedad. A partir de los 3 años.
No se recomienda el uso de estos fármacos como primera opción aunque en ficha técnica presentan un amplio rango de indicaciones desde edades muy tempranas.
Tratamiento del TDAH
Los estimulantes y la atomoxetina son los fármacos aprobados para el tratamiento del TDAH.
Estimulantes
Fármacos cuyo mecanismo de acción se basa en el bloqueo de la recaptación de Dopamina y Noradrenalina a la neurona presináptica, lo que genera un aumento de la dopamina disponible en el espacio sináptico. Las anfetaminas, además, facilitan la liberación de catecolaminas desde las vesículas presinápticas, liberando también serotonina y noradrenalina en mayor proporción que otros estimulantes.
Metilfenidato.
— De liberación inmediata: Rubifén; 4 horas de acción. Dosis máx: 60 mg.
— De liberación modificada: Medikinet, Equasym. 8 horas de acción. Dosis máx: 60
— De liberación prolongada: Concerta. 12 horas de acción. Dosis máx: 72
Lisdexanfetamina.
Próximamente disponible en nuestro país. Es un profármaco de dexanfetamina. Tiene un inicio de acción suave y se mantiene durante 13-14 horas.
Los estimulantes están indicados como parte del tratamiento integral del TDAH en niños mayores de 6 años y adolescentes, produciendo mejoría en los síntomas conductuales del TDAH así como en la función cognoscitiva, rendimiento académico y funcionamiento social.
Los efectos secundarios más frecuentes de este grupo de fármacos son la hiporexia y posible retraso del crecimiento en niños, el insomnio de conciliación, el efecto “rebote” o reaparición brusca de los síntomas al final del efecto del tratamiento, cefalea, dolor abdominal específico; el aumento en la frecuencia y tensión arterial, y la aparición o exacerbación de tics.
Se recomienda una monitorización semestral de talla y trimestral de peso, frecuencia cardiaca y tensión arterial, así como con cada ajuste de dosis, además de una monitorización cercana del resto de posibles secundarismos.
Para minimizar los efectos secundarios se recomienda iniciar con dosis bajas e ir aumentando progresivamente cada 6-8 días. En caso de aparición de efectos secundarios se debe reducir la dosis, y si esto no fuese suficiente, deberemos retirarlo y cambiar a otra medicación.
Los estimulantes están contraindicados en casos de clínica psicótica o depresiva grave, hipertiroidismo, alteraciones estructurales cardiacas, arritmias, hipertensión grave, glaucoma y anorexia nerviosa.
La Atomoxetina
Es un fármaco no estimulante indicado para el tratamiento de niños a partir de los 6 años y adolescentes con TDAH. Inhibe de forma selectiva la recaptación de noradrenalina en el espacio sináptico mediante el bloqueo del transportador presináptico de noradrenalina.
Su dosificación es de 0.5 mg/kg/día, en una dosis única por la mañana debiéndose titular cada 7 o 14 días en una toma única por la mañana. La dosis recomendada de tratamiento es de alrededor de 1.2 mg/kg/día.
Los efectos secundarios más frecuentes son somnolencia, dolor abdominal, naúseas o vómitos, hiporexia y disminución del peso, mareos, cansancio y un ligero aumento de la frecuencia cardíaca y la presión arterial. Suelen ser transitorios y leves. Con escasa frecuencia se ha descrito hepatotoxicidad con aumento de las enzimas hepáticas, hiperbilirrubinemia e ictericia. En este caso se recomienda suspender y no reintroducir. Se ha informado de un aumento de las ideas de suicidio en pacientes tratados con atomoxetina, por lo que se recomienda monitorizar estas ideas en todos los casos.
Está contraindicado en caso de glaucoma, y tratamiento concomitante de IMAOs.
En el tratamiento del TDAH se han utilizado otros fármacos, aunque con menor frecuencia: antidepresivos como el bupropion, la venlafaxina, los antidepresivos tricíclicos, los IMAO y la reboxetina; agentes adrenérgicos como la clonidina y dopaminérgicos como el modafinilo. Ninguno de ellos tiene indicación en España para el tratamiento del TDAH.
Tratamiento del trastorno bipolar
El trastorno bipolar en los adolescentes se diferencia clínicamente de su expresión adulta en que cursa con ciclos más rápidos y más irritabilidad. Es frecuente que la manía se presente con más síntomas psicóticos, más intentos de suicidio, una conducta sexual inapropropiada y una elevadísima irritabilidad que puede producir trastonos de conducta severos. Son también más frecuentes que en adultos los episodios mixtos o disfóricos y los síntomas psicóticos.
Litio: aprobado por la FDA para el tratamiento del TB en adolescentes de 12 años o más. Se puede administrar a adolescentes usando las mismas precauciones que con adultos; control de la función renal, tiroidea, del calcio y el fósforo cada 6 meses.
Los efectos secundarios más frecuentes son temblor, naúseas y diarrea, enuresis, cansancio, y malestar general. También se han descrito efectos renales, tiroideos, dermatológicos y cardiovasculares así como cambios en el peso y el crecimiento, diabetes y pérdida de cabello. Es preciso estar atento a los síntomas de posible intoxicación: diarrea, vómitos, somnolencia o debilidad muscular.
Anticomiciales: Carbamacepina y ácido valproico se utilizan ampliamente como eutimizantes en adultos aunque no están aprobados para el tratamiento de trastornos psiquiátricos en niños.
Tratamiento del insomnio en adolescentes
Durante la adolescencia el ritmo circadiano se reacomoda, de forma que la aparición del sueño es más tardía por la noche y por las mañanas le cuesta más levantarse. Se debe intervenir únicamente cuando el insomnio esté generando repercusión en otras áreas de funcionamiento del adolescente.
El tratamiento inicial es una higiene del sueño correcta, técnicas psicológicas conductuales y cognitivas así como la aplicación de programas educativos que describen los procesos del sueño.
No hay ningún fármaco con indicación del insomnio en niños o adolescentes.
La melatonina: No hay evidencia para recomendarlo antes de los 3 años de edad. Se usa a 0.05mgr/kg administrada 1-2 o 4-6 horas antes de acostarse según se vaya a tratar un insomnio o un retraso de fase. Más importante que la dosis es el hecho de ser administrada siempre a la misma hora, valorándose su retirada con el tiempo según la evolución clínica. Hasta 6 mg/día.
Se han utilizado otros fármacos como antihistamínicos, utilizando su efecto secundario de somnolencia como objetivo.
No se recomienda el uso de benzodiacepinas o hipnóticos en adolescentes, salvo en situaciones muy concretas, en las que el motivo del insomnio sea una elevada ansiedad.
Tratamiento de la ansiedad
Los trastornos de ansiedad son de los trastornos más frecuentes durante la adolescencia; aparecen en un 10% de los adolescentes en algún momento del desarrollo.
El tratamiento farmacológico para la ansiedad debe siempre complementarse con intervenciones psicológicas acompañantes.
ISRS: son el tratamiento de primera línea para los trastornos de ansiedad del adolescente: TOC; T. de Ansiedad Generalizada y Fobia Social.
Sertralina: tiene indicación en TOC en pacientes pediátricos de 6 a 17 años. Dosis de 50mg hasta una máxima de 200 mg/día.
Fluoxetina: Ha demostrado su eficacia a dosis de 20 mg/día.
Fluvoxamina: Eficaz y seguro en niños y adolescentes con ansiedad generalizada, ansiedad de separación y fobia social; las dosis se sitúan entre 50 y 250 mg, hasta una dosis máxima de 300 mg.
Paroxetina; demostró su eficacia en fobia social a dosis entre 10 y 50 mg/día.
Los antidepresivos tricíclicos: la clomipramina está indicado en el TOC en niños a partir de 10 años. Otros estudios han demostrado la eficacia de imipramina en fobia social. Aun así son de segunda elección y se recomiendan en casos de intolerancia a los ISRS.
Benzodiacepinas; aunque no se recomienda el uso en niños y adolescentes algunos estudios han reportado beneficios. Se han utilizado alprazolam, clonacepam, lorazepam y clorazepato dipotásico. Deben ser utilizados siempre de forma puntual, a dosis pequeñas y en periodos cortos de tiempo o hasta conseguir el efecto terapéutico de los ISRS.
Bibliografía
1. Tratado de Psiquiatría de la Infancia y la Adolescencia. Jerry M. Wiener. Mina K. Dulcan.
2. Appropiate and Judicious Use of Psychotropic Medicatios in Youth. Oliver Stroe. Child Adolesc Psychiatric Clin N Am 21 (2012)703-711.
3. Psicofarmacología Pediátrica: Seguridad y Eficacia. César Soutullo.
4. Trastornos por déficit de atención y comorbilidades en niños, adolescentes y adultos. Thomas E. Brown.
5. Guía de práctica clínica sobre Trastornos del Sueño en la Infancia y Adolescencia en Atención Primaria. Guias de práctica clínica en el SNS.2011.
6. Clínical Handbook of Psychotropic Drugs for Children and Adolescents. Kalyna Z. Bezchlibnyk-Butles.
7. Agencia Española de Medicamentos y Productos Sanitarios. AEMPS.