Adolescente con problemas de comportamiento, alteración del rendimiento escolar y del sueño
Adolescente con problemas de comportamiento, alteración del rendimiento escolar y del sueño
M.I. Hidalgo Vicario(1), G. Pin Arboledas(2).
(1)M.I. Hidalgo Vicario. Pediatra. Doctora en medicina. Acreditada en Medicina de la adolescencia. Centro de Salud Barrio del Pilar. Dirección Asistencial Norte. Madrid.(2)G. Pin Arboledas. Pediatra. Especialista en Medicina del sueño. Unidad de Pediatría Integral Q Valencia y Unidad Valenciana del Sueño. Hospital Quirón Valencia.
Fecha de recepción: 21-06-2020
Fecha de publicación: 31-07-2020
Adolescere 2020; VIII (2): 55-67
Resumen
|
Se presenta el caso clínico de una adolescente de 13 años con una historia de dos años de evolución que consiste en alteración progresiva del rendimiento escolar, problemas con el sueño, mala relación con sus padres, pocos amigos, aislamiento social, sedentarismo, uso de tecnologías y alteración del comportamiento. Se realiza el diagnóstico diferencial con un trastorno del sueño y otros cuadros que pudieran dar lugar a confusión así como el tratamiento a seguir. Palabras clave: Fracaso escolar; Sueño; Aislamiento social; Comportamiento; Tecnologías. |
Abstract
|
The clinical case of a 13-year-old adolescent with a two-year history of progressive disruption of school performance, sleep problems, poor relationship with her parents, scarcity of friends, social isolation, sedentary lifestyle, use of technology and behavior alteration is presented. The differential diagnosis is made with sleep disorders and other entities that could lead to confusion, as well as the treatment to follow. Key words: School failure; Sleep; Social isolation; Behavior; Technologies. |
Motivo de consulta
Adolescente mujer de 13 años que acude a consulta con sus padres. Estos refieren que en los últimos dos años presenta problemas del comportamiento que han ido aumentando progresivamente. En la familia manifiesta mucha agresividad con los padres, sobre todo con la madre tanto de forma verbal como física. También presenta disminución del rendimiento escolar en los dos últimos años y alteración del sueño.
Antecedentes familiares
No enfermedades familiares. No antecedentes de problemas relacionados con el sueño, problemas mentales. Ni otros problemas de interés.
Antecedentes personales
Es hija única. Embarazo normal, parto a término sin problemas. Lactancia artificial desde el inicio.
Los padres comentan que desde siempre fue mala comedora y muy llorona (lloraba para dormir, lloraba para todo…). Escoliosis controlada por traumatología pendiente de posible corrección quirúrgica. Portadora de corsé que no se lo pone. No intervenciones quirúrgicas. No otras enfermedades. Calendario vacunal al día.
En el colegio presentó un rendimiento escolar adecuado hasta finalizar primaria hace dos años. Cambio de centro escolar hace 2 años de un colegio privado inglés, a un centro concertado para hacer ESO – actualmente está en 2º ESO-. Ella no quería cambiarse y no la gusta el nuevo colegio. El motivo del cambio fueron los problemas económicos familiares. La niña les echa la culpa a sus padres y está muy enfadada con ellos. El rendimiento actualmente es malo, ha suspendido cuatro asignaturas. Los profesores dicen que podría hacer mucho más si quisiera.
Actividades y relaciones. En cuanto a la socialización, es una niña introvertida, poco cariñosa, le cuesta hacer amigas, mentirosa desde siempre, no sale con amigos. Actividades deportivas, hacía natación hasta hace 1 año que lo dejó. Entre sus aficiones está el uso de Internet (“videos youtubers”, Facebook, Instagram…). Se pasa de 4 a 6 horas frente al ordenador de forma diaria, tiene también móvil propio con WhatsApp.
La madre refiere que cuando se la llama para cenar, cuando se le dice que apague el ordenador o cuando se le indica que se acueste …”se vuelve como loca” se pone agresiva, grita, insulta y da golpes a las puertas.
Alimentación y Ejercicio: Mal comedora desde siempre, come muy poca verdura y fruta y últimamente come aún menos que antes. No realiza ningún deporte y no le gusta salir.
Sueño: Se duerme a las 11:30 – 12 de la noche como muy pronto, se levanta a las 7.00. Los fines de semana duerme hasta las 12 del mediodía sino se la levanta. Los días escolares le cuesta mucho levantarse para ir al colegio, lo hace enfadada y gritando en ocasiones. Presenta somnolencia en clase.
Entrevista a solas con la paciente
Al inicio se le explica la confidencialidad en la relación médico-paciente. La chica habla bien en la consulta, colabora con normalidad y se aborda su relación en casa, colegio y con los amigos, cómo se ve ella, también se habla de las drogas, la sexualidad, las tecnologías y problemas que le puedan preocupar. Refiere que le cuesta dormirse por las noches: “no quiere dormirse” y tiene mucho sueño por la mañana. No se aprecia clínica de depresión, acoso u otros problemas.
Exploración física
Peso: 41 kg (P 25) Talla: 155 cm (P25-50) IMC: 17 (P25) TA: 100/60. Presenta buen estado general, buena coloración e hidratación. No parece deprimida ni con ansiedad. Auscultación cardiopulmonar normal, abdomen blando depresible sin masas ni visceromegalias, tiroides normal, neurológico normal, Tanner: 2-3 (no menarquia), resto sin interés.
En resumen, tenemos:
- Posible trastorno del sueño: No puede dormirse o “no quiere”. Dificultad para levantarse por las mañanas. Somnolencia diurna y alteración del rendimiento escolar.
- Sedentarismo. Malos hábitos dietéticos.
¿Qué podemos hacer para orientar el diagnóstico?
Se debe estudiar el posible trastorno del sueño y también se puede realizar una analítica ya que quizás tenga algún déficit nutricional u hormonal como el déficit de hierro o una alteración tiroidea debido a que, aunque no ha tenido la regla todavía, come muy mal y está muy irritable y agresiva.
Exámenes complementarios
Analítica completa incluyendo metabolismo del hierro y hormonas tiroideas normales.
Estudio del problema del sueño
Se dispone de percentiles del sueño, agenda de sueño y cuestionarios que nos van a ayudar a orientar ante un paciente que tiene problemas de sueño. Todos ellos están disponibles y en abierto en la página web de la SEMA: http://www.adolescenciasema.org/articulos-para-profesionales-por-categorias/articulos-para-profesionales-sueno/
- Los percentiles del sueño están disponibles igual que para el peso y talla, TA… No existe una cantidad de sueño exacta, sino que las necesidades dependen de cada paciente y también de la edad y por ello los percentiles nos permiten conocer si la duración del sueño se encuentra dentro de los límites considerados como normales para la mayoría de los niños y adolescentes. En nuestro paciente sus 7 horas de sueño están por debajo del P2 y su P50 estaría en 9 horas.
No existe una cantidad de sueño exacta, sino que las necesidades dependen de cada paciente y también de la edad y por ello los percentiles nos permiten conocer si la duración del sueño se encuentra dentro de los límites considerados normales
- La agenda de sueño es la herramienta fundamental ante la sospecha de un problema o trastorno con el sueño. Nos permite conocer los horarios de sueño y vigilia durante las 24h del día que se registra en la agenda (Figura 1). Es un método muy sencillo para utilizar tanto en Atención Primaria como a nivel hospitalario. Presenta una adecuada correlación con la Actigrafía (método objetivo de medición de sueño). Debe realizarse durante -15 días- dos semanas completas incluyendo los fines de semanas para tener datos fiables. Debe ser libre, es decir, que el paciente marque el ritmo diario, de manera que el día empieza cuando el paciente se levante, así conoceremos su ritmo circadiano. Se aconseja realizarlo en periodo vacacional, o si el problema es importante y está afectando al rendimiento escolar, habría que hablar con los profesores sobre la necesidad de realizar el estudio.
Aporta datos: Latencia para dormirse (tiempo que se tarda en iniciar el sueño), horas de sueño, despertares nocturnos, rutinas en la hora de acostarse/levantarse y valoración subjetiva de la calidad de la noche. Además de diagnóstica puede ser terapéutica, así los padres y el mismo joven pueden darse cuenta de los errores que están realizando. Existe otra agenda para mayores de 5 años donde se valora además del sueño, el uso de TICs, actividad física y su relación con el sueño.
En la agenda de sueño de la paciente se observaba que la costaba ir a dormir, se acostaba tarde a partir de 11,30-12.00 y enfadada. Se despertaba a veces durante la noche 2-3 veces y entre semana dormía 7 horas escasas. Durante la semana se levantaba con mucho sueño para ir al colegio. Los fines de semana dormía hasta las 12.00 si se la dejaba para recuperar la pérdida de sueño.
La agenda de sueño es la herramienta fundamental ante la sospecha de un problema o trastorno con el sueño. Nos permite conocer los horarios de sueño y vigilia durante las 24h del día que se registra
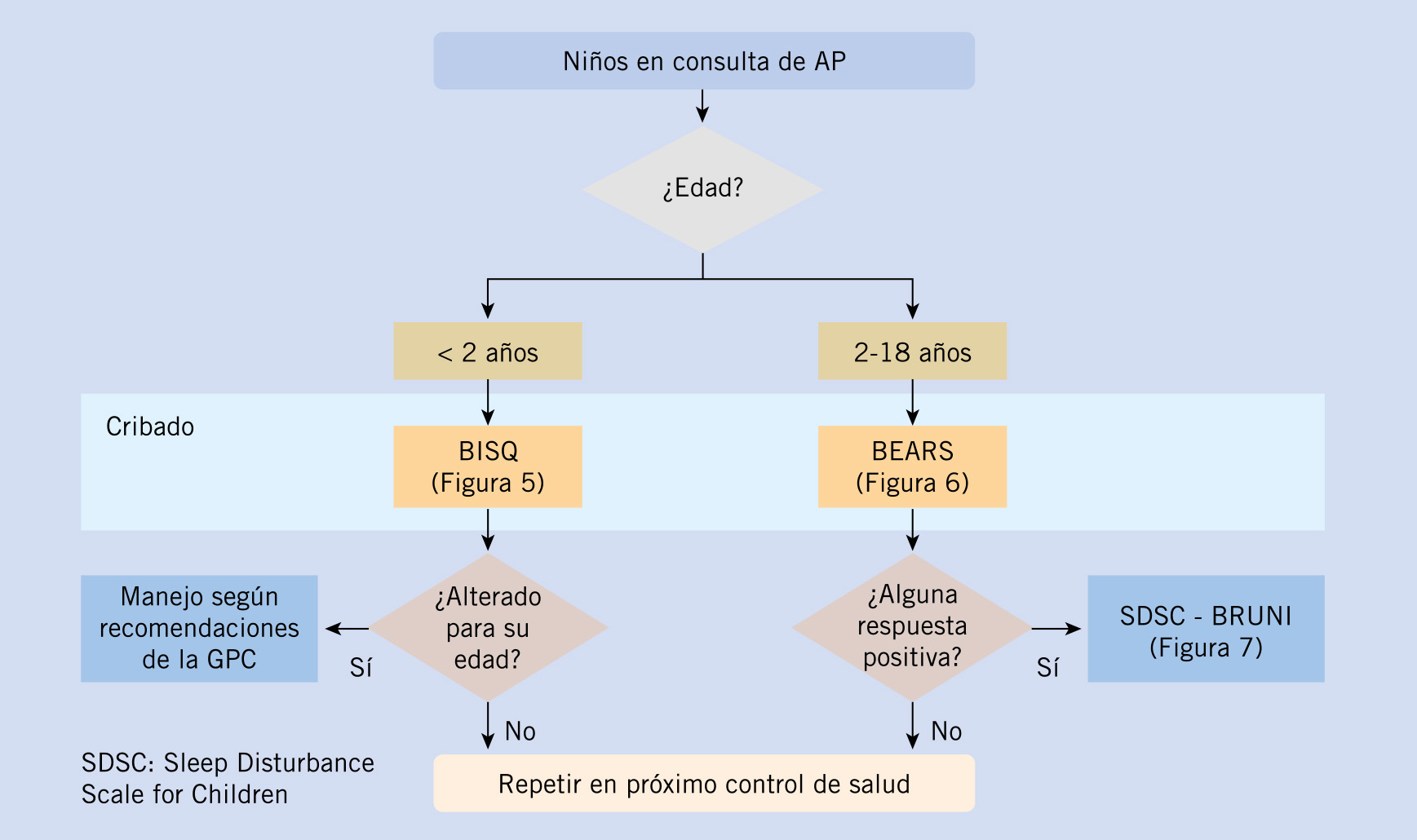
- Los cuestionarios o escalas, nos pueden ayudar a descartar trastornos del sueño. Según la GPC del sueño española (Figura 2), en los menores de 2 años y medio se usa el cuestionario BISQ, y en los mayores, entre 2 hasta 18 años el BEARS que es un cuestionario de cribado (Tabla I)
(B: Bed time issues, E: excessive daytime sleepiness; A: night awakenings; R regularity and duration of sleep, S snoring). Hay 3 versiones según la edad, de 2-5; de 6-12 y de 13-18 años; con preguntas dirigidas a niños y padres. Si alguna de las preguntas es positiva se debe realizar un cuestionario más amplio y detallado que oriente hacia el posible problema del sueño, se trata del cuestionario de SDSC-BRUNI y según nos oriente este hay otros cuestionarios más específicos de SPI, SAHS, insomnio, entre otros.Los cuestionarios o escalas nos ayudan a descartar trastornos del sueño
A nuestra paciente de 13 años le pasamos el Test BEARS y se observaba: problemas para acostarse: si / somnolencia diurna excesiva: alguna vez / despertares durante la noche: si / regularidad y duración del sueño: dormía menos entre semana (7h como máximo) / ronquidos: no.
Ante las respuestas positivas del BEARS, se pasó el Test SDSC –BRUNI (Tabla II). Puntuación total obtenida en nuestra paciente era de 52. El límite de la normalidad es de 39. Eran positivas las preguntas de inicio y mantenimiento del sueño 1, 2, 3, 4, 5, 10 y 11, y también algunas preguntas de somnolencia excesiva por el día, preguntas 22, 23 y 25 con dificultad para levantarse por la mañana.
Entre las siguientes opciones ¿cuál podría ser el diagnóstico?
- Síndrome de retraso de fase (SRF). No impresiona ya que no es que nuestra paciente no pueda iniciar el sueño, sino que lo que parece es que no quiere irse a dormir. En el retraso de fase, además, una vez que cogen el sueño no se despiertan durante toda la noche a diferencia de nuestra paciente, que si se despertaba.
- Síndrome de piernas inquietas (SPI).Estos pacientes también tienen problemas para iniciar el sueño, pero es debido a las molestias que sienten en las piernas y en el cuerpo… y le faltaba toda la clínica del SPI.
- Síndrome de apnea hipopnea del sueño (SAHS). A nuestra paciente le falta la clínica de obstrucción de vías respiratorias altas durante la noche, así como el examen físico que es normal.
- Insomnio. Nuestra paciente cumple los criterios de insomnio crónico (Tabla III).
La Academia Americana del Sueño (ICSD-2) define el insomnio como «Dificultad mantenida, a pesar de la oportunidad de dormir y en función de la edad, para iniciar o mantener el sueño o su calidad, que provoca alteraciones funcionales en el niño y/o familia».
Su frecuencia es del 27% entre los 5-12 años y del 38% en adolescentes. Hay una mayor utilización del sistema sanitario. Los factores condicionantes pueden ser de diversos tipos: circadiano: melatonina y la luz. Homeostático: a mayor vigilia mayor facilidad para dormir. Ambiental: luz, sonido, tecnologías de la información y comunicación. Educativo en los hábitos de sueño. Neuroendocrino: cortisol.
Ante la presencia de un insomnio, siempre se deben descartar posibles causas como:
Ante la presencia de insomnio, se deben descartar problemas primarios del sueño, y causas médicas, psiquiátricas, ambientales o uso de determinados fármacos
- Causas primarias de trastornos del sueño: SAHS, SPI, SRF…
- Causas médicas: dolor, reflujo, atopia, asma…
- Causas psiquiátricas: TDAH, TEA, ansiedad, depresión…
- Fármacos y factores ambientales: ruido, luz, uso aparatos electrónicos…
La consecuencia de un déficit crónico de sueño conlleva muchos problemas para el paciente: desde accidentes de tráfico y de todo tipo, somnolencia diurna patológica, hiperactividad, falta de atención, fracaso escolar, alteración del comportamiento, ansiedad, depresión, alteraciones en la esfera endocrina como obesidad o diabetes, hipertensión, aumento del riesgo cardiovascular y alteraciones inmunológicas, así como estrés personal y familiar entre otras.
Nuestra paciente cumple con somnolencia diurna, fracaso escolar, alteración del comportamiento y problemas para dormir, pero si nos fijamos en la historia no le cuesta iniciar el sueño, sino que no quiere ir a dormir que es diferente. Aparte de lo que hemos comentado y entre las posibles causas del insomnio, ¿hay algo más que nos llame la atención en la historia clínica? Vemos que “se vuelve loca “cuando le mandan que cierre el ordenador, que se vaya a la cama, a cenar etc., que está muchas horas con Internet y con el móvil… ¿podría tener una adicción a Internet?
Adicción a Internet
Para valorar una posible adicción a Internet tenemos el Test de Adicción a Internet (IAT) (Kimberly Young) (Tabla IV), validado en Inglaterra, Italia y Francia. Mide el alcance, el grado de interacción del sujeto con el ordenador y clasifica el comportamiento adictivo en deterioro o incapacidad. Valoración: Rango normal 0-30 puntos / Leve 31-49/ Moderado 50-79/ Grave 80-100. El resultado de nuestra paciente era de 84, lo que significa una adicción grave.
Internet tiene muchos beneficios, pero también conlleva muchos problemas. Entre los beneficios están el aumento de los conocimientos, la información, la creatividad…. pero conlleva muchos riesgos tanto físicos (tensión ocular, S. del túnel carpiano, rizartrosis, vibración fantasma…) como psicológicos y sociales. Entre ellos destacan: aislamiento social, disminución de las relaciones interfamiliares, fracaso escolar, adicción, problemas de conducta, agresividad e irritabilidad, ansiedad, sedentarismo que conduce al sobrepeso – obesidad, uso inadecuado de las redes sociales: ciberacoso, grooming, sexting y problemas de sueño con mala calidad y cantidad del mismo.
Internet conlleva muchos beneficios pero también muchos problemas
La adicción a Internet conlleva una dependencia como en el caso de las drogas (DSM-IV-TR) aunque sin sustancia, ya que se acompaña de: Tolerancia (cada vez necesita conectarse más tiempo). Abstinencia (malestar cuando se interrumpe la conexión, o está tiempo sin conectarse). Usar Internet más de lo que se pretendía inicialmente. No poder dejar de usarlo. Emplear excesivo tiempo produciendo interferencia con las actividades cotidianas: amigos, familia, disminución rendimiento escolar, abandono de otros ocios… Seguir usándolo a pesar de saber que es perjudicial…
Aunque no existe una definición consensuada para las ciberadicciones, se puede definir la adicción a las TICs (uso de ordenador, videoconsola, móvil, y otros dispositivos electrónicos) como la pérdida de control de esas conductas placenteras que genera una dependencia de ellas cada vez mayor, con una interferencia grave en la vida académica, familiar y social de los usuarios. La novedad de este fenómeno hace que aún no aparezca como diagnóstico en los Manuales de Clasificación de Trastornos mentales (DSM-5) y que no haya muchos estudios publicados sobre su tratamiento.
Se puede definir la adicción a TICs como la pérdida del control de esas conductas placenteras que genera una dependencia de ellas cada vez mayor, con una interferencia grave en la vida académica, familiar y social de los usuarios
Epidemiología
Según los datos del INE español de 2016, el porcentaje de menores entre 10-15 años que utilizan ordenador, Internet y teléfono móvil son muy elevados: Uso de ordenador entre los 10-15 años es universal del 95,1%, Internet el 93,6% y uso del teléfono móvil del 65%. Los datos van lógicamente aumentando con la edad y en el uso de móvil había una diferencia de 5 puntos entre mujeres y varones a favor de las primeras. Los chicos buscan fundamentalmente el ocio lúdico mientras que las chicas el ocio comunicativo. Es también una práctica mayoritaria en los menores de 10 años (que sabemos que en muchas ocasiones cogen el móvil de los padres). En otro estudio realizado en 2013 por Protégeles (ONG española) en colaboración con otros países de la Unión Europea, indicaban que el 21,3% de los adolescentes españoles estaban en riesgo de desarrollar una adicción a Internet por el tiempo que lo dedican, frente al 12,7% del resto de los adolescentes europeos.
Nuestros niños y adolescentes son nativos digitales. Desde que nacen y durante su desarrollo están en contacto con aparatos electrónicos. Por primera vez en la historia, no son los padres los que trasmiten conocimientos a sus hijos, sino que es al revés -los hijos enseñan a los padres-. Según datos del INE 2016, las cifras de los menores usuarios del móvil varían desde los 10 años un 25,4% hasta el 93,8% a los 15 años. En la Tabla V se puede observar la progresión de las actividades en Internet de los niños y adolescentes.
Por primera vez en la historia, no son los padres los que trasmiten conocimientos a sus hijos, sino que es al revés, los hijos enseñan a los padres (nativos digitales)
Etiopatogenia
Es compleja y multifactorial. Influyen factores de riesgo individuales de la personalidad y vulnerabilidad emocional; familiares con estilos educativos autoritarios; y sociales como aislamiento social o abuso de las TICs. También están los factores de protección que son los contrarios de los anteriores, e incluyen tener buenas habilidades sociales y buena relación familiar con establecimiento de normas y límites.
Existen factores genéticos que ponen de manifiesto la base neurobiológica compartida con otras adicciones, e implican el circuito de recompensa dopaminérgico que incluye el núcleo accumbens y el hipocampo. El mismo modelo explicativo de adicción a sustancias se extiende a la adicción a ciertas conductas. La gratificación recibida al ejecutar las conductas activa el circuito de recompensa. Se ha observado que durante la ejecución de este tipo de tareas hay una mayor actividad en las áreas cerebrales dopaminérgicas. Hay algunos estudios sobre los cambios cerebrales estructurales en personas adictas a Internet y videojuegos que no son concluyentes.
Clínica y diagnóstico
Se considera que un adolescente es adicto cuando el uso de las TICs pasa de ser una actividad agradable y controlada inicialmente por reforzadores positivos (aspecto placentero) a ser controlada por reforzadores negativos (alivio de la tensión emocional). El uso de Internet, por ejemplo, ya no se hace por utilidad o placer, sino buscando alivio de un malestar emocional (aburrimiento, soledad, ansiedad…). Para hacer el diagnóstico debe haber una interferencia negativa en la vida del niño que se manifiesta en el abandono o merma en sus estudios, no salir con los amigos y aislarse en su habitación. El síndrome de abstinencia se manifiesta como malestar (disforia), insomnio, irritabilidad o inquietud psicomotriz cuando no se pueden conectar. La dependencia lleva consigo la necesidad de pasar cada vez más horas conectado para sentirse tranquilo.
Se considera que un adolescente es adicto cuando el uso de las TICs pasa de ser una actividad agradable y controlada inicialmente por reforzadores positivos (aspecto placentero) a ser controlada por reforzadores negativos (alivio de la tensión emocional)
En la práctica clínica es infrecuente que los adolescentes reconozcan que tienen este problema, considerando completamente normal el tiempo que le dedican. Presentan habitualmente trastornos del sueño, ya que se conectan por la noche aprovechando el descanso de los padres y la falta de control, lo que conlleva dormirse por la mañana, llegar tarde a clase y, en casos graves, un absentismo escolar total. En las adicciones severas, los pacientes se niegan a salir de su habitación, reaccionando con agresividad cuando se les obliga a realizar alguna actividad social. También hay efectos sobre la salud, ya que adquieren hábitos sedentarios y no tienen una alimentación saludable.
El diagnóstico se puede hacer como hemos visto por el Test de Adicción a Internet (IAT) (Kimberly Young). También hay otros cuestionarios como la EUPI-a y la IGDS9‐SF. La EUPI-a ha sido validada en población adolescente española. Se puede ver en el capítulo de esta monografía: Adicción a nuevas tecnologías (página 10). Se han descrito dos tipos de adicción: la adicción generalizada a Internet (uso patológico) y la específica a aplicaciones concretas (pornografía o apuestas). En el segundo caso la gravedad es mayor.
El diagnóstico se puede hacer como hemos visto por el Test de Adicción a Internet (IAT) (Kimberly Young). También hay otros cuestionarios como la EUPI-a y la IGDS9‐SF
El motivo por el que las familias traen a sus hijos a nuestras consultas, es por las consecuencias de esa adicción. En la Tabla VI se pueden ver la señales de alarma de la adicción a las nuevas tecnologías.
Es importante buscar si hay otra adicción asociada a otra conducta (videojuegos, apuestas online, ludopatía), a sustancias químicas (tabaco, cannabis) y valorar si hay ansiedad o depresión.
Diagnóstico final
Trastorno disruptivo emocional (enfadada con los padres por el cambio del colegio…) + adicción a las tecnologías + insomnio crónico + trastorno de la conducta.
Tratamiento
1.-De la parte emocional y conductual
Psicoterapia cognitivo-conductual. Se derivó a salud mental para ayuda y tratamiento de su adicción, y sigue la evolución positivamente con el apoyo psicológico. También requirió ayuda para gestionar el tiempo. Reconocer los beneficios y los riesgos. Identificar los desencadenantes y el uso excesivo. Manejar las emociones (impulsividad) y enseñar habilidades de comunicación y afrontamiento. Además de fomentar el interés en otras actividades, limitar el tiempo de uso…
El tratamiento de esta paciente consistió en psicoterapia cognitivo-conductual, farmacológico, pautas a los padres y al colegio, así como tratamiento del problema del sueño
El objetivo del tratamiento no es la abstinencia total sino promover un uso adaptativo, disminuir su malestar y sintomatología mejorando su funcionamiento personal.
Además de la psicoterapia, se añadió tratamiento con fármaco: Risperdal (Risperidona) 1ml cada 12h para la alteración del comportamiento.
También es importante dar pautas a los padres para: “Negociar” el horario de conexión a Internet y el uso del móvil diario, reduciendo de forma progresiva el mismo. Evitar confrontaciones pero establecer normas de uso. Reforzar los comportamientos positivos. Dar ejemplo con el uso de la tecnología. Colaboración de los educadores.
2.-Del problema de sueño
Se establecieron, como siempre que tengamos que tratar un problema del sueño, las pautas de higiene (Tabla VII). También protectores de la “luz azul” de los dispositivos tecnológicos:Twlight> (Android),f.lux (Windows y Mac) y el uso de melatonina gotas al inicio para ayudarla con el insomnio. La melatonina en este caso se administró media-una hora antes de acostarse. Igualmente, pautas de ejercicio y alimentación.
La luz blanca y azulada inhibe la secreción de melatonina la hormona del sueño. En nuestros ojos tenemos unos fotoreceptores –Melanopsina-. Se encarga de detectar la luz azul con longitudes de onda que rondan los 460-480 nanómetros. Si este fotoreceptor recibe esta luz, cancela la producción de melatonina, causante de que nos entren ganas de dormir y regular así nuestros ciclos de sueño.
La luz blanca y azulada inhibe la secreción de melatonina, la hormona del sueño. Los protectores de la luz azul de los dispositivos tecnológicos, nos cambian la temperatura de la luz de nuestra pantalla (Tª similar a la luz del día) para así no repercutir sobre nuestro sueño
Los protectores de la luz azul de los dispositivos nos cambian la temperatura de la luz de nuestra pantalla (Tª similar a la luz del día) para así no repercutir sobre nuestro sueño. Gracias al filtro rojo que nos ofrecen nos ayudará a no forzar excesivamente nuestros ojos y a evitar posibles dolores oculares tras un largo tiempo de uso.
Evolución y prevención
La paciente ha seguido muy buena evolución con el tratamiento comentado, y la colaboración de los padres y el colegio, mejorando los aspectos emocionales, conductuales, el rendimiento escolar, así como el sueño. Actualmente sigue el control por psicología.
El pediatra debe, tanto en los controles periódicos de salud como de forma oportunista, hacer prevención en el uso de las nuevas tecnologías de la información y comunicación e identificar las señales de alarma
Este caso clínico nos enseña como el pediatra debe, tanto en los controles periódicos de salud como de forma oportunista, hacer prevención en el uso de las nuevas tecnologías de la información y comunicación (TICs) e identificar las señales de alarma (Tabla VI). Es preciso también la colaboración de las familias, educadores y la industria (eliminando los elementos de los juegos con mayor poder adictivo) para la prevención.
La prevención primaria consiste en preguntar en la consulta por el uso de las TICs. Dar pautas a los padres para que conozcan las TICs, sus peligros, y que den normas de uso y supervisión a sus hijos explicándoles los riesgos (Tabla VIII). Educar al menor sobre los riesgos, cómo deben preservar su intimidad, respetar a los otros, y comunicar los insultos y amenazas. La prevención secundaria incluye la detección precoz de los problemas. La prevención terciaria aborda el tratamiento multidisciplinar coordinado.
Tablas y figuras
Tabla I. Test de BEARS
|
2-5 años |
6-12 años |
13-18 años |
|
|
1. Problemas |
|
|
|
|
2. Excesiva |
|
|
|
|
3. Despertares |
|
|
|
|
4. Regularidad |
|
|
|
|
5. Ronquidos |
|
|
|
B = Problemas para acostarse (bedtime problems).
E = Excesiva somnolencia diurna (excessive daytme sleepiness).
A = Despertares durante la noche (awakenings during the night).
R = Regularidad y duración del sueño (regularity and duration of sleep).
S = Ronquidos (snoring).
(P) preguntas dirigidas a los padres (N) preguntar directamente al niño/adolescente.
Referencias: Sleep Medicine 2005, (6):63-69).
Tabla II. Cuestionario SDSC (Sleep Disturbance Scale for Children) de Bruni
|
Escala de alteraciones del sueño en la infancia de BRUNI |
||||||||||||||||||||
TOTAL: |
Tabla III. Criterios diagnósticos del insomnio crónico
|
Nombres alternativos: insomnio crónico, insomnio primario, insomnio secundario, insomnio comórbido, trastorno de inicio y mantenimiento del sueño, insomnio conductual de la infancia, trastorno de la asociación con el inicio del sueño y trastornos del sueño por establecimiento de límites. |
|
Se deben cumplir los criterios A-F A. Los informes de los pacientes o del padre/cuidador del paciente observan uno o más de los siguientes:
|
|
Notas: 1. Informes de las dificultades de iniciar el sueño, dificultades para mantener el sueño o despertarse demasiado pronto se pueden ver en todos los grupos de edad. Resistencia para irse a la cama a su hora y dificultad para dormir sin la intervención del padre o cuidador es más frecuente en niños y adultos mayores que requieren la supervisión de un cuidador, debido a un nivel de menoscabo funcional considerable (p. ej.: las personas con demencia). 2. Algunos pacientes con insomnio crónico pueden presentar episodios recurrentes de dificultades de sueño/vigilia que duran varias semanas y a la vez durante varios años, sin embargo, no cumplen con el criterio de tres meses de duración para un solo episodio. 3. Algunos pacientes que utilizan hipnóticos regularmente pueden dormir bien y no cumplir los criterios de trastorno de insomnio cuando los toman. Sin embargo, en ausencia de tales medicaciones, estos mismos pacientes pueden cumplir con los criterios. Este diagnóstico se aplica a estos pacientes si tienen preocupaciones por su incapacidad para dormir sin sus medicamentos. 4. Muchas condiciones comórbidas, tales como: trastornos con dolor crónico o enfermedad de reflujo gastroesofágico (ERGE), pueden producir los síntomas expuestos aquí de sueño/vigilia. Cuando estas condiciones son la única causa de la dificultad de dormir, el diagnóstico de insomnio por separado no debe hacerse. Sin embargo, en muchos pacientes, esas condiciones son crónicas y no son la única causa de las dificultades del sueño. Habrá de valorarse la clínica que presentan. Si hay evidencia de que la clínica no es solo causada por el problema médico y precisan tratamiento separado, se hará el diagnóstico de TIC. |
TIC: Trastorno de Insomnio Crónico.
Fuente: The International Classification of Sleep Disorders – Third Edition (ICSD-3) American Academy of Sleep Medicine, Darien, IL 2014.
Tabla IV. Test de Adicción a Internet (IAT)
|
Marque el casillero, para cada una de las 20 preguntas, que represente con mayor precisión lo que usted experimenta respecto al uso de Internet: |
||||||
|
Preguntas |
0 |
1 |
2 |
3 |
4 |
5 |
|
1. ¿Con qué frecuencia se encuentra con que lleva más tiempo navegando del que pretendía estar? |
||||||
|
2. ¿Desatiende las labores de su hogar por pasar más tiempo frente a la computadora navegando? |
||||||
|
3. ¿Prefiere excitarse con fotos o vídeos a través de Internet en lugar de buscar intimidad con su pareja? |
||||||
|
4. ¿Con qué frecuencia establece relaciones amistosas con gente que sólo conoce a través de Internet? |
||||||
|
5. ¿Con qué frecuencia personas de su entorno le recriminan que pasa demasiado tiempo conectado a Internet? |
||||||
|
6. ¿Su actividad académica (escuela, universidad) se ve perjudicada porque dedica demasiado tiempo a navegar? |
||||||
|
7. ¿Con que frecuencia chequea el correo electrónico antes de realizar otras tareas prioritarias? |
||||||
|
8. ¿Su productividad en el trabajo se ve perjudicada por el uso de Internet? |
||||||
|
9. ¿Se vuelve precavido o reservado cuando alguien le pregunta a qué dedica el tiempo que pasa navegando? |
||||||
|
10. ¿Se evade de sus problemas de la vida real pasando un rato conectado a Internet? |
||||||
|
11. ¿Se encuentra alguna vez pensando en lo que va a hacer la próxima vez que se conecte a Internet? |
||||||
|
12. ¿Teme que su vida sin Internet sea aburrida y vacía? |
||||||
|
13. ¿Se siente molesto cuando alguien lo/a interrumpe mientras esta navegando? |
||||||
|
14. ¿Con qué frecuencia pierde horas de sueño pasándolas conectado a Internet? |
||||||
|
15. ¿Se encuentra a menudo pensando en cosas relacionadas a Internet cuando no está conectado? |
||||||
|
16. ¿Le ha pasado alguna vez eso de decir «solo unos minutitos más» antes de apagar la computadora? |
||||||
|
17. ¿Ha intentado alguna vez pasar menos tiempo conectado a Internet y no lo ha logrado? |
||||||
|
18. ¿Trata de ocultar cuánto tiempo pasa realmente navegando? |
||||||
|
19. ¿Prefiere pasar más tiempo online que con sus amigos en la vida real? |
||||||
|
20. ¿Se siente ansioso, nervioso, deprimido o aburrido cuando no está conectado a Internet? |
||||||
0: nunca, 1: raramente, 2: ocasionalmente, 3: frecuentemente, 4: muy a menudo, 5: siempre.
Valoración: Rango normal: 0–30 puntos; leve: 31–49 puntos; moderado: 50–79 puntos; grave: 80–100 puntos.
Fuente: Kimberly and Young.
Tabla V. Progresión de actividades en Internet de los niños y adolescentes europeos
|
Fuente: EU Kids on line; 2011.
Tabla VI. Señales de alarma de la adicción a las nuevas tecnologías
|
|
|
|
|
|
|
|
Fuente: Echeburúa E, Corral P. Adicción a las nuevas tecnologías y a las redes sociales en jóvenes, un nuevo reto. Adicciones. 2010; 22: 91-96.
Tabla VII.- Higiene del sueño en los adolescentes
|
Prácticas saludables para dormir los adolescentes |
Comentarios |
|
Intenta ir a la cama sobre la misma hora, igualmente al levantarte por la mañana. |
No deberías necesitar dormir mucho más de una hora los fines de semana, ya que puede dificultar la vuelta al ritmo escolar. Si necesitas dormir más de 2 horas extra los fines de semana, sugiere que no duermes lo suficiente durante la semana. |
|
Evita la cafeína, bebidas energizantes, etc. en general y particularmente en la tarde y noche. |
La cafeína no es un sustituto por no dormir suficiente. Puede causar insomnio, aumento de la ansiedad, e incluso cefalea al retirar el uso diario. |
|
Realiza ejercicio diario y evita el ejercicio intenso 2-3 horas antes de ir a la cama. |
El ejercicio favorece el sueño profundo, pero un ejercicio intenso antes de ir a dormir puede impedirte el inicio del sueño. |
|
No realices juegos de ordenador, mensajes de texto, o trabajo escolar en la cama. |
La cama debe ser un lugar tranquilo para la relajación y el sueño. |
|
Evita la luz brillante de la TV, ordenadores, móviles al menos 1 hora antes de irte a la cama. |
La luz de los aparatos electrónicos en las horas previas a ir a dormir puede retrasar tu reloj corporal, haciendo difícil el inicio del sueño y el despertar de la mañana. |
|
Exponte a la luz natural en las primeras horas de la mañana, poco después de despertarte. |
La luz natural te ayuda a despertar y a comenzar el día. |
|
Ponte límites como no enviar mensajes de texto, usar el teléfono, la TV u ordenadores durante las horas de dormir. |
Es más probable que logres tus objetivos si estableces límites firmes, incluyendo dejar los teléfonos y otros aparatos electrónicos fuera de la habitación. |
Modificado de Wise MS, Glaze DG. Assessment of Sleep disorders in children. UpToDate May 2020. [En línea] Consultado en junio 2020. Disponible en: Uptodate.com
Tabla VIII.- Consejos a los padres para un uso racional de las TICs
|
|
|
|
|
|
|
|
|
|
Fuente: American Academy of Pediatrics. Protegeles.com. Pantallasamigas.net.
Figura 1. Agenda del sueño
Pinte una ↓ cuando inicie el sueño y una ↑ cuando se levante. Tanto en el sueño de noche como durante las siestas.
Oscurezca el área del cuadro que corresponde al tiempo en que su hijo está durmiendo.
Deje en blanco el área del cuadro que corresponde al tiempo en el que está despierto/a.
Escriba un “x” cuando realice la conducta anómala durante el sueño (llanto, movimientos…).
En la última columna puntúe de 0 a 5 la calidad de la noche (0 = muy mala noche).
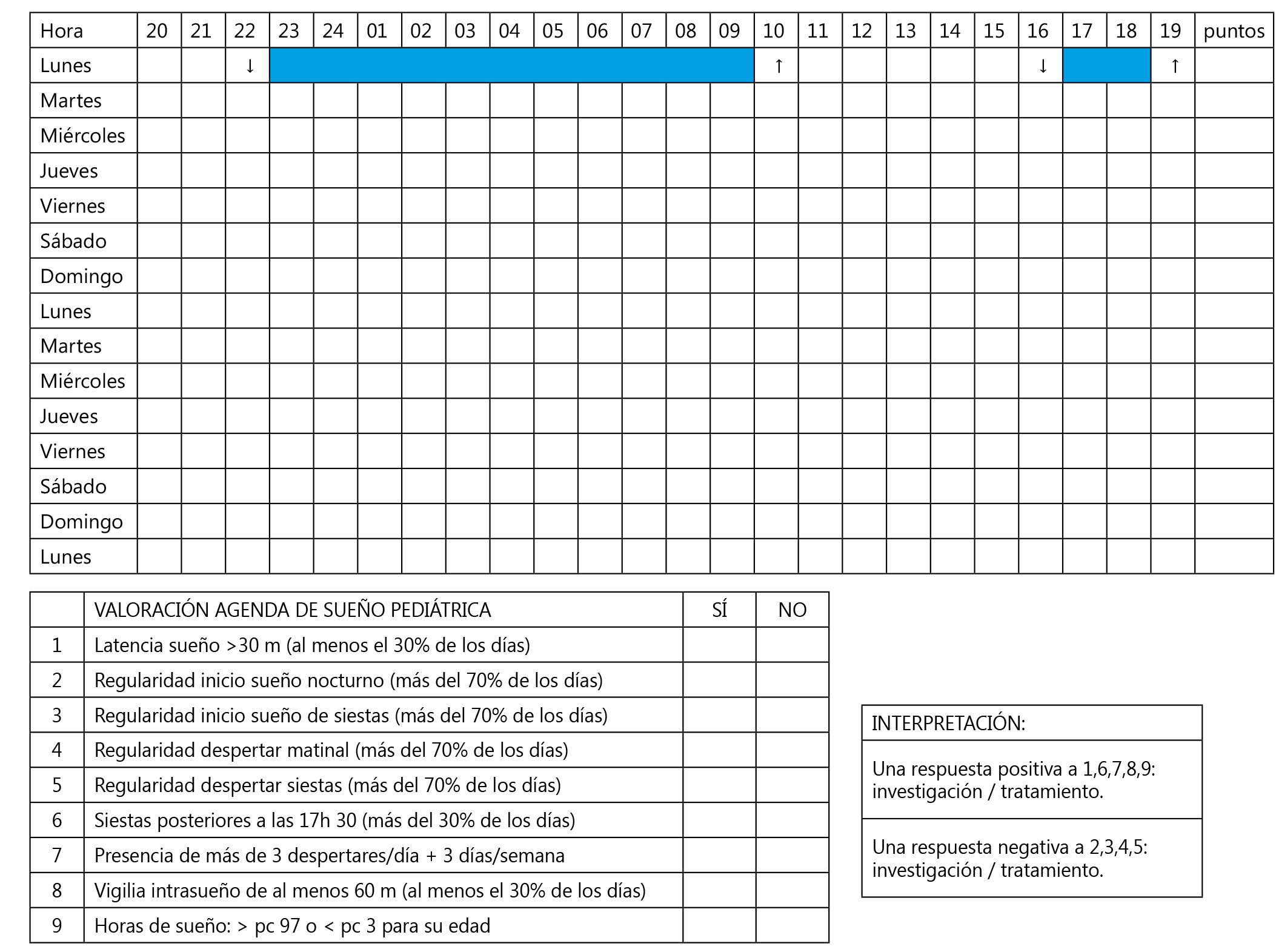
Fuente: Unidad Valenciana del Sueño. Hospital Quirón Valencia. Dr. G. Pin
Figura 2. Guía de práctica clínica del sueño española. Actuación a seguir ante un problema del sueño según la edad del paciente
Bibliografía
– Echeburúa E, Corral P. Adicción a las nuevas tecnologías y a las redes sociales en jóvenes, un nuevo reto. Adicciones. 2010; 22: 91-96.
– Estudio sobre hábitos seguros en el uso de las TIC por niños y adolescentes y e-confianza de sus padres. [En línea] Consultado en junio 2020.
Disponible en: https://faros.hsjdbcn.org/es/noticia/estudio-sobre-habitos-seguros-uso-tic-ninos-adolescentes-confianza-padres.
– Grupo de trabajo de la Guía de Práctica Clínica sobre Trastornos del Sueño en la Infancia y Adolescencia en Atención Primaria: Guía de Práctica Clínica sobre trastornos del Sueño en la Infancia y Adolescencia en Atención Primaria. Plan de Calidad para el Sistema Nacional de Salud del Ministerio de Sanidad, Política Social e Igualdad. Unidad de Evaluación de tecnologías Sanitarias de la Agencia Laín Entralgo; 2011. Guías de Práctica Clínica en el SNS: UETS N° 2009/8.
– Grupo Pediátrico de la Sociedad Española de Sueño (SES), Grupo de Sueño de la Sociedad Española de Pediatría Extrahospitalaria y Atención Primaria (SEPEAP). Medidas preventivas de los problemas del sueño desde el nacimiento hasta la adolescencia. Acta Pediatr Esp. 2010; 68: 167-73.
– Grupo de trabajo de la Guía Clínica de ciberacoso para profesionales de la salud. Plan de confianza del ámbito digital del Ministerio de Industria, Energía y Turismo. Sociedad Española de Medicina del Adolescente, Hospital Universitario La Paz, Red.es. Madrid. 2015. Disponible www.adolescenciasema.org.
– INE Encuesta sobre Equipamiento y Uso de Tecnologías de Información y Comunicación en los Hogares. Año 2017. Disponible en: https://www.ine.es/prensa/tich_2017.pdf.
– INSAFE. Recursos para un mejor uso de Internet y más seguro. Red europea conformada por 31 centros de diversos países dedicados para una navegación segura. [En línea] Consultado en junio 2020. Disponible en: https://www.schooleducationgateway.eu/es/pub/teacher_academy/teaching_materials/insafe_-_resources_for_a_safer.htm.
– INTERNET SEGURA guía para familias para hacer un uso seguro del Internet. [En línea] Consultado en junio 2020. Disponible en: https://www.is4k.es/.
– Kimbeley and Young. Test de adicción a Internet. Disponible en: https://equipojeremias.files.wordpress.com/2015/05/test-adiccic3b3n-a-internet-iat.pdf.
– NET CHILDREN GO MOBILE “Riesgos y oportunidades en Internet y uso de dispositivos móviles entre menores españoles (2010-2015). [En línea] Consultado en junio 2020. Disponible en: https://netchildrengomobile.eu/ncgm/wp-content/uploads/2013/07/Net-Children-Go-Mobile-Spain.pdf.
– Pin Arboledas G, Merino Andreu M, de la Calle Cabrera T, Hidalgo Vicario M I, Rodríguez Hernández PJ, Soto Insuga V M, Madrid Pérez J A. Consenso sobre el uso de melatonina en niños y adolescentes con dificultades para iniciar el sueño. An Pediatr (Barc). 2014; 81: 273.
– Pin Arboledas G, Soto Insuga V, Jurado Luque MJ, Fernández Gomariz C, Hidalgo Vicario MI, Lluch Rosello A, et al. Insomnia in children and adolescents. A consensus document. An Pediatr. 2016; 27: 30209-0.
– PROTEGELES organización de protección al menor profesionalizada y de ayuda a niños, jóvenes, familias y centros escolares. [En línea] Consultado en junio 2020. Disponible en: https://www.bienestaryproteccioninfantil.es/fuentes1.asp?sec=18&subs=125&cod=2766&page=.
– Salmerón Ruiz M, Sánchez Masqueraque P. Ciberpatologías: ciberacoso y adicción a las nuevas tecnologías. En MI Hidalgo Vicario. PJ Rodríguez Hernández. I Curso de psiquiatría del niño y adolescente para pediatras. Sociedad Española de Medicina de la Adolescencia. Mayo. Barcelona 2019. Pag 327-344.



