Sesión III Actualización: Vacunación en el adolescente. ¿Hacia un calendario de máximos?
Sesión III Actualización: Vacunación en el adolescente
Vacunación en el adolescente ¿Hacia un calendario de máximos?
I.Oiz Urriza, I.Rivero Calle.
Hospital Clínico Universitario de Santiago de Compostela
Adolescere 2023; XI (2): 47-57
Resumen
|
La adolescencia es una etapa de la vida cuyas características específicas y de forma de vida hacen que su cobertura vacunal sea subóptima. El presente artículo tiene como objetivo mostrar las recomendaciones vacunales actuales correspondientes a Neisseria meningitidis, virus del papiloma humano en ambos sexos, SARS-CoV2, tosferina, hepatitis A y gripe. Palabras clave: Adolescente; Vacunación; Virus del papiloma humano; Neisseria meningitidis, Serogrupo B; Serogrupo ACWY; Gripe; Tos ferina. |
Abstract
|
Adolescence is a stage of life whose specific characteristics and lifestyle make their vaccination coverage suboptimal. The aims of these article is to show current vaccination recommendations for Neisseria meningitidis, human papillomavirus in both sexes, SARS-CoV2, whooping cough, hepatitis A and influenza. Key words: Adolescent; Vaccination; Human papilloma virus; Neisseria meningitidis; Serogroup B; ACWY serogroup; Flu; Whooping cough. |
En la transición de la atención pediátrica a la atención médica del adulto que se da entre los 14 y 16 años, una organización deficiente puede condicionar que no se complete adecuadamente el calendario de vacunaciones
La población adolescente tiene ciertas peculiaridades que deben tenerse en cuenta para abordar de forma realista el presente y el futuro de la vacunación de nuestros jóvenes. Dado que desconocen sus necesidades de salud, acuden menos a la consulta y, por lo tanto, sus coberturas vacunales son menores. A esto se suma la transición de la atención pediátrica a la atención médica del adulto que se da entre los 14 y 16 años, cuya organización deficiente puede condicionar que no se complete adecuadamente el calendario de vacunaciones. Además, se trata de una etapa de numerosos viajes por intercambios, formación o turismo y de grandes cambios: un periodo problemático y de alto riesgo, pues, aunque conocen los riesgos, actúan como si estos no existieran.
Distintas sociedades pediátricas proponen una serie adicional de vacunas: meningococo B, VPH en ambos sexos, SARS-COV-2, tos ferina, hepatitis A, gripe y el rescate en no vacunados con varicela/TV/hepatitis B, más allá de las actualmente vigentes
A pesar de que la comisión interterritorial de vacunación tiene un calendario de vacunación que contempla específicamente a los adolescentes, distintas sociedades pediátricas de España (SEMA, AEP, AEPap, AEV, SEIP, SEMERGEN, SEMG, SEPEAP, SEUP) proponen una serie adicional de vacunas que tienen indicación a juicio del profesional que atiende al adolescente, o una recomendación sujeta a determinadas circunstancias (viajes, factores de riesgo) como son: meningococo B, VPH en ambos sexos, SARS-COV-2, tosferina, hepatitis A, gripe y el rescate en no vacunados con varicela/TV/hepatitis B, más allá de las actualmente vigentes (Td a los 14 años, Men ACWY a los 12 años, VPH a los 12 años y TV, hepatitis B, VVZ en personas susceptibles o no vacunadas con anterioridad)(1). (Ver Figuras 1 y 2).
Neisseria meningitidis serogrupo B
Las tasas de incidencia acumulada de enfermedad meningocócica invasiva (EMI) en nuestro país en los periodos comprendidos entre la semana 41 de 2022 y la semana 14 del 2023 son de 0,33 casos por cada 100.000 habitantes, siendo las franjas de edad con mayor número de casos, los lactantes menores de un año, niños entre 1-4 años y el periodo de adolescencia. Las comunidades autónomas con mayor incidencia acumulada son Cataluña, Valencia y Andalucía, siendo esta última la que acumula mayor letalidad (17,2 % de los casos)(2).
El número total de casos de enfermedad meningocócica invasiva en nuestro país se ha multiplicado por tres en esta última temporada 2022-2023 respecto a la misma temporada del año previo 2021-2022
Llama la atención que el número total de casos en nuestro país se ha multiplicado por tres en esta última temporada 2022-2023 respecto a la misma temporada del año previo 2021-2022 y que los serotipos B e Y se han duplicado, afectando especialmente a la primera infancia, mientras que el serotipo W se ha multiplicado por 4, afectando mayoritariamente a la población adolescente(2).
A pesar de que los lactantes y niños menores de 5 años son los que presentan mayor incidencia de enfermedad meningocócica invasiva(3) (EMI) debido a la inmadurez de su sistema inmune(4), un 17 % de los casos ocurren en la población de entre 15 y 24 años(5) y hasta un 24 % de los adolescentes son portadores de la bacteria causante de la enfermedad(6); por lo que el riesgo “0” no existe.
Vacunas frente a Meningococo B
A día de hoy, disponemos de dos vacunas frente a meningococo B con posible aplicación en la población adolescente(7):
- Bexsero®-4CMenB: vacuna compuesta por 4 antígenos, con posibilidad de ser administrada desde las 8 semanas de vida, datos de inmunogenicidad de hasta 7,5 años; y seguridad y eficacia demostrada en grupos especiales de alto riesgo (asplénicos, afectos de déficit del complemento o usuarios de tratamiento con eculizumab).
- Trumenba®-rLP٢٠٨٦: vacuna compuesta por dos variantes de un antígeno, con posibilidad de ser administrada a partir de los ١٠ años de edad y datos de persistencia de inmunidad de hasta ٤ años.
Ambas han demostrado su seguridad y eficacia en su desarrollo clínico, y ampliamente, su efectividad y seguridad en estudios de vida real(8); incluyendo en España, donde la efectividad vacunal para prevenir EMI con pauta completa de 4CMenB fue del 76 % por cualquier serogrupo y del 71 % para meningococo B. También mostró una alta efectividad contra EMI por serogrupos no B (92 %), aunque debe tenerse en cuenta que la efectividad de la vacunación completa es menor después de los 2 años y con esquemas de vacunación que comenzaron a partir de los 2 años(9). Sin embargo, no existen datos disponibles sobre la intercambiabilidad de ambas vacunas frente a meningococo B(7).
Logrando una cobertura vacunal adecuada en la adolescencia para el meningococo B se lograría una protección directa frente al meningococo B, una protección cruzada frente a otros serogrupos no B, protección directa y cruzada frente a meningococos no encapsulados causantes de uretritis multirresistentes y protección cruzada frente a Neisseria gonorrea
Por otro lado, de acuerdo al estado actual del conocimiento sobre la dinámica de la infección meningocócica y la estrategia vacunal se puede afirmar que con vacunas frente a meningococos ACWY podemos buscar protección directa y/o indirecta y con vacunas frente a meningococo B solo podemos buscar protección directa(10), dado que no se ha demostrado efecto en el portador, ni reducción de la carga de colonización nasofaríngea. Adicionalmente, y de forma muy interesante con la vacuna 4CMenB, se ha visto que con esta vacunación además de lograrse una protección directa frente al meningococo B, se podría conseguir una protección cruzada frente a otros serogrupos no B, protección directa y cruzada frente a meningococos no encapsulados causantes de uretritis multirresistentes y protección cruzada frente a Neisseria gonorrea(11,12).
Todo ello se embebe en el reto de erradicación de la meningitis bacteriana para 2030 siguiendo los objetivos de la OMS.
Virus del Papiloma Humano (VPH)
La infección por VPH es la enfermedad de transmisión sexual más frecuente en nuestro medio, siendo el 80 % de los individuos sexualmente activos potenciales transmisores del virus. Hay más de 200 tipos de VPH de los cuales al menos 40 pueden infectar el área anogenital estando algunos de ellos directamente relacionados con el desarrollo de neoplasias, siendo las más frecuentes las verrugas genitales, las displasias y cánceres cervicales de distinto grado y los cánceres de cabeza y cuello.
Existen 3 grandes grupos de vacunas frente al VPH: la bi-valente (Cervarix®, AOS4-AL) que cubre los serotipos 16 y 18, la cuatri-valente (Gardasil®, AAHS 250) que también incluye los serotipos 6 y 11 y la nona-valente (Gardasil 9®, AAHS 500) que abarca los serotipos 6, 11, 16, 18, 31, 33, 45, 52 y 58.
Aunque la vacunación en las mujeres adolescentes ya está estandarizada y financiada por el Sistema Nacional de Salud, en el caso de los varones, la incorporación de la vacuna está aún en proceso y no faltan las razones que justifiquen el beneficio que ofrece su uso en ambos sexos(13):
- Fracción de enfermedad oncológica relacionada con el VPH en el varón: Se diagnostican alrededor de 690.000 casos de cánceres relacionados con VPH en hombres y mujeres cada año en el mundo; de los cuales, en nuestro medio, el 25 % corresponden al varón, siendo los más frecuentes el cáncer de orofaringe, anal y peneano.
- Cáncer de cabeza y cuello relacionado con el VPH: Los varones tienen un mayor riesgo de infección y de ciertos cánceres relacionados con VPH, estando el ADN del virus presente en el 20-30 % de los carcinomas de orofaringe y en más del 50 % de los carcinomas de amígdalas.
- Cáncer de cabeza y cuello en aumento, sobre todo en varones: El carcinoma de células escamosas de la orofaringe en los hombres ha superado al cáncer de cuello uterino en las mujeres como el cáncer asociado al VPH más común en la población general en determinados países como EE.UU.
- Cáncer anal en aumento, sobre todo en varones: La incidencia del carcinoma anal de células escamosas está aumentando en los hombres en EE.UU y en otros países con ingresos económicos altos.
- No hay cribado de las otras patologías oncológicas relacionadas con VPH: Los CDC no recomiendan el cribado para los cánceres de ano, pene u orales en hombres. Sin embargo, los datos sobre poblaciones de alto riesgo de hombres que tienen sexo con hombres (HSH) y varones VIH positivos sugieren que estas poblaciones pueden beneficiarse del cribado.
- Impacto poblacional de la vacunación sobre las verrugas genitales: Se ha observado una disminución del 67 % en mujeres de entre 15 y 19 años y en el 48 % de los varones gracias a la implementación de la vacunación frente a VPH en mujeres. Por otro lado, en un estudio de cohortes realizado en España, se observa una reducción del 61 % en la tasa de incidencia de las verrugas genitales en las mujeres de entre 16-19 años, una tendencia decreciente en hombres de entre 16-22 años (aunque no significativa); y un incremento de otras infecciones de transmisión sexual como el herpes genital.
- La inmunidad de grupo generada con la vacunación solo de chicas es incompleta para el varón: Por un lado, existe un promedio de un 20-25 % de chicas no vacunadas en nuestro medio y que son potenciales transmisoras del VPH a los chicos heterosexuales. En los países que incluyen la vacunación frente al VPH y aquellas con prácticas heterosexuales, pueden estar protegidas de forma indirecta con la vacunación del varón. Sin embargo, el efecto de inmunidad de grupo observado en algunos países (como Australia) no se ha podido observar en países europeos que han estudiado este efecto; y además, los hombres que tienen sexo con hombres no pueden beneficiarse de la inmunidad de grupo que se puede generar vacunando solo a las chicas.
- Ayuda a la erradicación global de la infección por VPH: No debemos olvidar que los chicos son los mayores transmisores del virus a nivel mundial; pero además, su vacunación aporta: un beneficio directo sobre la prevención de los cánceres ligados al VPH (orofaríngeo, ano, pene y escroto) así como de las verrugas genitales, y un beneficio indirecto contribuyendo a la disminución y al control de esta infección de transmisión sexual y a la protección de las mujeres no vacunadas y de los HSH no vacunados.
- Igualdad-equidad sexual dado que, si la vacuna protege frente al cáncer relacionado con el VPH en ambos sexos, es ético incluir a ambos sexos en las recomendaciones.
- Autorización para el empleo de las vacunas VPH en el varón y experiencia en otros países:
El carcinoma de células escamosas de la orofaringe en los hombres ha superado al cáncer de cuello uterino en las mujeres como el cáncer asociado al VPH más común en la población general en EE.UU.
La inmunidad de grupo generada con la vacunación solo de chicas es incompleta para el varón
a) Inmunogenicidad en varones similar a las obtenidas en la mujer.
i. La inmunogenicidad no fue inferior en varones heterosexuales frente a mujeres y los GMT para los 9 tipos de VPH de la vacuna fueron más bajos en HSH en comparación con hombres heterosexuales y mujeres.
b) Eficacia frente a lesiones genitales externas, lesiones intraepiteliales peneanas (PIN) y anales (AIN) en hombres de 16 a 26 años.
i. VPH4v es muy eficaz en la prevención de lesiones genitales externas, verrugas genitales y PIN relacionados con VPH 6/11/16/18 en hombres, tuvo una eficacia del 74,9 % para prevenir AIN de alto grado relacionada con el VPH 6/11/16/18 en HSH; y brindó protección contra la enfermedad anogenital relacionada con el VPH 6/11/16/18 en hombres durante 10 años.
c) Disponemos de datos de un posible impacto en la reducción de la enfermedad y efectividad.
La vacunación reduce el porcentaje de infección VPH persistente oral, genital y anal, así como las lesiones anales preneoplásicas de alto grado. Además, podría proteger contra la progresión de cánceres orales, ya que pueden inhibir eficazmente la infección por VPH
i. La vacunación reduce el porcentaje de infección por VPH persistente oral, genital y anal, así como las lesiones anales preneoplásicas de alto grado. Además, podría proteger contra la progresión de cánceres orales, ya que pueden inhibir eficazmente la infección por VPH.
Ya hay 47 países con vacunación sistemática frente a VPH en varones, 19 en Europa.
SARS-CoV2
Desde el inicio de la pandemia en 2019 la infección por SARS-CoV2 también ha afectado a la población pediátrica, objetivándose en España un 8,9 % de requerimiento de ingreso hospitalario en casos reportados en menores de 9 años y un 13 % en los adolescentes de entre 10 y 19 años (14).
Existen en España 3 vacunas aprobadas por la EMA para uso pediátrico(15) cuya cobertura con una dosis ha sido del 53,5 % en los niños de entre 5 y 11 años; y en los adolescentes de entre 12 y 19 años, hasta un 86,3 % tienen la pauta completa de vacunación(16).
- Comirnaty (mRNA): monovalente (original) cuyo uso está autorizado desde los 6 meses como vacunación primaria y bivalente (original + ómicron) desde los 5 años como refuerzo y 12 años como vacunación primaria.
- Spikevax (mRNA): monovalente (original) aprobado desde los 6 meses como vacunación primaria y de refuerzo a partir de los 6 años y bivalente (original + ómicron) como vacunación primaria desde los 12 años.
- Nuvaxovid (proteínas adyuvada) solamente autorizada como vacunación primaria a partir de los 12 años y como refuerzo desde los 6 años.
Entre los beneficios de la vacuna del SARS-CoV2 en la edad pediátrica: evitan hospitalizaciones y alteraciones de la vida social de niños y adolescentes, contribuyen a disminuir la transmisión comunitaria y evitan casos en otras edades
Puede decirse que los beneficios de la vacunación en la edad pediátrica son patentes ya que, aunque los síntomas son menos frecuentes y por lo general más leves que en la población adulta, puede darse la hospitalización y el síndrome de inflamación sistémica pediátrica (SIMP). Además, la eficacia y seguridad de las vacunas han sido probadas y existen beneficios directos e indirectos ya que evitan hospitalizaciones y alteraciones de la vida social de niños y adolescentes, contribuyen a disminuir la transmisión comunitaria, y evitan casos en otras edades.
Tosferina
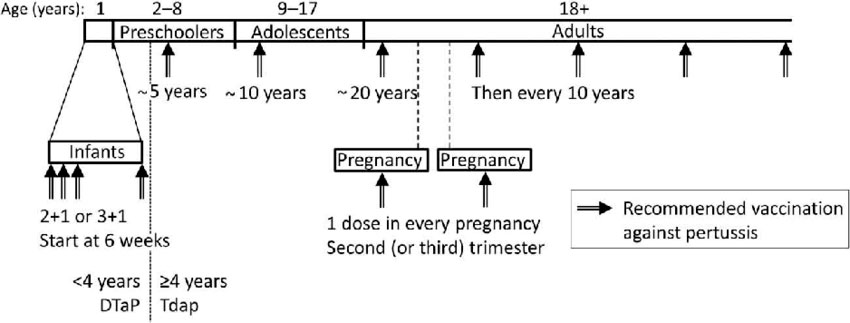
El Comité Asesor de Vacunas de la Asociación Española de Pediatría (CAV-AEP) recomienda la administración de Tdpa a los 12-14 años, en vez de solo Td, porque para conseguir un adecuado control de la tosferina, se requieren elevadas coberturas vacunales y un esquema de vacunación completo desde el lactante al adolescente y adulto(17) (Ver Figura 3). Para ello se propone la siguiente pauta de vacunación: durante el primer año 2+1 ó 3+1 iniciando a las 6 semanas de vida (vacuna DTPa), Tdpa a los 5, 10 y a los 20 años; y a partir de ahí, cada 10 años, sin olvidar la administración de una dosis en cada embarazo entre el 2º y 3er trimestre de gestación(18).
Hepatitis A
A pesar de que la vacunación frente al virus de la hepatitis A (VHA) no está indicada en todos los niños, sí lo está en condiciones de riesgo de infección o exposición como pueden ser los niños con infección por VIH o aquellos que padecen una enfermedad hepática crónica. También se incluyen en la vacunación recomendada para el VHA los usuarios de drogas por vía parenteral, aquellos con conductas sexuales de riesgo (prostitución, HSH) y personal que viaja a zonas endémicas.
No obstante, esta situación es distinta en Ceuta y Melilla, donde la vacunación frente a VHA es obligatoria desde el año 2000 a los 15 y 24 meses; y en Cataluña, donde lo es a los 15 meses y 6 años desde el 2015.
Según las recomendaciones del CAV-AEP, la vacunación exclusiva a la población de riesgo tiene muy poco impacto en la incidencia de la enfermedad. Además, el VHA es potencialmente erradicable, al tener un reservorio exclusivo humano, no haber infección crónica por VHA y una muy alta efectividad vacunal incluso con una sola dosis. Es por eso que la vacunación universal a niños y adolescentes, sería la estrategia óptima para la eliminación y control de la enfermedad.
Según las recomendaciones del CAV-AEP la vacunación exclusiva de Hepatitis A a la población de riesgo tiene muy poco impacto en la incidencia de la enfermedad. La vacunación universal a niños y adolescentes, sería la estrategia óptima para la eliminación y control de la enfermedad
Gripe
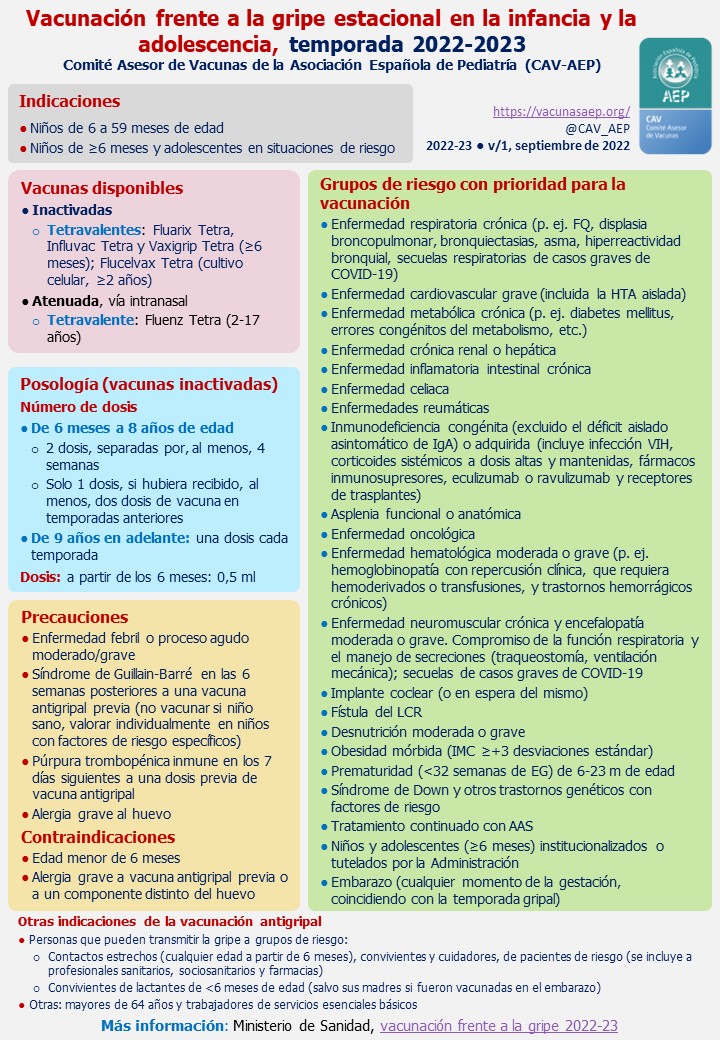
Al igual que ocurren en el caso del VHA, a pesar de que no existe una recomendación general para la vacunación frente a la gripe, son varios los grupos en los que está recomendada la vacunación tetravalente inactivada (solamente a partir de los 6 meses) por vía intramuscular o la atenuada (a partir de los 2 años de edad) por vía intranasal:
- Todos los niños entre 6 y 59 meses.
- Grupos de riesgo: niños mayores de 5 años o adolescentes con enfermedades de base que supongan un riesgo aumentado de padecer complicaciones (Ver Tabla I).
- Mayores de 5 años que convivan con pacientes de alto riesgo.
- Personas convivientes con niños menores de 6 meses.
- Profesionales sanitarios.
- Embarazadas, tanto para su protección como para el hijo futuro, en cualquier momento del embarazo.
Vacunación en situaciones especiales (incluyendo el embarazo), población de riesgo y viajeros
Existen recomendaciones específicas para aquellas mujeres que busquen una gestación, estén embarazadas o hayan dado a luz y estén lactando:
- Previo a la gestación: se debe comprobar y completar la vacunación propia de la edad.
- En caso de vacunas vivas inactivadas (TV, VVZ, fiebre amarilla, y fiebre tifoidea oral) se debe evitar la concepción durante las siguientes 4 semanas.
- Durante la gestación:
- Antigripal y de tipo mRNA de SARS-CoV2 en cualquier momento de la gestación.
- Tosferina (Tdpa): entre las semanas 27-36 (mejor 27-32) en cada embarazo.
- No existe recomendación para el uso de la vacuna frente al VPH.
- Contraindicación parar las vacunas vivas atenuadas: TV, VVZ, fiebre amarilla y fiebre tifoidea oral.
- Tras el embarazo y durante la lactancia
- Comprobar y completar las vacunas correspondientes a la edad.
- Fiebre amarilla: en lactantes menores de 9 meses se aconseja suspender la lactancia y extraer y desechar la leche durante 2 semanas.
- Tras la vacunación del VVZ, si aparecieran lesiones cutáneas, se debe evitar contacto con ellas.
- Capítulo 9. Profilaxis post-exposición.
- Capítulo 12. Inmigrante, refugiados y adoptados.
- Capítulo 14. Niños inmunodeprimidos o con tratamiento inmunosupresor.
- Capítulo 15. Niños con infección por VIH.
- Capítulo 16. Niños con trasplanta de progenitores hematopoyéticos y de órgano sólido.
- Capítulo 17. Niños con enfermedad crónica.
- Capítulo 18. Convivientes con pacientes con patología de riesgo.
- Es esencial aprovechar cualquier oportunidad para la información, educación y la vacunación individualizada del adolescente.
- Debemos completar el calendario de adolescentes no vacunados o incompletamente vacunados con las vacunas triple vírica, de la varicela o de la hepatitis B.
- No debemos olvidarnos de circunstancias especiales (embarazo, inmunodepresión, enfermedades crónicas, profilaxis post-exposición) y del adolescente viajero.
- Hidalgo Vicario MI, De Montalvo Jääskeläinen F, Martinón-Torres F, Moraga-LLop F, Cilleruelo Ortega MJ, Montesdeoca Melián A, et al. Calendario de vacunaciones del adolescente. Documento de Consenso. Madrid: Undergraf; 2021.
- Boletín Semanal en Red. Número 16. Año 2023. Centro Nacional de Epidemiología. ISCIII.
- Meningococcal vaccines: WHO position paper, November 2011. Wkly Epidemiol Rec. 2011 Nov 18;86(47):521-39. English, French. PMID: 22128384.
- Rosenstein NE, Perkins BA, Stephens DS, Popovic T, Hughes JM. Meningococcal disease. N Engl J Med. 2001 May 3;344(18):1378-88. doi: 10.1056/NEJM200105033441807. PMID: 11333996.
- European Centre for Disease Prevention and Control. Disease data from ECDC Surveillance Atlas for meningococcal disease. Fecha de acceso: sep 2020. Disponible en: https://ecdc.europa.eu/en/meningococcal-disease/surveillance-and-disease-data/atlas.
- Christensen H, May M, Bowen L, Hickman M, Trotter CL. Meningococcal carriage by age: a systematic review and meta-analysis. Lancet Infect Dis. 2010 Dec;10(12):853-61. doi: 10.1016/S1473-3099(10)70251-6. Epub 2010 Nov 11. Erratum in: Lancet Infect Dis. 2011 Aug;11(8):584. PMID: 21075057.
- Rivero-Calle I, Raguindin PF, Gómez-Rial J, Rodriguez-Tenreiro C, Martinón-Torres F. Meningococcal Group B Vaccine For The Prevention Of Invasive Meningococcal Disease Caused By Neisseria meningitidis Serogroup B. Infect Drug Resist. 2019 Oct 9;12:3169-3188. doi: 10.2147/IDR.S159952. PMID: 31632103; PMCID: PMC6793463.
- Martinón-Torres F, Banzhoff A, Azzari C, De Wals P, Marlow R, Marshall H, et al. Recent advances in meningococcal B disease prevention: real-world evidence from 4CMenB vaccination. J Infect. 2021 Jul;83(1):17-26. doi: 10.1016/j.jinf.2021.04.031. Epub 2021 Apr 30. PMID: 33933528.
- Castilla J, García Cenoz M, Abad R, Sánchez-Cambronero L, Lorusso N, Izquierdo C, et al. Effectiveness of a Meningococcal Group B Vaccine (4CMenB) in Children. N Engl J Med. 2023 Feb 2;388(5):427-438. doi: 10.1056/NEJMoa2206433. PMID: 36724329.
- Martinón-Torres F, Taha MK, Knuf M, Abbing-Karahagopian V, Pellegrini M, Bekkat-Berkani R, et al. Evolving strategies for meningococcal vaccination in Europe: Overview and key determinants for current and future considerations. Pathog Glob Health. 2022 Mar;116(2):85-98. doi: 10.1080/20477724.2021.1972663. Epub 2021 Sep 27. PMID: 34569453; PMCID: PMC8933022.
- Abara, WE, Bernstein KT , Lewis FMT, Schillingerv JA, Feemster K , Pathela P, et al. Effectiveness of a serogroup B outer membrane vesicle meningococcal vaccine against gonorrhoea: a retrospective observational study. The Lancet Infectious Diseases. 2022.
- Bruxvoort KJ, Lewnard JA, Chen LH, Tseng HF, Chang J, Veltman J, et al. Prevention of Neisseria gonorrhoeae With Meningococcal B Vaccine: A Matched Cohort Study in Southern California, Clinical Infectious Diseases, 2022; ciac436.
- Comité Asesor de Vacunas (CAV-AEP). Manual de Inmunizaciones en línea de la AEP. Capítulo 42. [Internet]. Madrid: AEP; 2023. Disponible en: https://vacunasaep.org/documentos/manual/cap-42.
- Situación de COVID-19 en España a 26 de enero de 2022. Equipo COVID-19. RENAVE. CNE. CNM (ISCIII).
- Comité Asesor de Vacunas (CAV-AEP). Manual de Inmunizaciones en línea de la AEP [Internet]. Madrid: AEP; 2023. Disponible en: http://vacunasaep.org/documentos/manual/manual-de-vacunas.
- https://www.sanidad.gob.es/profesionales/saludPublica/ccayes/alertasActual/nCov/documentos/Informe_GIV_comunicacion_20220131.pdf.
- SAGE Working Group. Report on pertussis vaccines. www.who.int/immunization/sage/meetings/2015/april/1_Pertussis_report_final.pdf.
- Martinón-Torres F, Heininger U, Thomson A, Wirsing von König CH. Controlling pertussis: how can we do it? A focus on immunization. Expert Rev Vaccines. 2018 Apr;17(4):289-297. doi: 10.1080/14760584.2018.1445530. Epub 2018 Mar 12. PMID: 29482390.
- Hidalgo Vicario MI, De Montalvo Jääskeläinen F, Martinón-Torres F, Moraga-LLop F, Cilleruelo Ortega MJ, Montesdeoca Melián A, et al. Calendario de vacunaciones del adolescente. Documento de Consenso. Madrid: Undergraf; 2021.
- Rivero-Calle I, Raguindin PF, Gómez-Rial J, Rodriguez-Tenreiro C, Martinón-Torres F. Meningococcal Group B Vaccine For The Prevention Of Invasive Meningococcal Disease Caused By Neisseria meningitidis Serogroup B. Infect Drug Resist. 2019 Oct 9;12:3169-3188. doi: 10.2147/IDR.S159952. PMID: 31632103; PMCID: PMC6793463..
- Martinón-Torres F, Banzhoff A, Azzari C, De Wals P, Marlow R, Marshall H, Pizza M, Rappuoli R, Bekkat-Berkani R. Recent advances in meningococcal B disease prevention: real-world evidence from 4CMenB vaccination. J Infect. 2021 Jul;83(1):17-26. doi: 10.1016/j.jinf.2021.04.031. Epub 2021 Apr 30. PMID: 33933528.
- Martinón-Torres F, Taha MK, Knuf M, Abbing-Karahagopian V, Pellegrini M, Bekkat-Berkani R, et al. Evolving strategies for meningococcal vaccination in Europe: Overview and key determinants for current and future considerations. Pathog Glob Health. 2022 Mar;116(2):85-98. doi: 10.1080/20477724.2021.1972663. Epub 2021 Sep 27. PMID: 34569453; PMCID: PMC8933022.
- Comité Asesor de Vacunas (CAV-AEP). Manual de Inmunizaciones en línea de la AEP [Internet]. Madrid: AEP; 2023. Disponible en: http://vacunasaep.org/documentos/manual/manual-de-vacunas.
Vacunación durante la gestación: antigripal, de tipo mRNA de SARS-CoV2 en cualquier momento de la gestación, y tosferina (Tdpa): entre las semanas 27-36 (mejor 27-32) en cada embarazo
Para la inmunización en circunstancias especiales se puede visitar la página del CAV de la AEP (https://vacunasaep.org/documentos/ manual/seccion-iii)
Dado lo extenso y específico del tema en cuestión dejamos a su disposición el enlace a la página web para inmunización en circunstancias especiales (https://vacunasaep.org/documentos/manual/seccion-iii) donde podrán encontrar indicaciones para los siguientes casos que pueden ser de interés en el caso de los pacientes adolescentes:
De entre ellos, se resalta la necesidad de re-vacunación del paciente oncológico y la pauta de vacunación acelerada en niños y adolescentes con vacunación inadecuada que incluye Hepatitis B (3 dosis), VVZ (2 dosis) y TV (2 dosis); y que se trata de forma más extensa en el Capítulo 11.
Los niños viajeros deberían ser derivados al centro de vacunación internacional (idealmente al menos 4 semanas antes del viaje)
Por otro lado, cabe destacar que los niños viajeros deberían ser derivados al centro de vacunación internacional (idealmente al menos 4 semanas antes del mismo), y cuyas indicaciones se desarrollan con detalle en el Capítulo 13.
Conclusiones
Conflictos de interés (Rivero Calle, Irene)
He recibido honorarios por conferencias de MSD, GSK, Sanofi y Pfizer.
He recibido becas/ayudas de investigación de Sanofi Pasteur, MSD, Novartis y Pfizer.
He recibido honorarios por consultorías para Pfizer, MSD, Sanofi.
He participado como subinvestigador en ensayos clínicos de vacunas de Ablynx, Abbot, Seqirus, Sanofi Pasteur MSD, Sanofi Pasteur, Cubist, Wyeth, Merck, Pfizer, Roche, Regeneron, Jansen, Medimmune, Novavax, Novartis y GSK.
Pertenezco a la JD del CAV-AEP.
Tablas y figuras
Tabla I. Recomendaciones del CAV-AEP para la vacunación antigripal en la infancia y la adolescencia 2022-2023
Figura 1. Calendario común de vacunación a lo largo de toda la vida 2023 del Consejo Interterritorial
Disponible en: https://www.sanidad.gob.es/areas/promocionPrevencion/vacunaciones/calendario-y-coberturas/docs/CalendarioVacunacion_Todalavida.pdf.
Figura 2. Calendario de inmunizaciones de la Asociación Española de Pediatría (CAV_AEP) 2023
Disponible en: https://vacunasaep.org/profesionales/calendario-de-inmunizaciones-de-la-aep-2023.
Figura 3. Propuesta de esquema de vacunación frente a tosferina completo desde el lactante al adolescente y adultos
Extraído de Martinon-Torres et al. Exp Vacc Rev 2018.
Bibliografía
Bibliografía recomendada
Tos crónica en la adolescencia
Tos crónica en la adolescencia
M. Seoane, V. Sanz, JR. Villa.
Servicio de Neumología Pediátrica. Hospital Universitario Infantil Niño Jesús. Madrid.
Fecha de recepción: 7 de agosto 2018
Fecha de publicación: 15 de octubre 2018
Adolescere 2018; VI (3): 6-13
Resumen
|
La tos es un síntoma común, que si se prolonga en el tiempo puede llegar a ser angustioso y tener un gran impacto en la calidad de vida del paciente y su familia. Es uno de los principales motivos de consulta médica y consumo de fármacos. En la mayoría de casos, la causa es una infección respiratoria banal, pero cuando la tos persiste más de 4 a 8 semanas se considera «tos crónica» y debe realizarse una evaluación para descartar patologías específicas. Las causas de tos en el adolescente difieren sustancialmente de los niños de menor edad, pero también de los adultos y deben seguirse protocolos específicos para su manejo. Es importante que el manejo diagnóstico-terapéutico de la tos crónica se realice en función de la etiología sospechada, para evitar tratamientos innecesarios.. Palabras clave: Tos psicógena; Tos paroxística; Asma. |
Abstract
|
Cough is a common symptom, which if prolonged can be distressing and have a major impact on the quality of life of the patient and his family. It is one of the main reasons for medical consultation and drug consumption. In most cases, the cause is a banal respiratory infection, but when the cough persists for more than 4 to 8 weeks, it is considered a “chronic cough” and should be evaluated to rule out specific pathologies. The causes of cough in adolescents differ substantially from younger children but also from adults. Therefore, specific protocols must be followed for its management. The diagnosis and treatment of cough should be based on the suspected etiology to avoid unnecessary treatment. Key words: Psychogenic cough; Whooping cough; Asthma. |
Introducción
La tos es un reflejo fisiológico que pretende liberar secreciones, vencer el broncoespasmo o proteger la vía aérea frente a la inhalación de sustancias irritantes o cuerpos extraños. Los receptores de la tos están localizados a lo largo de las vías respiratorias y se estimulan por irritación química, estimulación táctil y fuerzas mecánicas. Las infecciones respiratorias de las vías altas, la hiperreactividad bronquial, el asma, la enfermedad por reflujo gastroesofágico, entre otros, producen aumento de la sensibilidad de los receptores de la tos.
La tos crónica es aquella tos que dura más de 4-8 semanas, aunque su criterio varía en las distintas guías clínicas. La “British Thoracic Society” define la tos persistente como aquella de más de 8 semanas de duración, argumentando que la mayoría de las infecciones del tracto respiratorio superior cursan con tos que se pueden prolongar hasta 4 semanas(1).
La tos crónica es aquella que dura más de 4-8 semanas. En 3-4 semanas la mayoría de causas infecciosas de tos se habrán resuelto
La tos crónica puede provocar una alteración importante en el entorno y en el propio paciente (impacto en la calidad de vida, alteración en la calidad del sueño, pérdida de días de colegio, gasto farmacéutico…), por lo que es un motivo de consulta muy frecuente. Además la adolescencia es un momento “crítico” del crecimiento donde se producen cambios hormonales, físicos y sobre todo psicológicos. Es una etapa vulnerable para el desarrollo de sintomatología psicosomática, por lo que debemos estar atentos a la aparición de estos procesos, para no confundirlos con otros procesos orgánicos.
Etiología
La tos crónica se puede clasificar desde el punto de vista etiológico en 3 grupos:
- Tos normal o esperada: se conoce la causa y, por lo tanto no requiere estudios específicos, por ejemplo, secundaria a una infección aguda del tracto respiratorio por aumento de secreciones….
- Tos específica: existen síntomas y signos que sugieren un diagnóstico específico. En este grupo entran los diagnósticos de asma, fibrosis quística, síndromes aspirativos, etc.
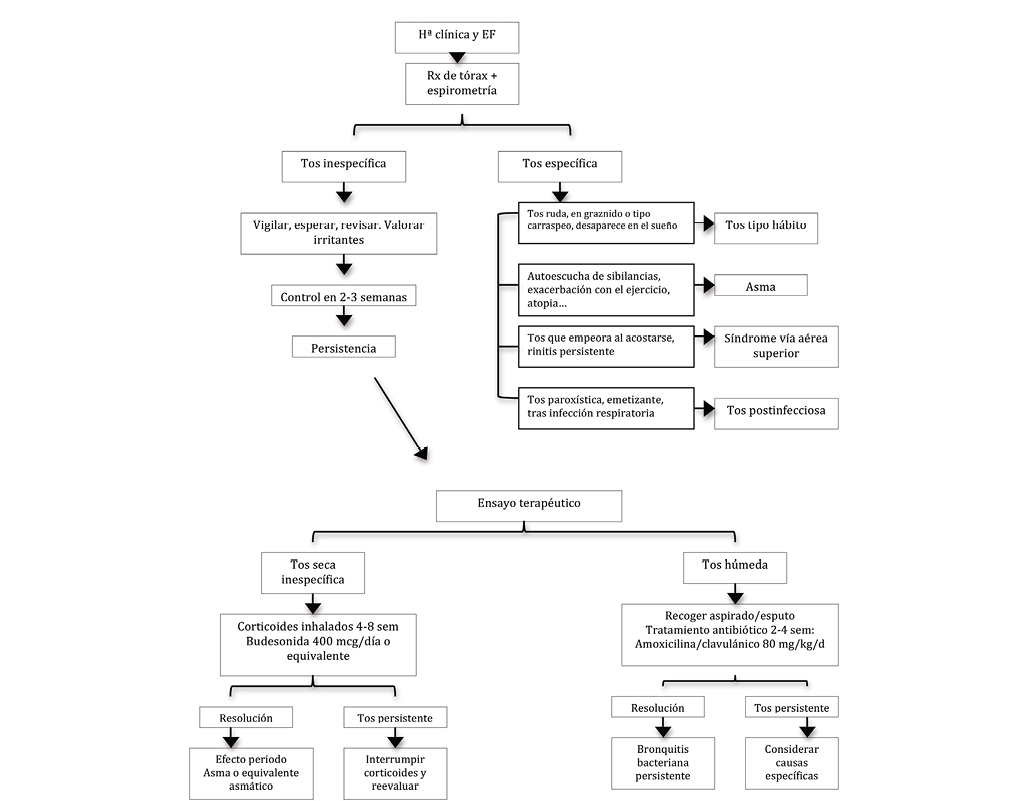
- Tos inespecífica: engloba cuadros que cursan con tos, predominantemente seca y como síntoma aislado, en ausencia de signos o síntomas que sugieran patología y en el que las exploraciones complementarias básicas (espirometría basal forzada y radiografía de tórax) son normales(2-3).
La tos también puede clasificarse por su calidad y por el propio patrón de la tos, en húmeda o productiva que sugiere movilización de secreciones, y tos seca producida por estímulos irritativos.
Las causas de tos crónica varían en función de la edad. En la Tabla I se exponen las causas más frecuentes en el adolescente(4).
Gedik AH et al, realizaron un estudio prospectivo de niños remitidos a la consulta de Neumología por tos crónica, observando que en el grupo de edad de 6-17 años (n=195) el diagnóstico más frecuente era asma (23.6%), seguido de la tos psicógena (13.8%)(5). La bronquitis bacteriana persistente, aunque con menos frecuencia también está descrita en pacientes > 12 años.
En los últimos años, en pacientes adultos se habla del término de “Síndrome de tos por hipersensibilidad” para definir el trastorno de tos crónica, reconociendo así, la existencia de un desajuste en la regulación de los nervios sensoriales. El “Síndrome de tos por hipersensibilidad” se propuso para explicar, en un subgrupo de pacientes, la presencia de tos persistente como consecuencia de un presunto desencadenante que en la mayoría de los individuos simplemente induciría una tos transitoria, autolimitada o fácilmente tratable, sin embargo, en estos pacientes la tos se prolonga en el tiempo. Los síntomas de estos pacientes son similares a los de otros desórdenes neuropáticos (hiperalgesia, alodinia). La tos exagerada suele ser desencadenada por estímulos conocidos, como olores fuertes o humo (hipertusia) y hasta no tusivos, como hablar o reír (alotusia). Son frecuentes las sensaciones de cosquilleo en la garganta (parestesia laríngea). Existen diferencias de opinión acerca de la relevancia clínica de este concepto. La investigación se vuelca actualmente en desarrollar nuevas medicaciones más específicas que mengüen la hipersensibilidad en lugares diana del trayecto del impulso nervioso de la tos(6).
Diagnóstico
El diagnóstico de la tos crónica, sobre todo en la adolescencia, suele ser complicado. Es fundamental una buena historia clínica, con un interrogatorio y una exploración física exhaustivos en los que basar las pruebas complementarias. Es importante tener protocolos específicos para este grupo de edad, puesto que las causas más frecuentes, difieren sustancialmente de los niños de menor edad, pero también de los adultos.
La historia clínica detallada y el examen físico son herramientas básicas para orientar el diagnóstico y la necesidad de estudios complementarios
Clínica
Se debe valorar el tiempo y la evolución, el tipo de tos, el ritmo horario, los factores agravantes y los desencadenantes, la calidad de la tos (seca o productiva) y los síntomas asociados. La tos crónica productiva purulenta es siempre patológica y obliga a investigar las enfermedades pulmonares supurativas. Interrogar sobre los factores ambientales (tabaquismo personal o familiar, animales, irritantes ambientales…) y buscar síntomas/signos de alarma (tos durante la alimentación, tos de comienzo brusco, tos supurativa con expectoración, sudoración nocturna, pérdida de peso asociada o signos de patología pulmonar crónica…) que ayuden a la orientación diagnóstica (Tabla II).
Pruebas complementarias
En la valoración inicial siempre debe realizarse una radiografía de tórax y una prueba de función pulmonar (espirometría basal forzada con test de broncodilatación). En función de los resultados se valorará la realización de otras pruebas complementarias dirigidas según la sospecha clínica:
En la evaluación inicial se recomienda realizar una radiografía de tórax y una espirometría basal forzada con prueba broncodilatadora
- Función pulmonar: espirometría y prueba broncodiladora. Una prueba broncodilatadora positiva sugiere asma, pero cuando ésta es normal, se necesitan estudios complementarios (test provocación bronquial, óxido nítrico exhalado….) para llegar al diagnóstico.
- Pruebas cutáneas: prueba de la tuberculina, test del sudor y prick cutáneo para aeroalérgenos.
- Estudio microbiológico: cultivo de esputo o aspirado nasofaríngeo y/o serologías.
- Pruebas de laboratorio: hemograma e inmunoglobulinas, IgE específicas para aeroalérgenos.
- Otros estudios radiológicos: tomografía computarizada de alta resolución (TCAR) pulmonar ante la sospecha de enfermedades pulmonares supurativas, malformaciones pulmonares o infecciones graves.
- Fibrobroncoscopia: sospecha de anomalías de la vía aérea, cambios radiológicos localizados persistentes en el tiempo.
- pH-impedanciometría: cuando se sospeche ERGE.
Diagnóstico diferencial de las etiologías de tos crónica más frecuentes en la adolescencia
Las causas más frecuentes de tos crónica en la adolescencia son la tos postinfecciosa, el asma, los trastornos respiratorios funcionales y el síndrome de vía aérea superior
Tos post-infecciosa
Proceso que se inicia tras una infección respiratoria de vías altas, pero se prolonga en el tiempo. Las infecciones respiratorias como Mycoplasma o Chlamydia pneumoniae, y determinados virus son causa de tos prolongada que puede durar más de 3 semanas, pero generalmente menos de 8. Suele ser una tos que interfiere en la calidad de vida porque es tanto diurna como nocturna. Las infecciones por gérmenes como la Bordetella pertussis o parapertussis, pueden causar tos crónica, dando lugar a episodios espasmódicos de tos tras la infección inicial que se resuelve lentamente durante un periodo de hasta 3-6 meses. Se cree que la disrupción epitelial y la inflamación por neutrófilos y linfocitos desempeñan un papel principal en la etiología. La inflamación de la mucosa promueve la producción de moco, estimulando los receptores de la tos y la expectoración o el aclaramiento de la vía aérea(7). El cultivo de Bordetella pertussis tiene bajo rendimiento y la PCR aunque es más sensible (89% a los 4 días, 56% a los 7 días) solo tiene valor en las primeras 4 semanas. Con respecto a las serologías, su papel es limitado. la IgM no ha mostrado adecuada especificidad; la IgA aunque es más específica de infección es menos sensible que la IgG(8).
El tratamiento puede mejorar el curso de la enfermedad si se instaura precozmente (fase catarral), pero posteriormente no varía la evolución. No hay ningún fármaco que haya mostrado eficacia en el control de la tos. Se recomienda administrar macrólidos en las primeras cuatro semanas del inicio de la infección o en las siguientes 6-8 semanas si va a tener contacto con población de riesgo (embarazadas, lactantes, ancianos), para disminuir el riesgo de trasmisión(8).
La tosferina continúa siendo un problema de salud pública y es una enfermedad endémica en los países desarrollados, con picos epidémicos cíclicos cada 2-5 años. En los últimos años se ha observado un resurgimiento de la tosferina, que se asocia en parte con un incremento de casos en adolescentes y adultos. La inmunidad vacunal disminuye en los primeros 3 años y desaparece transcurridos 4-12 años tras la última dosis (que en la mayoría de calendarios vacunales es a los 6 años), por lo que al llegar a la adolescencia y la edad adulta se ha perdido y los individuos son de nuevo susceptibles(9). El Comité Asesor de Vacunas de la AEP (Asociación Española de Pediatría) recomienda administrar una dosis de recuerdo entre los 12-18 años y otro en las embarazadas.
Asma
Los síntomas clásicos de asma son tos, sibilancias y opresión torácica con o sin disnea. Estos síntomas pueden presentarse de forma combinada o aislada, de ahí que la tos crónica se haya considerado un “equivalente de asma”. Este término, derivado de los adultos, no está tan aceptado en la edad pediátrica. La mayoría de los estudios han señalado que el asma es una causa poco frecuente de tos crónica en ausencia de otros síntomas (autoescucha de sibilancias, opresión torácica, disnea…)(3). No obstante, en casos muy concretos en adolescentes, la tos como equivalente asmático debe considerarse si se asocia con uno o más de los siguientes datos: tos en respuesta a desencadenantes de asma (ejercicio, risa, exposición a irritantes de la vía aérea…), hiperreactividad bronquial demostrada en pruebas de función pulmonar, inflamación eosinofílica de la vía aérea (medida habitualmente en la clínica por la fracción espirada de óxido nítrico -FeNO-), presencia de atopia personal o familiar(7). En estos casos puede realizarse una tanda de prueba de tratamiento con glucocorticoides inhalados (GCI). Será sugestivo de asma una respuesta rápida al tratamiento, con una reaparición de los síntomas tras retirada del mismo que se controlan de nuevo al reintroducirlo. La falta de respuesta al tratamiento es suficiente para excluir el diagnóstico y suspenderlo en la mayoría de los casos.
La tos crónica inespecífica mejora con el tiempo, con o sin tratamiento por lo que es importante no sobrediagnosticar casos de asma. Para ello, es importante realizar en todos los casos una espirometría con prueba broncodilatadora y valorar según el caso, la determinación de FeNO, pruebas de sensibilización alérgica, los test de provocación bronquial (si prueba broncodilatadora negativa),etc(10).
Es importante no sobrediagnosticar asma en el adolescente con tos crónica inespecífica. La mayoría de adolescentes con tos crónica aislada no tendrán asma
Trastornos respiratorios funcionales
En esta entidad se incluyen la tos psicógena y la disfunción de cuerdas vocales.
El término de tos psicógena es controvertido y se han propuesto numerosos cambios de nomenclatura, siendo las últimas recomendaciones utilizar Síndrome de tos somática y en el caso de la tos tipo hábito (“habit cough”) se ha sustituido por el término de tos tipo tic (“tic cough”). Un tic se define como un movimiento repetitivo que involucra grupos musculares discretos. Las características clínicas clave de los tics incluyen supresión, distracción, sugestibilidad y variabilidad. Las guías ACCP (American College of Chest Physicians) recomiendan que el diagnóstico del Síndrome de tos somática solo puede realizarse después de que se haya realizado una evaluación exhaustiva, se excluyan las causas infrecuentes de tos y el paciente cumpla con los criterios del DSM-5 para un trastorno de síntomas somáticos (incluyen uno o más síntomas somáticos que son angustiantes o que provocan una interrupción significativa de la vida diaria). Puede haber pensamientos desproporcionados y persistentes sobre la gravedad de los síntomas, los altos niveles de ansiedad sobre los mismos o el tiempo y la energía excesivos que se les dedica(11-12).
Las características clínicas de la tos tipo tic son:
- Tos fuerte y repetitiva (recuerda en ocasiones al graznido de un ganso canadiense). Existen variantes de esta tos, más suaves y que son tipo aclaramiento de garganta.
La tos tipo tic se caracteriza por ser una tos seca, ruda, “en graznido”, que habitualmente desaparece en el sueño y responde bien a técnicas de sugestión. Es fundamental su reconocimiento para evitar tratamientos ineficaces y la morbilidad asociada
- Clara disminución o desaparición de la tos durante el sueño o distracciones (no siempre).
- Mayor frecuencia en niños escolares y adolescentes sin diferencia de sexos.
- Puede iniciarse tras una infección viral.
- Las pruebas complementarias y la exploración física son normales (salvo la tos).
- No hay respuesta a los distintos tratamientos.
- Suele ser muy alarmante para el entorno, pero el paciente muestra una sorprendente indiferencia.
Aunque la tos es muy característica, pudiendo reconocerla en la primera visita, es un diagnóstico de exclusión. Generalmente responde a técnicas de modificación del comportamiento (en lugar de farmacoterapia) como la terapia de sugestión (Tabla III). El diagnóstico precoz es muy importante para evitar tratamientos farmacológicos innecesarios e iniciar la terapia de sugestión lo antes posible, para evitar la cronicidad del proceso. La terapia de sugestión es un medio para potenciar la capacidad del paciente de resistir el impulso de la tos e intentar romper el círculo vicioso de tos-irritación-tos. Se realiza en sesiones de unos 15 minutos, alcanzando generalmente en los 10 primeros minutos un periodo libre de tos. Se les aconseja que tras aprender a suprimir la tos, deben continuar concentrándose el resto del día en ese objetivo y se les advertirá de posibles recurrencias y como tratarlas(13). En ocasiones estos adolescentes pueden requerir derivación a un psicólogo o psiquiatra si no responden a la terapia de sugestión.
La tos tipo hábito o tos tipo tic es un trastorno mal diagnosticado en muchas ocasiones. Su retraso diagnóstico lleva a un aumento de la morbilidad y al uso de tratamientos ineficaces por lo que es fundamental su conocimiento.
Weinberger et al, describen en un estudio retrospectivo de 140 pacientes (4-18 años), en los que la duración media del retraso diagnóstico son 4 meses de evolución desde la visita inicial en Neumología. Hasta casi un 30% presentaban > 12 meses de evolución. La terapia de sugestión supuso un éxito del 95% en la resolución de la tos(14). Los mejores resultados se obtienen cuando el paciente está sintomático durante la visita.
Wright MFA et al, realizaron un estudio prospectivo con 55 pacientes (3.1-16 años) analizando la eficacia de tratamiento mediante refuerzo simple. El 93% de los pacientes había recibido algún tratamiento médico previo a la primera visita, con una media de 3 pruebas terapéuticas. En un 82% la terapia de sugestión supuso la resolución de la tos (12% en el mismo día, 59% en las primeras 4 semanas y el 26% en 1-6 meses). Se obtuvieron mejores resultados en los casos en los que la familia y el paciente creían en el diagnóstico (96% vs 54%). Se observaron recurrencias de la tos (44%), sobre todo en situaciones de estrés o tras infecciones respiratorias, siendo más leve y autolimitada(15).
No existen datos estratificados por edad en ninguno de los estudios.
Rojas AR et al, describen la evolución natural sin tratamiento de la tos en 60 pacientes diagnosticados de “childhood involuntary cough syndrome”, con una duración media previa de la tos de 7.6 meses. La tos en el 73% de los pacientes se resolvió espontáneamente en una media de 6.1 meses, pero en el 27% restante la tos persistió durante unos 5.9 años(16).
La disfunción de cuerdas vocales (DCV) es una entidad poco frecuente que cursa con una aducción inapropiada de las cuerdas vocales durante la inspiración, espiración o ambas. Clínicamente, se manifiesta en forma de episodios agudos, generalmente de inicio y final bruscos, que cursan con una gran variedad de signos y síntomas, desde tos seca, disnea con o sin tiraje, estridor laríngeo, disfonía y/o respiración entrecortada o superficial. Su presentación como tos crónica sin ningún otro síntoma asociado no es habitual. Predomina en las mujeres con una edad media de presentación de 14,5 años. El diagnóstico correcto de la DCV precisa la visualización directa de la laringe mediante una laringoscopia directa cuando el paciente se encuentra sintomático. Las pruebas de función pulmonar, fundamentalmente las curvas flujo-volumen de la espirometría, pueden orientar también al diagnóstico(17).
Síndrome de vía aérea superior
Este cuadro era previamente conocido como el síndrome de goteo nasal posterior. Es consecuencia de la estimulación mecánica de los receptores de la tos situados en la hipofaringe y laringe, debido a las secreciones que descienden de la nariz y de los senos paranasales. Característicamente empeoran al acostarse y al levantarse, a diferencia de la tos nocturna del paciente asmático que suele ser a media noche. En los adolescentes se debe a la presencia de rinitis persistente y/o hipertrofia de cornetes. El diagnóstico se basa en la historia clínica y el examen físico, no suelen ser necesarios estudios de imagen. Con respecto al tratamiento, estos pacientes pueden beneficiarse de antihistamínicos y glucocorticoides tópicos nasales(7).
Reflujo gastroesofágico
La relación entre la enfermedad por reflujo gastroesofágico (ERGE) y las manifestaciones respiratorias es muy compleja, controvertida y difícil de establecer. Varios estudios refieren que los trastornos esofágicos pueden desencadenar tos en adultos y niños, pero a su vez, la tos puede provocar reflujo gastroesofágico.
El tratamiento con fármacos antiácidos está limitado por el gran efecto placebo. La presencia de reflujo ácido en un niño con tos crónica no es necesariamente la causa de la tos.
Se encontró una relación temporal entre el reflujo ácido o débilmente ácido y la tos, sólo en el 15% de los episodios en adultos, lo que sugiere que la aspiración y el reflejo vagal mediado por la tos sólo son relevantes en una minoría(18).
En un estudio de Chang AB et al, se mostró que casi el 90% de los accesos de tos en niños no se correspondían con reflujo documentado en la pHmetría(19). En el estudio de Gedik AH et al, mencionado previamente, observo que en el grupo de mayores de 6 años (n=190), la asociación entre RGE y tos crónica se dio sólo en el 0.5% de los casos(5).
La mayoría de los pacientes con tos crónica no se benefician del tratamiento inhibidor ácido solo, lo que sugiere que otros factores además del reflujo ácido son importantes, o simplemente, el reflujo es irrelevante.
Tratamiento y prevención
La tos es un síntoma, no una enfermedad, por lo tanto nuestro objetivo será encontrar su causa para realizar un tratamiento etiológico, pero no podemos olvidar que:
- Siempre hay que evitar los factores ambientales o la exposición al humo del tabaco, que pueden exacerbar cualquier tipo de tos.
Siempre hay que evitar la exposición a irritantes e investigar sobre tabaquismo activo en los adolescentes
- Existe un efecto periodo o resolución espontánea de la tos.
- Existe un efecto placebo de los tratamientos que en algunos estudios es de hasta el 85%(20).
Por lo tanto, el tratamiento de la tos específica es el tratamiento de la causa concreta de la tos.
Si no existe sintomatología clínica de alarma ni alteraciones radiológicas o funcionales, se ha de tranquilizar al adolescente y/o los padres y realizar un seguimiento estrecho, vigilando la evolución de la tos. Se pueden producir cambios en las características de la tos y/o aparecer a lo largo del tiempo alguno de los signos o síntomas de alarma que nos orienten hacia la realización de otras pruebas complementarias específicas. Es importante pensar en este grupo de edad en las afecciones somáticas, para iniciar un tratamiento precoz y un manejo adecuado.
Si la tos persiste en el tiempo, en función de sus características, se puede valorar un ensayo terapéutico con antibióticos en el caso de la tos húmeda, o con GCI en el caso de tos seca, y reevaluar su eficacia (1,3).
A veces es necesario realizar un ensayo terapéutico o bien con GCI en casos de tos seca o con antibióticos en casos de tos húmeda, que en caso de buena respuesta puede orientar el diagnóstico
No está indicado el empleo de antitusivos de acción central, antitusivos no narcóticos, mucolíticos ni expectorantes. No hay evidencia para recomendar un tratamiento empírico antirreflujo en los casos de tos crónica inespecífica.
Existe poca evidencia respecto a que exista un tratamiento eficaz para la tos crónica inespecífica
Tablas y figuras
Tabla I. Etiología más frecuente de tos crónica en el adolescente
|
Tos crónica en el adolescente |
|
Infecciones |
|
Asma |
|
Síndrome de vía aérea superior |
|
Trastornos respiratorios funcionales |
|
Tabaquismo |
|
Bronquiectasias |
|
Malformaciones pulmonares |
Modificado de Urgelles Fajardo E, et al(4).
Tabla II. Historia clínica en la tos crónica
|
¿Cómo empezó? |
Tras IRVA |
Post-infecciosa Bronquitis bacteriana persistente |
|
Características |
Productiva |
Bronquiectasias, fibrosis quística… |
|
Seca, desaparece durante el sueño |
Trastorno somático de la tos, tic-tos |
|
|
Sonido: en graznido, perruna, paroxística |
Trastorno somático de la tos, tos laríngea, síndrome pertusoide |
|
|
Síntomas acompañantes |
Sibilancias |
Asma |
|
Gallo y/o apnea |
Síndrome pertusoide |
|
|
Hemoptisis |
FQ, bronquiectasias, TB, malformación arteriovenosa |
|
|
Predominio y desencadenantes |
Ejercicio, aire frío, risa o llanto |
Asma |
|
Con el decúbito |
ERGE, Síndrome de vía área superior |
|
|
Respuesta al tratamiento |
Broncodilatadores |
Mejora: hiperreactividad bronquial Empeora: malacia |
|
Antibióticos |
Mejora: bronquiectasias, bronquitis bacteriana persistente |
Modificado de Urgelles Fajardo E, et al(4).
IRVA: infección respiratoria de vías altas, FQ: fibrosis quística, TB: tuberculosis, ERGE: enfermedad por reflujo gastroesofágico.
Tabla III. Principales elementos de una sesión de tratamiento por sugestión
|
Modificado de Weinberger M, et al(13).
Figura 1. Algoritmo diagnóstico-terapéutico de la tos crónica en el adolescente
Bibliografía
1. Shields MD, Bush A, Everard ML, McKenzie S, Primhak R. BTS guidelines: Recommendations for the assessment and management of cough in children. Thorax.2008;63 Suppl 3:1–15.
2. Lamas A, Ruize Valbuena M, Máiz L. Tos en el niño. Arch Bronconeumol. 2014;50(7):294-300.
3. Chang AB, Glomb WB. Guidelines for evaluating chronic cough in pediatrics: ACCp evidence based clinical practice guidelines. Chest. 2006;129 (1 Suppl):260S-283S.
4. Urgelles Fajardo E, Barrio Gómez de Agüero MI, Martínez Carrasco MC, et al. Tos persistente. Protocolos diagnósticos y terapéuticos de la AEP: neumología. Available at:
http://www.aeped.es/sites/default/files/documentos/9_4.pdf.
5. Gedik AH, Cakir E, Torun E, Demir AD, Kucukkoc M, Erenberk U, et al. Evaluation of 563 children with chronic cough accompanied by a new clinical algorithm. Ital J Pediatr. Italian Journal of Pediatrics; 2015;41(1):1–7.
6. Chung KF, McGarvey L, Mazzone S. Chronic cough and cough hypersensitivity syndrome. Lancet Respir Med;2016;4(12):934–5.
7. Castro Wagner JB, Pine HS. Chronic Cough in Children Pediatr Clin N Am 60 (2013) 951–967.
8. Kimberlin DW, Brady MT, Jackson MA, Long SS, eds. Red Book: 2015 Report of the Committee on Infectious Diseases. 30th ed. ElkGrove Village, IL: American Academy of Pediatrics; 2015.p610.
9. Moraga-Llop FA, Campins-Martí M. Vacuna de la tos ferina. Reemergencia de la enfermedad y nuevas estrategias de vacunación. Enferm Infecc Microbiol Clin. SEGO; 2015;33(3):190–6.
10. Bush A. Paediatric problems of cough. Pulm Pharmacol Ther. 2002;15(3):309–15.
11. Vertigan AE. Somatic cough syndrome or psychogenic cough-What is the difference? J Thorac Dis. 2017;9(3):831–8.
12. Haydour Q, Alahdab F, Farah M, et al. Management and diagnosis of psychogenic cough, habit cough, and tic cough: a systematic review. Chest 2014; 146:355.
13. Weinberger M, Lockshin B. When is cough functional, and how should it be treated? Breathe. 2017;13(1):22-30.
14. Weinberger M, Hoegger M. Thecoughwithout a cause: habitcoughsyndrome. J AllergyClinImmunol 2016;137: 930–931.
15. Wright MFA, Balfour-Lynn IM. Habit-tic cough: Presentation and outcomewith simple reassurance. PediatrPulmonol. 2018;53(4):512–6.
16. Rojas AR, Sachs MI, Yunginger JW, et al. Childhoodinvoluntarycoughsyndrome: a long-termfollow-up study. Ann Allergy 1991; 66: 106.
17. Montaner AE. Disfunción de las cuerdas vocales. AnEspPediatr 2002; 56 [Supl 2]: 59-63.
18. De Benedictis FM, Bush A. Respiratory manifestations of gastro-oesophageal reflux in children. Arch Dis Child. 2018;103(3):292–6.
19. Chang AB, Connor FL, Petsky HL, et al. An objective study of acid reflux and cough in children using an ambulatory pHmetry-cough logger. Arch Dis Child 2011;96:468–72.
20. Eccles R. The powerful placebo in cough studies? Pulm. Pharmacol. Ther. 15(3),303–308 (2002).
Bibliografía recomendada
- Chang AB, Glomb WB. Guidelines for evaluating chronic cough in pediatrics: ACCp evidencebased clinical practice guidelines. Chest. 2006;129 (1 Suppl):260S-283S.
- Weinberger M, Lockshin B. When is cough functional, and how should it be treated? Breathe. 2017;13(1):22-30.
- Vertigan AE. Somatic cough syndrome or psychogenic cough-What is the difference? J Thorac Dis. 2017;9(3):831–8.
- De Benedictis FM, Bush A. Respiratory manifestations of gastro-oesophageal reflux in children. Arch Dis Child. 2018;103(3):292–6.
- Gedik AH, Cakir E, Torun E, Demir AD, Kucukkoc M, Erenberk U, et al. Evaluation of 563 children with chronic cough accompanied by a new clinical algorithm. Ital J Pediatr. Italian Journal of Pediatrics; 2015;41(1):1–7.