Sesión II Actualización: Obesidad en el adolescente. Caso clínico: Obesidad con complicaciones metabólicas
Sesión II Actualización: Obesidad en el adolescente
Caso clínico: Obesidad con complicaciones metabólicas
T. Gavela Pérez.
Endocrinología Infantil. Hospital Universitario Fundación Jiménez Díaz. Madrid.
Adolescere 2023; XI (2): 33-40
Resumen
|
La obesidad en la edad pediátrica ha aumentado su prevalencia en las últimas décadas. La obesidad se caracteriza por un exceso de tejido adiposo, lo que favorece la aparición de complicaciones metabólicas, que pueden estar presentes desde la edad infantil. Se presentan dos casos clínicos de niños con complicaciones metabólicas que encajarían en el conocido síndrome metabólico.. Palabras clave: Obesidad; Adolescente; Síndrome metabólico. |
Abstract
|
Obesity in the pediatric age has increased its prevalence in the last decades. Obesity is characterized by an excess of adipose tissue, which favors the appearance of metabolic complications, which may be present since childhood. We present two clinical cases of children with metabolic complications that would be considered as part of the so-called metabolic syndrome. Key words: Obesity; Adolescent; Metabolic syndrome. |
Caso clínico 1
El primer caso clínico que se presenta es el de un niño de 8 años que fue remitido a la consulta de endocrinología infantil por obesidad, hipertensión arterial y antecedente familiar de obesidad mórbida en familiar de primer grado (peso del padre de 180 kg).
Anamnesis
Antecedentes personales: el embarazo fue normal y controlado. Parto en semana 39 mediante cesárea por riesgo de pérdida de bienestar fetal. Reanimación tipo III. PRN: 3200 gramos (p40), LRN: 50 cm (p50). Ingreso unidad neonatal 6 días por distrés respiratorio. No presentaba alergias, tenía el calendario vacunal al día y no tenía antecedente de ingresos ni cirugías.
Antecedentes familiares: madre 168 cm, peso máximo 99 kg, IMC 35 kg/m2. Padre 186 cm. Peso máximo 180 kg, IMC 52 kg/m2, en programa para cirugía bariátrica.
Historia actual: como en cualquier patología, también en la obesidad, es importante el realizar una historia clínica dirigida y bien estructurada, con el objetivo de diferenciar aquellas obesidades que puedan tener componente monogénico, buscar clínica sugestiva de causas (hipotiroidismo, síndrome Cushing, obesidad hipotalámica…) y diagnosticar consecuencias de la obesidad.
Tiempo de evolución: desde lactante referían percentiles altos de peso y talla.
Hábitos alimentarios: reconocía comer cantidades grandes de comida y repetir plato de forma habitual. Refería comer rápido y viendo pantallas. Contaba ansiedad por la comida, con sensación de hambre continua (tiempo de saciedad tras una comida menor de una hora), lo que le llevaba a picar entre horas a diario y con bastante frecuencia. Referían escasa ingesta de verdura (2-3 veces a la semana y siempre en forma puré) y tomar fruta 2-3 piezas al día, siendo el plátano la más frecuente. Ingería al día 1-2 zumos industriales. El consumo de lácteos era adecuado.
Ejercicio físico: colegio (1,5 horas/semana) y estaba apuntado a baloncesto (2 horas a la semana), aunque reconocía en la consulta que se cansaba fácilmente y no realizaba la misma actividad que el resto de los compañeros. En su tiempo libre estaba siempre muy sedentario.
Pantallas: dedicaba 1-2 horas/día en días laborables y 2-4 horas/día en fines de semana al uso de pantallas con fines lúdicos.
Sintomatología acompañante: no refería ronquido nocturno, hábito deposicional normal. Dolor en miembros inferiores con la actividad física.
Sueño: llevaba unos horarios regulares de sueño, con hora de acostarse y 9 horas de sueño sin interrupciones al día.
Psicosocial: el paciente no aparentaba estar preocupado por el peso, su figura de referencia era su padre, con quien compartía aficiones sedentarias.
Exploración física
Antropometría: peso 75,6 kg, talla 146,1 cm (+2,3 DE), IMC 35,42 kg/m2 (+7,47 DE según las tablas de crecimiento de Carrascosa 2010 y + 8,9 DE según las de Hernández 1988). Perímetro abdominal 110 cm (+ 11 DE según tablas Moreno 1999).
Bioimpedanciometría: masa grasa 47,7 % (36 kg).
TA: 124/88 mmHg FC 88 lpm (percentil 95 de TA según sexo, edad y altura de la TaskForce 120/80 mmHg).
Acantosis nigricans en cuello y axila. ACP: normal. Abdomen: sin masas ni megalias. Genitales externos masculinos normoconfigurados, estadio puberal Tanner I. Genu valgo con distancia intermaleolar de 18 cm (< 6-8 cm).
Pruebas complementarias
Por la obesidad se solicitó analítica de sangre completa con estudio metabólico y por la HTA se realizaron ecografía doppler renal, MAPA (monitorización de TA ambulatoria) y cortisol libre urinario. Los resultados fueron los siguientes, remarcando los que se encuentran alterados:
Analítica sangre:
Metabolismo hidrocarbonado: glucosa 80 mg/dl, insulina 23,6 mcUI/ml, péptido c 3,47 ng/ml, Hba1c 5,4%, HOMA 2,7 (<3,5). A los 120 minutos de SOG (75 gr): glucosa 108mg/dl (<140 mg/dl), insulina 175 mcUI/ml, péptido c 14,2 ng/ml.
Lipidograma: colesterol total 210 mg/dl (HDL-c 32 mg/dl, LDL-c 153 mg/dl), triglicéridos 190 mg/dl.
Bioquímica: GOT 62 UI/L, GPT 48 UI/L, resto normal.
Metabolismo fosfocálcico: 25 OH vitamina D 14 mg/dl, calcio 9,8 mg/dl, fósforo 4,7 mg/dl, FA 296 UI/L, PTH 67 pg/ml.
Cortisol libre urinario: 31 mcg/24 horas.
Perfil tiroideo: TSH 4,2 mcUI/ml, T4 libre 1,06 ng/dl.
Ecografía abdominal: esteatosis hepática.
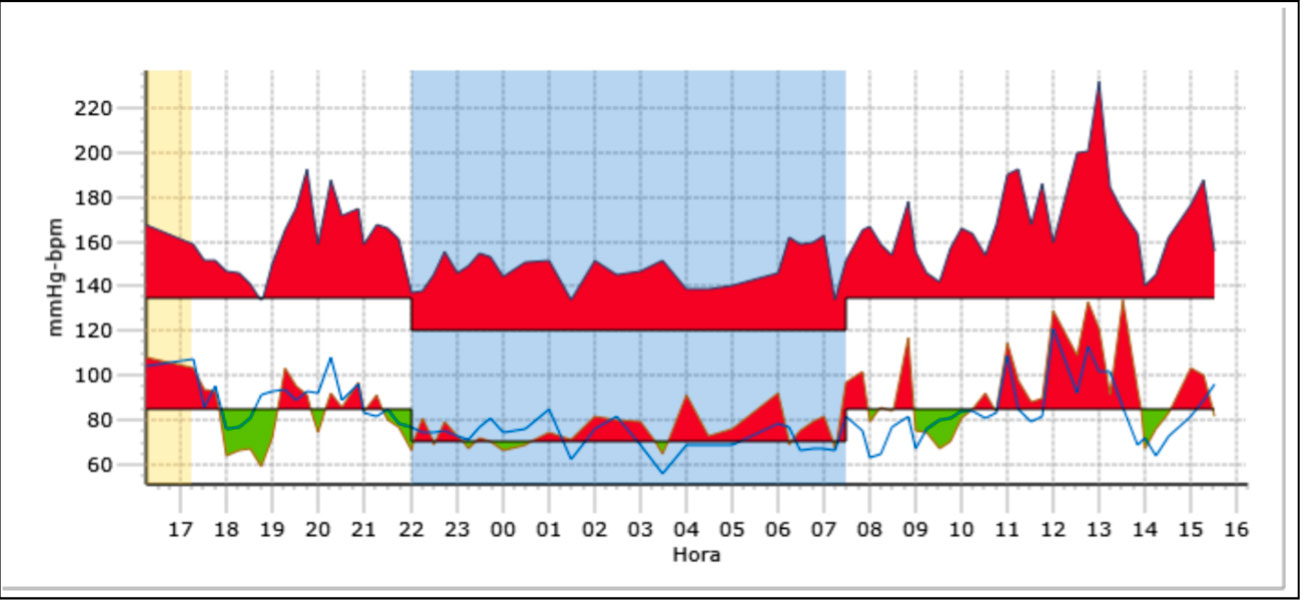
MAPA (Figura 1): promedio TA 160/85 mmHG; promedio diurno: 166/90 mmHg; promedio nocturno: 148/75 mmHG; descenso TA noche: 11 % sistólica, 17% diastólica (10-20%) (el percentil 95 de TA para la edad, sexo y altura de la TaskForce es 120/80 mmHg).
Eco doppler renal: normal.
Catecolaminas en orina: normales.
Valoración cardiológica: electrocardiograma: normal. Ecocardiograma: disfunción sistólica leve.
Diagnóstico
El diagnóstico fue de obesidad con complicaciones asociadas: HTA, insuficiencia de vitamina D con hiperparatiroidismo secundario, dislipemia (hipercolesterolemia e hipertrigliceridemia), esteatohepatis no alcohólica y de genu valgo.
Tratamiento y evolución
Es importante en la obesidad hacer un buen diagnóstico y tratamiento de las complicaciones. Así cómo dar las recomendaciones dietéticas y conductuales
En la obesidad es importante el diagnóstico y tratamiento de las complicaciones, así como dar recomendaciones dietéticas y conductuales que han de ser individualizadas, progresivas y acordes a la capacidad de respuesta del niño y de la familia. Nunca hay que culpabilizar, hay que explicar la importancia de cambiar los hábitos de vida hacia más saludables e implicar a familiares y pacientes. En este paciente se dieron consejos nutricionales que inicialmente consistieron en aumentar la ingesta de fruta (2 piezas al día reduciendo el consumo de plátano a dos a la semana) y verdura (al menos una vez al día y mínimo dos veces a la semana sin ser en forma de puré), se aconsejó retirar bollería, galletas y los zumos envasados y se recomendó disminuir las raciones (dieta del tres cuartos de lo que comía), para lo que se le dieron consejos como comer despacio, retirar pantallas mientras se come, esperar unos minutos entre platos, servir la comida en plato pequeño. Se dieron consejos para reducir la grasa animal de la alimentación y se recomendó el aumento de pescado azul al menos dos veces por semana. Respecto a la actividad física se invitó a que a diario por las tardes estuviera en el parque al menos 45 minutos y que en los recreos escolares participara en actividades en movimiento.
Para la insuficiencia de vitamina D se pautó vitamina D 800 UI/día y durante el primer mes se suplementó con 400 mg/día de calcio. Para la dislipemia se recomendó dieta baja en grasa animal, aumento de pescado azul e ingesta de omega 3500 mg/día. Por la esteatohepatitis, para la que no hay un tratamiento específico y el mejor es la pérdida ponderal, se recomendó tratamiento con vitamina E 50 mg/día, con el objetivo teórico de disminuir el estrés oxidativo.
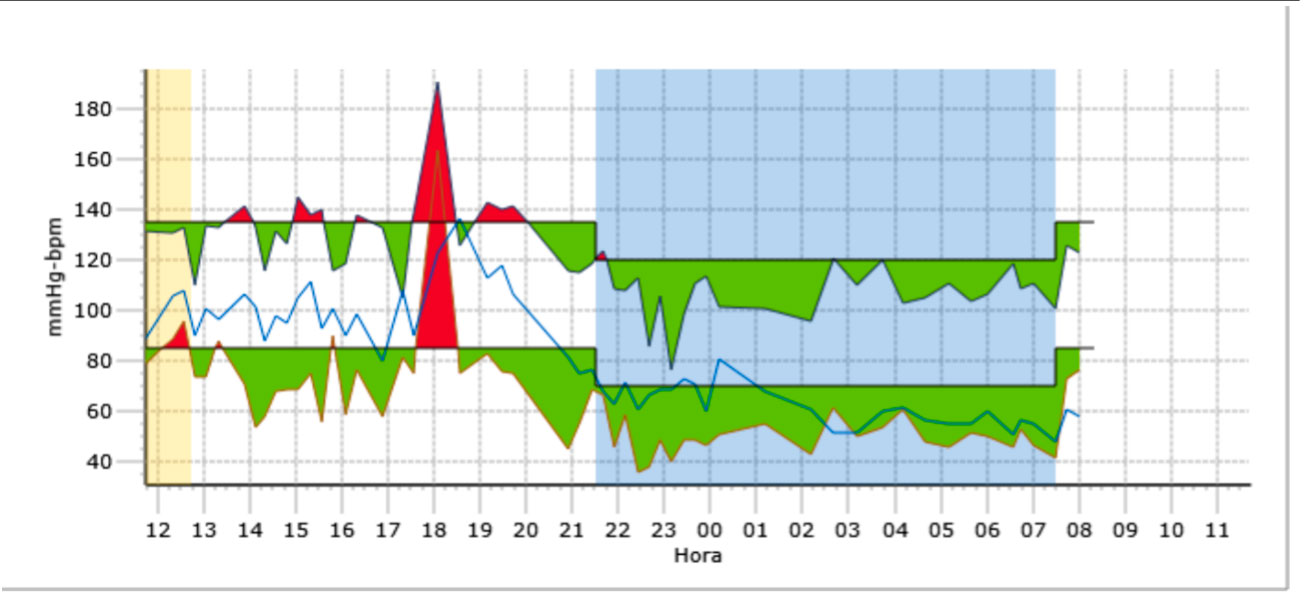
Para la HTA se pautó tratamiento con enalapril inicialmente 5 mg/día, con lo que las cifras de TA mejoraron tal y como se muestra en la Figura 2, donde se muestra el control del MAPA a los 12 meses de tratamiento.
Respecto al peso, inicialmente hubo una mejoría, con pérdida de 2 kg pero que ha recuperado debido a la obligación de sedentarismo tras haber sido intervenido de osteotomía por el genu valgo.
Caso clínico 2
El segundo caso clínico que se presenta es el de una adolescente mujer de 13 años y 4 meses que remitían desde atención primaria a la consulta de obesidad por alteración de la glucemia en ayunas (107 mg/dl), dislipemia (colesterol total 245 mg/dl, HDL 53 mg/dl, LDL 147 mg/dl), TG 245 mg/dl), hipertransaminasemia (GPT65 UI/L) y obesidad.
Anamnesis
Antecedentes personales: desconocía antecedentes perinatales. Niña natural de Perú, en España desde los 10 años. Vivía con la abuela. Menarquia a los 10,5 años con ciclos menstruales regulares.
Antecedentes familiares: abuelo y tíos maternos Diabetes mellitus tipo 2.
Historia actual:
Tiempo de evolución: desde siempre percentiles altos de peso.
Hábitos alimentarios: raciones de comida refieren normales. Adecuada ingesta de fruta y verdura. Arroz a diario en comida y cena. Reconoce picar entre horas galletas y bollería.
Ejercicio: sólo educación física en el colegio. Muy sedentaria.
Historia psicosocial: estado anímico bajo. Poco integrada en colegio, cursa 6º primaria con regular rendimiento escolar (ha perdido dos cursos). Precisa apoyo. Madre trabaja en otro país, padre desconocido. Vive con abuela materna que tiene minusvalía y dificultades para deambulación. Aparentemente no preocupada por peso, ni tiene un peso ideal.
Exploración física
Antropometría: peso: 81,2 kg, Talla: 154 cm (p25), IMC: 34,2 Kg/m2 (+3,46 DE Carrascosa 2010; + 4,62 DE según Hernández 1988), perímetro abdominal 99 cm (+ 5 DE, Moreno 1999).
Bioimpedanciometría: masa grasa 43,6 % (35,4 kg).
TA:106/83 mmHG FC 88 lpm.
No bocio. Fenotipo normal. Acantosis nigricans en cuello y axilas. ACP: normal. Abdomen: sin masas ni megalias. Genitales externos femeninos normoconfigurados, estadio puberal Tanner V. No presentaba hirsutismo.
Pruebas complementarias
Por la obesidad y por las analíticas previas se le solicitó estudio metabólico completo con sobrecarga oral de glucosa, obteniéndose los siguientes resultados:
Analítica sangre:
Metabolismo hidrocarbonado:
- Basal: glucosa 108 mg/dl, insulina 145 mcUI/ml, HOMA 37,2 (<4,5), HbA1c 6%.
- A los 120 minutos de SOG (75 gr): glucosa 208 mg/dl.
Lipidograma: colesterol total 230 mg/dl (HDL-c 59 mg/dl, LDL-c 148 mg/dl), triglicéridos 175 mg/dl.
Bioquímica: GOT 67 UI/L, GPT 139 UI/L, GGT 38 UI/L, LDH 227 UI/L.
Metabolismo fosfocálcico: 25 OH vitamina D 12,5 mg/dl, calcio 9,8 mg/dl, fósforo 4 mg/dl, FA 112 UI/L, PTH 49 pg/ml.
Estudio hipertransaminasemia: serologías virus hepatotropos negativas, ANA negativos, alfa 1 antitripsina normal. Ecografía abdominal: esteatosis hepática.
Perfil tiroideo: TSH 3,03 mcUI/ml, T4 libre 1,24 ng/dl.
Diagnóstico
Obesidad con complicaciones metabólicas: Diabetes mellitus tipo 2, insuficiencia de vitamina D, dislipemia (hipercolesterolemia e hipertrigliceridemia) y esteatohepatitis no alcohólica.
Tratamiento
Se realizaron charlas de educación diabetológica en las que se dieron consejos nutricionales básicos y se estableció una dieta en forma de raciones. Se inició tratamiento con metformina 850 mg dos veces al día, se pautó tratamiento con vitamina D (1000 UI/día) y con vitamina E (50 mg/día), se recomendaron esteroles vegetales 3-4 veces a la semana y omega 3 (500 mg/día), así como aumento del consumo de pescado azul y reducción de grasa animal, todo ajustado a las posibilidades económicas de la familia. Asimismo se dieron consejos sobre actividad física recomendando a diario 30-40 minutos de ejercicio físico.
Evolución
Esta paciente ha tenido un cumplimiento estricto de las recomendaciones nutricionales, ha aumentado su práctica física habitual caminando a diario 60 minutos y ha cumplido todos los tratamientos prescritos. Con ello a los 9 meses de iniciado el tratamiento presentaba una mejoría franca tanto de parámetros antropométricos como analíticos, también anímicamente se encontraba mejor, más integrada y con mayor confianza. Estos son sus resultados a los 9 meses de iniciados los cambios de hábitos y los tratamientos:
Antropometría: peso: 69,7 kg (-11,5 kg), Talla: 154 cm (p25), IMC: 29,3 Kg/m2 (+2,39 DE), perímetro abdominal 93 cm (-6 cm).
Bioimpedanciometría: masa grasa 38,8 % (- 4.8%), 27 kg (- 8,4 kg).
Analítica sangre:
Metabolismo hidrocarbonado: glucosa 87 mg/dl, insulina 28 mcUI/ml, péptido c 4,27 ng/ml, Hba1c 4,8%, HOMA 5,9 (<4.5).
Lipidograma: colesterol total 158 mg/dl (HDL-c 43 mg/dl, LDL-c 85 mg/dl), triglicéridos 151 mg/dl.
Bioquímica: GOT 15 UI/L, GPT 14 UI/L, resto normal.
Metabolismo fosfocálcico: 25 OH vitamina D 14,9 mg/dl, calcio 9,3 mg/dl, fósforo 4,5 mg/dl, FA 90 UI/L, PTH 41.4 pg/ml.
Comentarios
El síndrome metabólico con-lleva la presencia de obesidad de predominio central, junto a dislipemia, hipertensión arterial y alteración del metabolismo hidrocarbonado con insulino-rresistencia
La obesidad infantojuvenil es un problema de salud pública ya que conlleva consigo muchas comorbilidades que aumentan el riesgo cardiovascular, la morbimortalidad y el gasto sanitario a largo plazo. La presencia de estas complicaciones metabólicas en algunos casos se manifiesta de forma clara en la edad infantil, como en los dos casos que se han presentado. En otras situaciones no vemos alteraciones tan establecidas, pero sí sabemos que existe un estado de microinflamación fruto del exceso del tejido adiposo que, mantenido en el tiempo, puede favorecer la aparición de las mismas. El por qué unos niños desarrollan ciertas alteraciones y otros no, con el mismo grado de obesidad, es desconocido de forma completa en la actualidad, pero sabemos que confluyen factores genéticos y ambientales en su aparición. Se sabe que el niño/adolescente obeso, tiene altas probabilidades de permanecer obeso en la edad adulta. Así, los esfuerzos a nivel sociosanitario tienen que estar dirigidos a prevenir esta enfermedad y, una vez establecida, es obligatorio realizar screening de sus complicaciones para poder establecer un diagnóstico precoz y un tratamiento que ayude a reducir el daño a futuro.
Los casos que se han presentado podrían formar parte del conocido síndrome metabólico, que fue descrito por primera vez en 1988 y cuyos criterios diagnósticos han sido revisados en varias ocasiones en adultos y extrapolados a los niños en muchos casos, dudándose de la capacidad para establecer su diagnóstico en niños menores de 10 años. Independientemente de lo anterior, que no es el objetivo de este artículo, el síndrome metabólico podemos considerarlo como un conjunto de factores de riesgo predictores de enfermedad cardiovascular y diabetes tipo 2 en el futuro y que conlleva la presencia de obesidad de predominio central (abdominal), junto a dislipemia, hipertensión arterial y alteración del metabolismo hidrocarbonado con insulinorresistencia como base fundamental de su mecanismo fisiopatológico.
La insulinorresis-tencia es la disminución de la capacidad de la insulina, para promover la captación de glucosa, suprimir la gluconeogénesis e inhibir la producción de lipoproteínas de muy baja densidad
La insulinorresistencia es la disminución de la capacidad de la insulina para promover la captación de glucosa, suprimir la gluconeogénesis e inhibir la producción de lipoproteínas de muy baja densidad (VLDL), lo que ocasiona de forma compensatoria un aumento de la secreción de insulina que, cuando fracasa, puede derivar en una intolerancia a hidratos de carbono (cifras de glucosa tras sobrecarga oral de glucosa entre 140 y 200 mg/dl), o incluso en una diabetes mellitus tipo 2 (cifras de glucosa > 200 tras SOG como ocurría a la paciente del segundo caso clínico expuesto, o bien glucemia en ayunas mayor de 126 mg/dl, hemoglobina glicosilada por encima de 6,5 % o glucemia mayor de 200 mg/dl junto a clínica cardinal de diabetes). Si la situación se compensa se logrará la normoglucemia, pero con el tiempo este mecanismo compensador de aumento de la insulina irá fallando, con lo que se aumentará la glucotoxicidad, con el consiguiente incremento aterogénico y, por tanto, de riesgo cardiovascular. Progresivamente se irán sumando factores como la hipertrigliceridemia y la hipertensión arterial que completan los criterios del síndrome metabólico, pero también favorece la aparición de otros factores metabólicos nocivos para la salud: disfunción endotelial, síndrome ovario poliquístico, aumento del estrés oxidativo, esteatohepatitis, etc.
El tratamiento inicial es siempre la modificación de los estilos de vida: ejercicio, nutrición y sueño, así como regularizar los horarios de estas actividades
El tratamiento inicial es siempre la modificación de los estilos de vida hacia prácticas más saludables de ejercicio, nutrición y sueño, así como de la regularidad en los horarios en los que se llevan a cabo cada una de estas actividades. En los casos en los que las medidas anteriores fracasen o ya esté muy establecida la alteración analítica, sería necesario el tratamiento farmacológico específico, en los que la metformina tiene un papel fundamental en el caso de la intolerancia a los hidratos de carbono o la diabetes tipo 2 en los niños y adolescentes.
Como queda demostrado en el segundo caso, la mejoría del estado de adiposidad mejora todas las alteraciones metabólicas.
Un apunte final respecto a tensión arterial. Es obligatorio tomar la TA en las consultas de los pacientes con obesidad y, en los casos en los que las tensiones estén por encima del percentil 95 para la edad no hay que demorar el inicio del tratamiento farmacológico tras realizar el estudio inicial (descartar HTA de bata blanca, estenosis de la arteria renal, síndrome de Cushing, entre otros). En estos casos de HTA establecida de forma paralela al tratamiento farmacológico y en los casos de prehipertensión arterial (cifras entre los percentiles 90 y 95 para edad, sexo y altura) las medidas dirigidas a cambiar el estilo de vida son fundamentales. Realmente no hay consenso sobre qué fármacos antihipertensivos de primera línea utilizar en niños y adolescentes con HTA pero probablemente los fármacos con los que más experiencia se tenga sean los IECAs, como el que fue administrado en el primer caso clínico expuesto.
El tratamiento de la obesidad y las recomendaciones dadas sobre alimentación y ejercicio han de ser individualizadas y adaptadas a cada uno de los pacientes. En este sentido las condiciones socioeconómicas son un problema que nos encontramos con frecuencia en las consultas, ya que alimentarse de forma sana, con ingesta abundante de fruta, verdura y pescado es difícil para muchas familias en la situación social actual. En este sentido el ministerio ha elaborado una guía de alimentos sanos y baratos recomendados para prevenir la obesidad, para cocinar rápido y barato y sustituir a otros alimentos con mayor poder calórico y de azúcares y grasas saturadas (https://www.consumo.gob.es/sites/consumo.gob.es/files/V2_PDF_RECETARIO.pdf), pero que realmente no soluciona los problemas a los que nos enfrentamos en el día a día. Remarcar la importancia de complementar las consultas de endocrinología infantil con nutricionistas expertos en la alimentación de niños, lo cual también resulta complicado en la infraestructura actual de muchas de las consultas de endocrinología infantil. Además, en el seguimiento de muchos de los niños con obesidad ayudaría mucho el tener un soporte psicológico que enseñe a controlar la ansiedad y les apoye emocionalmente no sólo a nivel individual, sino en terapia de grupos. Es más, parece demostrado que, a largo plazo, lo más útil son los cambios que se dan a nivel poblacional, con intervenciones focalizadas en cambios medioambientales y de salud con intervención a nivel poblacional y en escuelas, así como políticas que permitan igualar las diferencias económicas y faciliten acceso a deporte y alimentación saludable a toda la población.
La obesidad ha de ser intervenida desde la edad infantil, con el objetivo de revertir la situación, detectar las complicaciones metabólicas asociadas y tratarlas precozmente
Como conclusión decir que la obesidad es una enfermedad que ha de ser prevenida y, que una vez establecida, ha de ser intervenida desde la edad infantil, con el objetivo de revertir la situación, detectar complicaciones metabólicas asociadas y tratarlas precozmente en el caso que estuvieran presentes. Es necesario tener en cuenta que se trata de una patología prevalente y con riesgo cardiovascular futuro y que hay que aunar esfuerzos para evitar su progresión. Para su manejo serían necesarias unidades específicas y equipos multidisciplinares que incluyeran endocrinólogos, nutricionistas, psicólogos…
Tablas y figuras
Figura 1. Monitorización presión arterial ambulatoria pretratamiento caso clínico 1
Fuente: Elaboración propia.
Figura 2. Monitorización presión arterial ambulatoria postratamiento caso clínico 1
Fuente: Elaboración propia.
Bibliografía
- Drozdz D, Alvarez-Pitti J, Wójcik M, Borghi C, Gabbianelli R, Mazur A et al. Obesity and Cardiometabolic Risk factors: From Childhood to Adulthood. Nutrients 2021;13:4176.
- Güemes-Hidalgo M, Muñoz-Calvo MT. Síndrome Metabólico. Pediatr Integral 2015;19:428-35.
- Lurbe E, Cifkova R, Cruickshank JK, Dillon MJ, Ferreira I, Invitti C, et al. Manejo de la hipertensión arterial en niños y adolescentes: recomendaciones de la Sociedad Europea de Hipertensión. An Pediatr (Barc). 2010:73:51.e1-51.e28.
- Martínez-Villanueva J. Obesidad en la adolescencia. Adolescere 2017;3:43-5.
- Malhotra S, Sivasubramanian R, Singhal V. Adult Obesity and its complications: a pediatric disease? Curr Opin Endocrinol Diabetes Obes 2021;28:46-54.
- Martos-Moreno G, Argente J. Obesidades en la infancia. Pediatr Integral 2020;24:220-30.
- Styne DM, Arslanian SA, Connor EL, Farooqi IS, Murad MH, Silverstein JH, et al. Pediatric Obesity—Assessment, Treatment, and Prevention: An Endocrine Society Clinical Practice Guideline. J Clin Endocrinol Metab 2017;102:709-57.